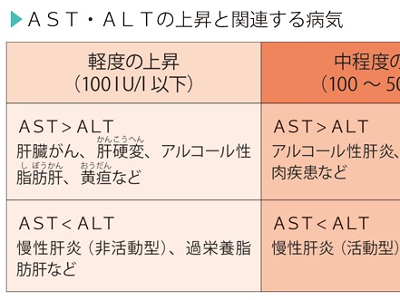
AST・ALT・γ-GTP検査の目的
肝臓・胆道などのトラブルをチェック AST、ALT、γ-GTPは、肝臓病や胆道系の病気を調べるための検査です。これらの検査だけで、肝臓病や胆道系の病気を診断することはできませんが、肝臓に障害があるかどうかを調べる第一段階の検査として、重要な意味をもつ検査です。いずれも採血して、血液中のそれぞれの値を計ります。 ASTは、心筋や肝臓、骨格筋、腎臓などに多く含まれているため、これらの臓器の細胞の障害は、血液中のASTにもすぐに反映されます。また、ALTは、とくに肝細胞の変性や壊死に敏感に反応します。そのため、肝臓病を診断するためには、ASTと肝臓の病変に敏感に反応するALTを必ず併せて調べることが重要になります。 γ-GTPは、肝臓では胆管系に多く分布しており、肝臓に毒性のある薬やアルコールに敏感に反応します。また、γ-GTPは胆道系酵素とも呼ばれており、黄疸の鑑別にも有効で、ASTやALTよりも早く異常値を示すため、スクリーニング(ふるい分け)検査としてよく用いられます。 ASTとALTに異常値が出た場合は、急性肝炎や慢性肝炎、アルコール性肝障害、肝硬変、肝臓がん、閉塞性黄疸などが考えられます。また、甲状腺機能亢進症や貧血などでも、AST・ALTが上昇します。ASTは心筋にも多く含まれているため、ASTの高値では心筋梗塞も疑われます。 ただ、両者の値は、肝細胞がどの程度壊れているかを示すものです。肝細胞の再生能力は非常に強いので、多少基準値から外れていても、壊れた分を再生できればとくに問題はありません。 また、ASTとALTは、両者のバランスを見ることも大切です。通常、ASTとALTはほぼ同じ値を示しますが、病気によってはASTとALTの比が変わってくることがあります。 γ-GTPが上昇する第1の要因は、肝臓の薬物代謝酵素が活性化していることです。 多くの薬は、肝臓のミクロゾームという部分にある薬物代謝酵素によって分解、解毒されます。γ-GTPもこの酵素の一種で、常に分解すべき物質が送り込まれていると、活性が高まり、血液中の値が上昇します。 γ-GTPの上昇にかかわる薬には、睡眠薬や抗けいれん薬のフェニトイン、鎮静薬のフェノバルビタール、糖尿病の薬、副腎皮質ホルモン薬などがあります。 また、アルコールも薬物の一種ですから、大量の飲酒を続けていると、アルコール分解酵素の活性が高まり、これを反映してγ-GTPが上昇します。 γ-GTPが上昇する第2の要因は、胆汁の停滞です。がんや胆石などで毛細胆管が圧迫されると、γ-GTPが上昇します。この傾向はASTやALTも同じなので、三者が同じように高値を示す場合は、胆道系の病気が疑われます。一方、γ-GTPだけが高値を示す場合は、第1の要因であげた薬剤性肝障害やアルコール性肝障害の可能性が高くなります。 AST、ALT、γ-GTPの検査で肝機能低下が疑われるときは、さらに詳しい検査を受けます。 肝臓病の代表ともいえる肝炎は、進行すると肝硬変、さらには肝臓がんへ発展することがあります。 AST、ALT、γ-GTPで「異常なし」の判定を受けた場合でも、大量の飲酒の習慣のある人、血糖値や血中脂質に異常がある人は、要注意です。脂肪肝が潜んでいる可能性がゼロではないからです。 脂肪肝では、とくにγ-GTPが高値を示すのですが、アルコール性肝障害でもγ-GTPが高値にならない人がおり、厚生労働省の調査によると、脂肪肝の患者のうち、γ-GTPが異常値を示したのは全体の3割強にとどまるといった報告もあります。 また本来、非アルコール性の脂肪肝は、肥満による内臓脂肪が原因で、肥満を改善したり、飲酒を制限することで回復する良性の病気です。 しかし、この脂肪肝の一部には、肝硬変に移行し、肝がんを合併する悪性のものがあります。これを非アルコール性脂肪肝炎といいます。

血中脂質検査の目的
脂質異常症(高脂血症)の有無をチェック 血液検査によって、血液中の「総コレステロール」「中性脂肪」「LDLコレステロール」「HDLコレステロール」を測定し、脂質異常症の有無を調べます。脂質異常症は、LDLコレステロールが過剰になる「高LDLコレステロール血症」、HDLコレステロールが少なすぎる「低HDLコレステロール血症」、中性脂肪が過剰になる「高中性脂肪血症」の3つに分類されます。 血中脂質が基準値から外れるもっとも大きな要因は、やはり生活習慣にあるといえます。高カロリーの食事、コレステール・脂肪・糖分を多く含む食品の食べ過ぎやアルコールの飲み過ぎは、コレステロールや中性脂肪を増加させます。また、運動不足は脂質の代謝能力を低下させ、中性脂肪の蓄積につながります。さらに、喫煙はHDLコレステロールを減らして、LDLコレステロールを優位にするといわれています。 そのほかの要因としては、ほかの病気が原因で、二次的に脂質異常を来す場合です。脂質異常の原因となる病気には、甲状腺機能低下症、糖尿病、クッシング症候群、ネフローゼ症候群、尿毒症、原発性胆汁性肝硬変、閉塞性黄疸、膠原病などがあげられます。また、遺伝性の高コレステロール血症や高中性脂肪血症もあります。 服用中の薬が原因で脂質異常症になることもあります。なかでも服用者がとくに多いのが高血圧に用いられる降圧薬です。そのほかにも、副腎皮質ホルモン薬、向精神薬、女性では経口避妊薬(ピル)や、更年期障害などに用いられる女性ホルモン薬などが原因となります。 高LDLコレステロール血症、低HDLコレステロール血症、高中性脂肪血症といった脂質異常は、動脈硬化を促進して、脳卒中や心臓病のリスクを高めます。 LDLそのものは、全身に必要なコレステロールを供給するという重要な役目を担っており、決して悪玉ではありません。しかし、血液中のLDLが過剰になると、LDLは動脈の内膜の傷から内部に侵入し、動脈壁に蓄積していきます。結果、動脈壁は厚く硬くなり、粥状動脈硬化が進んで行くのです。 一方、HDLは余分なコレステロールを回収してくれるので、動脈硬化を抑制します。しかし、HDLが少ないと、余分なコレステロールが十分に回収されず、たまったままになります。つまり、LDLとHDLのバランスがとれていれば、動脈硬化にはなりにくく、両者のバランスが崩れてLDLが優位になると、動脈硬化を促進してしまうということです。 また、中性脂肪が過剰になると、それに反比例するように、HDLが減ることがわかっています。さらに、中性脂肪が高くなると、LDLが小型化したLDL、「スモール・デンス・LDL」が増加します。小型化したLDLは、もっているコレステロールは少なくなるものの、動脈壁に侵入しやすくなっています。このことから、小型化したLDLは"超悪玉コレステロール"とも呼ばれており、通常のLDLよりもさらに質が悪くなっているということです。また、同じコレステロール量でも、小型化したLDLをもっている人は、心筋梗塞に3倍かかりやすいといわれています。 動脈硬化に直接悪影響を及ぼすのはLDLですが、中性脂肪も間接的に動脈硬化促進に働きます。また、HDLは低下することでLDLを野放しにし、動脈硬化を間接的に促進します。
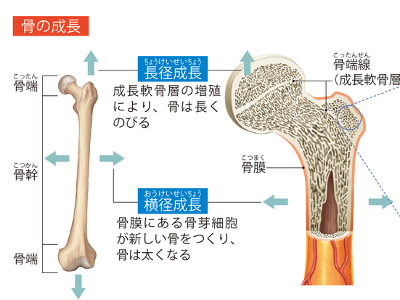
血液を生み出す骨の作用
骨の中心部には、骨髄腔(脊柱管)と呼ばれる空洞があります。この骨髄腔のまわりには、スポンジのような隙間のある組織があり、そこに赤い色をした骨髄が詰まっています。これが血液の生成にかかわり、別名造血器官と呼ばれる、「赤色骨髄」です。なお、骨髄には黄色い骨髄、すなわち黄色骨髄というものもあります。これは、赤色骨髄が脂肪の増加により黄色くなり、造血機能を失った骨髄です。 赤色骨髄が血液の生成にかかわる所以は、"血球芽細胞"がつくられているからです。 血液中には、酸素を運搬する赤血球をはじめ、止血を担う血小板、体内に侵入したウイルスなどを排除するしくみ-免疫を担当する白血球などの血液細胞が含まれていますが、血球芽細胞は将来、これらすべての血液細胞になりうる能力をもった細胞です。 血球芽細胞はさまざまな因子の作用を受け、赤血球、血小板、白血球などに変化し、血液中に流れ出ていきます。 骨は成分の約6割をリン酸カルシウムや炭酸カルシウム、リン酸マグネシウムなどの無機塩類で占めていますが、発育に伴って長く太く成長していきます。 骨の端を「骨端」、上と下の骨端に挟まれた部分を「骨幹」といいます。子どもの骨には上下両方の骨端と骨幹の境目あたりに、軟骨が集まった成長軟骨層が存在します。この部位の軟骨は増殖しながら、やがて骨に置き換わります。これによって骨が長くなるのです。 一方、骨膜にある骨芽細胞は、骨膜の内側に新しい骨をつくり、骨を太くしていきます。 この2つのメカニズムにより、常に新しい骨がつくられ成長していくのが骨の新生です。 では、骨の新生以前にあった古い骨はどうなるのかというと、破骨細胞という細胞が破壊します。 骨の新生と破壊、相反する細胞がバランスよく働くことで骨は新陳代謝を図り、常に再構築されています。成長期においては新生が上まわるため骨を成長させているわけです。 骨折の直後には、骨の血管から出血した血液が固まり、折れた骨の隙間を一時的に埋めます。その後、折れた部分の骨膜に骨芽細胞が集まり、増殖して網目状になり、仮骨(線維組織)をつくります。この仮骨がカルシウムの沈着で徐々に硬くなり、破骨細胞により再吸収され、元の形状に修復されます。
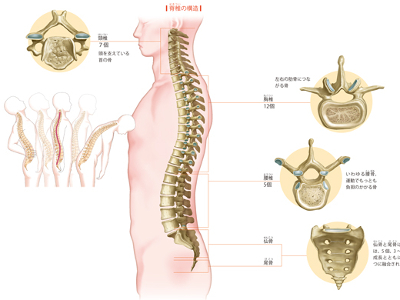
背骨のメカニズム
背骨は、首からお尻にかけて5種類26個の椎骨が縦に並び、これらを軟骨がつなぐ構造になっています。 まず、頸椎は7個の首の骨で、頭を支えています。その下にある胸椎は12個で、左右に12対ある肋骨につながっています。 胸椎の下にある腰椎5個は、上半身を曲げる動作をする際に、もっとも負担がかかる部位です。 その下に続く仙骨、尾骨は、生まれたときにはそれぞれ5個、3~5個の椎骨で形成されていますが、成長とともに骨が融合して、成人ではそれぞれ1個になっています。尾骨は人間の進化により、失われた尻尾の名残ともいわれています。 背骨を横から見ると直線ではなく、アルファベットのS字形にゆるやかなカーブを描いています。 これは、脊椎の"生理的弯曲"といい、基本的に直立生活をする人間が重たい頭を支え、運動などによる外部からの衝撃を和らげるための形状です。カーブを利用して重力を分散させ、筋肉の負担を減らしているのです。 このカーブが崩れたり、側方に弯曲したりしてしまうと、重力の分散がうまくいかず、一部に大きな負荷がかかります。結果、肩こり、腰痛などを引き起こし、全身のバランスが狂い、猫背やお腹が前に出るなど、姿勢も崩れます
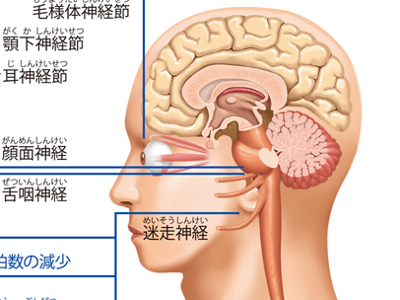
臓器や器官のはたらきを調整する「自律神経」
交感神経は、"昼の神経"とも呼ばれ、身体の活動時に優位になる神経です。 交感神経が働くと、瞳孔が拡大し、心拍は速くなり、血管は収縮して血圧を高め、体温が上昇する-など、からだが活性化し、活動しやすい状態になります。また、感情の起伏も激しくなります。 副交感神経は、"夜の神経"とも呼ばれ、身体の安静時に活動する神経です。からだを緊張から解きほぐし、休息させるようにはたらきます。 副交感神経が交感神経よりも優位に動き出すと、瞳孔は収縮し、心拍はゆっくりになり、血圧は低くなります。消化吸収機能も高まりからだに栄養がとり込まれます。からだだけでなく、精神面でも激しい感情や不安、悩みなどが抑えられて穏やかになり、睡眠など休息にふさわしい状態に移行します。 いわば、車のアクセルのような役割を果たす「交感神経」と、ブレーキのような役割を果たす「副交感神経」-。両者の相反する作用がバランスよく働くことで、からだは健康な状態を保つことができるのです。
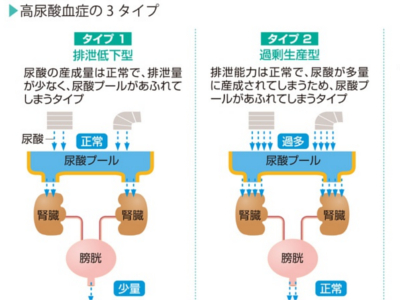
尿酸値検査の目的
高尿酸血症の有無をチェック 採血して、血液中に含まれる尿酸の量(尿酸値)を計ります。通常、尿酸の8割は尿とともに、残り2割は汗や便とともに排泄されるので、生産と排泄のバランスがとれていれば、尿酸値は基準値の範囲内におさまっています。 しかし、何らかの原因で生産と排泄のバランスが崩れると、血液中に尿酸が増え、尿酸値は上昇します。 ただ、尿酸値は食事や飲酒、運動などの影響を受けやすいものです。絶食、脱水、強度の運動、大量の飲食などで尿酸値は上昇するので、検査前は注意が必要です。また、薬の影響で尿酸値が低値になることがあります。 尿酸値の平均は、男性で約5.5mg/mg、女性で約4.5mg/dlです。基準値は2.1~7.0mg/dl以下とされています。尿酸が血液中に溶けることのできる限度は7.0mg/dlなので、7.1mg/dl以上は高尿酸血症となります。 尿酸値は、尿酸プールから尿酸があふれ出したときに高くなります。そして、尿酸プールがあふれる原因には、以下の3つのタイプがあります。 ①尿酸の排泄量が少な過ぎる (排泄低下型) ②尿酸が多くつくられ過ぎている (過剰生産型) ③過剰生産型と排泄低下型が混合している(混合型) 過剰生産型の原因としては、プリン体代謝の障害や、プリン体を多く含む食品のとり過ぎなどが考えられます。 一方、排泄低下型の原因としては、尿酸をろ過する腎臓の機能低下が考えられます。 両者のおおもとの原因ははっきり解明されていませんが、高尿酸血症は男性に圧倒的に多く、そのほかには遺伝的な体質や生活習慣、肥満や糖尿病が深くかかわっていることがわかっています。また、降圧薬の一種など薬の影響で尿酸値が高くなることもあります。 尿酸値が高いだけでは、これといった自覚症状はありません。しかし、高尿酸血症を放置していると、ある日突然、足の親指の激痛におそわれることがあります。「痛風」の発作です。高尿酸値の第一の問題点は、この痛風発作です。 7.0mg/dl以上の高尿酸値が長年にわたって持続していると、血液中に溶け切らなかった尿酸が、足の親指などの関節のなかで尿酸ナトリウムという結晶(尿酸結晶)をつくります。 尿酸結晶は体内で異物と認識され、白血球がこれを排除するため集まってきて、炎症をおこします。痛風発作とは、尿酸結晶を排除するためにおこった炎症なのです。 また、高尿酸血症は、全身にさまざまな合併症をもたらします。 まず、体内の尿酸が増えると、尿酸を排泄する腎臓や尿路に結晶がたまり、腎不全や腎結石、尿路結石などをおこしやすくなります。 さらに、高尿酸血症は糖尿病や肥満をはじめ、高血圧や脂質異常症などの生活習慣病を合併することが多く、結果、動脈硬化を促進し、脳卒中や心筋梗塞を引き起こすことがあります。
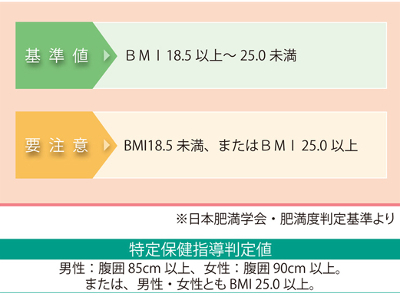
肥満度検査の目的
内臓脂肪蓄積・肥満の有無をチェック むかしは、体重測定だけで肥満の有無を判定していましたが、肥満と肥満がもたらす病気の関係が明らかになるにつれ、検査方法も変化してきました。 現在、肥満の判定に用いられているのは、「BMI」と「腹囲」です。BMIと腹囲を総合して、健康上問題となる肥満を判定します。 BMI(BodyMassIndex=ボディ・マス・インデックス)とは、国際的にも広く用いられている体格指数で、体重と身長からBMI値を割り出します。 肥満の定義上、本来は体脂肪量から判定すべきなのですが、BMIは体脂肪を反映することから、肥満を判定する一つの目安として用いられています。 腹囲は、とくに内臓脂肪の蓄積を知るのに有意な検査で、メタボリックシンドロームの診断基準項目の一つにもなっています。 正確には、腹部CT検査などで、内臓脂肪面積が100c㎡以上ある場合に、内臓脂肪型肥満と診断されるのですが、腹囲は内臓脂肪の蓄積(内臓脂肪面積)を反映することから、こちらも肥満判定に用いられています。 BMIや腹囲が基準値を外れる要因、つまりは肥満の要因には、遺伝的素因や性差も関与していますが、何よりも大きいのは生活習慣です。 食べ過ぎによる摂取エネルギーの過剰、運動不足による消費エネルギーの不足が、エネルギー収支のバランスを崩し、体脂肪や体重の増加をまねきます。 また、肥満をまねく生活習慣の下地にはストレス、睡眠不足、自律神経やホルモンバランスの乱れなども関係しています。これらが過食を招いたり、太りやすい体質をつくる場合も少なくありません。 中年以降に太りやすくなる原因としては、基礎代謝の低下があげられます。 基礎代謝とは、呼吸や睡眠、消化など、生命を維持するための活動に必要な最低限のエネルギーのことです。 年をとると活動量が減り、筋肉が落ち、また若い頃のように成長に必要なエネルギーもいらなくなります。 こうして基礎代謝は老化に伴い低下していくのですが、さらに運動不足などが加わると、基礎代謝の低下にも拍車がかかります。 基礎代謝は成人で平均1200kcalとされており、これより低下すればするほど、エネルギー収支のバランスが崩れて太りやすくなります。 肥満、とくに内臓脂肪の蓄積は、さまざまな生活習慣病を合併することで知られています。具体的には脂質異常症をはじめ、糖尿病、高血圧、高尿酸血症、脂肪肝、動脈硬化など。さらには脳卒中や心筋梗塞などの引き金となるといわれています。 また、近年はメタボリックシンドロームの概念からも、内臓脂肪型肥満が問題視されています。 脂肪細胞からは、アディポサイトカインと呼ばれる生理活性物質が分泌されています。 アディポサイトカインには、血糖値の上昇、脂質異常の促進、血圧の上昇にかかわる悪玉アディポサイトカインと、動脈硬化の抑制や糖代謝の改善に働く善玉アディポサイトカイン(アディポネクチンという)があり、健康な体内では善玉と悪玉のバランスが保たれています。 しかし、内臓脂肪が蓄積した状態では、善玉であるアディポネクチンの分泌が低下し、悪玉アディポサイトカインの分泌が過剰になるのです。 このアンバランスが生活習慣病の連鎖を引き起こし、動脈硬化を促進させると考えられています。 そのほかにも、内臓脂肪、皮下脂肪にかかわらず、肥満を放置していると、ひざや腰などに過剰な負荷がかかり続けるため、膝関節症などの運動器疾患をもたらします。 また、睡眠時無呼吸症候群や、女性では月経異常など婦人科系疾患との関連も指摘されています。
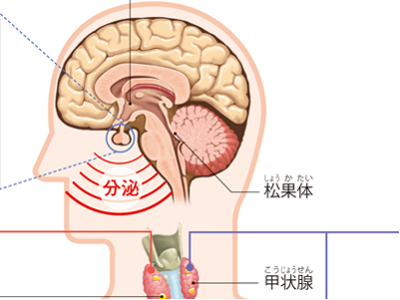
ホルモンのはたらきと役割
からだの各器官の活動は、「神経系」と「内分泌系」によって制御されています。 神経系とは、神経細胞と神経線維からなるネットワークで、脳とからだの各部位を結び、情報と指令の受け渡しをしています。 一方、内分泌系とは、からだのある場所で分泌(生産)されたホルモンが血液などを介して全身に運ばれ、各臓器や器官のはたらきを調節するものです。 ホルモンを分泌する器官を「内分泌腺」といいます。さまざまな臓器や器官の機能は、脳の中枢神経によって統合され、内分泌腺から分泌されるホルモンによって、適度な状態に保たれているのです。 ホルモンを分泌している内分泌腺には、脳にある「視床下部」「下垂体」「松果体」、頸部にある「甲状腺」とその後ろにある「副甲状腺」、胸部にある「心臓」、腹部にある「消化管」、「副腎」、「腎臓」、「すい臓」、そして男性では「精巣」、女性では「卵巣」と「胎盤」があります。また、これらの内分泌腺以外にも、肥満細胞から産生されるホルモンもあります。 体内には前述のようにホルモンを分泌するさまざまな内分泌腺がありますが、ホルモン分泌の司令塔としてはたらいているのが、視床下部と下垂体です。 まず、視床下部は、脳からの指令やからだからの情報を受けてホルモンを分泌します。 次に、視床下部から分泌されたホルモンを受けとった下垂体は、からだが必要としているホルモンを末梢の内分泌腺に分泌させるための指令となるホルモンを分泌します。 そして、副腎、甲状腺などの末梢の内分泌腺が、送られてきたホルモンに従って自らのホルモンを分泌することで、からだの生命バランスが保たれているのです。