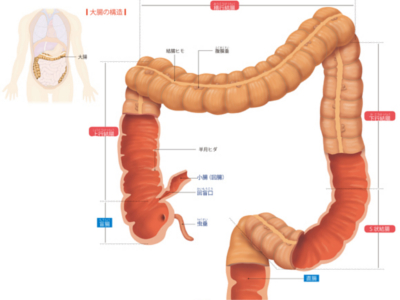
大腸のプロフィール
大腸は小腸から続く腸の最後にあたる部分で、小腸の外側を囲むようにして存在しています。 太さは小腸の約2倍、長さは成人で約1.5mあり、大部分は結腸が占めています 結腸は、盲腸から上へ向かう「上行結腸」、横へ伸びる「横行結腸」、上から下へ向かう「下行結腸」、下行結腸と直腸をS字で結ぶように伸びる「S状結腸」-の4つの部位からなります。 結腸の内壁は粘膜の層で覆われており、粘膜にある腸腺から粘液などが分泌されています。 小腸で消化・吸収が終わった消化物の残滓(かす)は、結腸の蠕動運動によって直腸へと運ばれます。その間に水分が吸収され、粘液などが混ざり合って便が形成されます。 S状結腸と肛門をつなぐ直腸は、長さ20㎝ほどの器官です。直腸には消化・吸収といった機能はなく、結腸でつくられた便が肛門から排出されるまで、一時ためておく場所として機能しています。 盲腸は小腸から続く部分です。小腸との境目の回盲口には弁があり、内容物の逆流を防いでいます。鳥や草食動物では、盲腸は消化機能をもつ器官として発達していますが、人における盲腸には、とくに役割はありません。 また、盲腸の先端には、「虫垂」といって、長さ数㎝、直径0.5~1㎝ほどの袋状の器官がついています。俗にいう"盲腸"という病気は、この虫垂に炎症がおこる病気で、正しくは"虫垂炎"といいます。虫垂はリンパ組織が発達しているため、免疫機能に関係するはたらきをしているのではないかと考えられていますが、炎症がおきて虫垂を切除しても内臓機能に影響はありません。
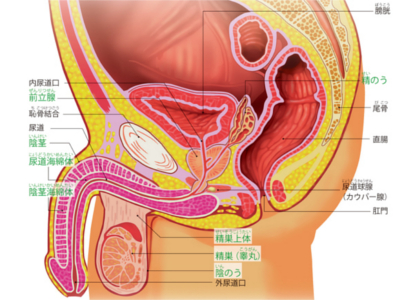
男性の生殖器のしくみ
男性の生殖器は、「外生殖器」と「内生殖器」に分かれます。 陰茎(ペニス)と陰のう部分を外生殖器といい、陰茎の根元から袋状の陰のうがぶら下がるような構造になっています。内生殖器は、精巣(睾丸)、精巣上体(副睾丸)、精管、精のう、前立腺からなり、精巣上体と精巣は陰のうの内部に位置します。 陰茎の内部は、尿道海綿体と陰茎海綿体で構成されてます。 陰茎は尿の排出と精液の排出という2つのはたらきをするため、尿道海綿体の中心には尿道が通り、また陰茎海綿体には、多くの細かい空洞が集まっており、その中心と上部には血管が通っています。 陰茎海綿体の細かい空洞が血液で満たされたとき、膨張して陰茎が勃起します。 精巣内部には、男性ホルモンと精子をつくる精細管という細い管が多数張り巡らされています。精細管は、精巣に連結された精巣上体のなかにも続いています。複数の精細管は精巣の出口付近で1本になり、精管にまとまります。 前立腺は、男性のみがもつ生殖器です。膀胱直下にある栗の実ほどの大きさの器官で、尿道を取り囲むように位置しています。器官全体が筋質に富んでいて、そのなかに腺(外腺、内腺)があります。 前立腺から分泌される前立腺液に、精のうから分泌された精のう液と精巣でつくられた精子が混ざり合って精液になり、射精されます。また、精液は前立腺内に貯蔵することもできます。 男性の長い尿道は、膀胱のすぐ下にある前立腺のところで圧迫を受けることがしばしばあります。男性は加齢とともに、大きさは違うものの前立腺が肥大化していきます。そのため尿道は細くなっていき、排尿に時間がかかるようになります。
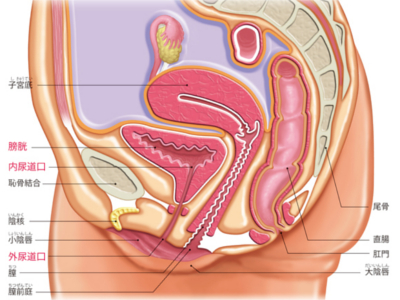
男性の尿道、女性の尿道
男性の尿道は長さが16~25㎝ほどあり、尿道外括約筋より膀胱側を「後部尿道」、前方を「前部尿道」といいます。 後部尿道は、周囲を「前立腺」に囲まれています。前立腺の先には、「尿道球腺(カウパー腺)」があり、多数の側管から粘液を分泌しています。 後面には「精丘」という部分が突出しており、そこに2本の「射精管」がつながっています。精丘の両側には、前立腺排泄管が多く開口しています。 男性の尿道は、膀胱にたまった尿を排出するための通路であると同時に、射精時の精液の通り道でもあります。 睾丸でつくられた精子は、精管を通って前立腺の内側から尿道に入り、前立腺から分泌された前立腺液とともに射精されます。このように、1つの器官が異なる2つの機能を担っているというのが、男性の尿道の大きな特徴です。 さらに、前立腺は加齢とともに肥大し、「前立腺肥大症」になる場合もあります。 女性の尿道は、長さが約3~4㎝と、男性にくらべ短いのが特徴です。尿道は、「膀胱頸部」から「膣前壁」の前面に沿うように走り、「膣前庭」につながります。 女性の場合、膀胱出口から尿道の途中にかけて内括約筋と外括約筋があり、ここで排尿をコントロールしています。 女性の尿道は、膀胱にたまった尿を体外に排泄するためだけの通路です。 女性の尿道は男性にくらべて短いので、構造上どうしても尿道口から細菌が侵入しやすくなっています。 そのため、膀胱に細菌が感染しておこる膀胱炎などがおこりやすいといえます。 健康な膀胱であれば、からだの防除機構が働いて、感染を防いでくれますが、抵抗力が弱っていると、「膀胱炎」をおこしやすくなります。
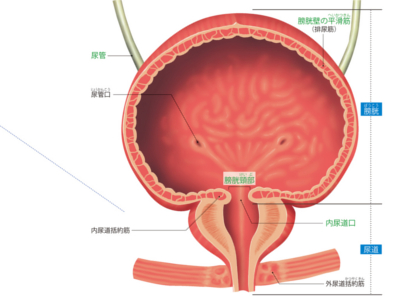
尿を蓄えて排泄する膀胱と尿道
膀胱は、腎臓でつくられた尿を一時的にためておく袋状の器官です。 位置は、恥骨の後方-。膀胱の後ろには直腸があり、女性では子宮と膣に接しています。 膀胱の上部には尿管が左右2つ開口しており、これを尿管口といいます。 また、下部の出口は内尿道口といい、その付近を膀胱頸部といいます。 膀胱の壁は、外側に平滑筋の層があり、内側は粘膜で覆われています。 平滑筋の層には伸縮性があり、膀胱が空のときは1㎝ほどの厚さがありますが、尿がたまってくると引き伸ばされ、3mmほどに薄くなります。 成人の膀胱の容量は約300~500mlです。膀胱はこれだけの尿を蓄える器官であると同時に、たまった尿を排泄する器官でもあります。 尿道は膀胱の尿の出口(内尿道口)と、体外への尿の出口(外尿道口)をつなぐ管状の器官です。 内尿道口の付近には、自分の意思とは無関係に働く"内尿道括約筋"と、自分の意思で働かせられる"外尿道括約筋"があります。 両方の括約筋をゆるめることで尿が尿道に流れ込み、外尿道口から排泄されます。 腎小体でつくられた原尿は尿細管で再吸収され、尿になります。この尿の輸送路を「尿路」といい、腎杯から、腎盂、尿管、膀胱、尿道までを指します。また、腎盂から尿管までを「上部尿路」、膀胱から尿道までを「下部尿路」と呼んでいます。 また、腎杯、腎盂、尿管の壁には平滑筋があり、蠕動運動による収縮の波で、尿を膀胱へと運んでいきます。
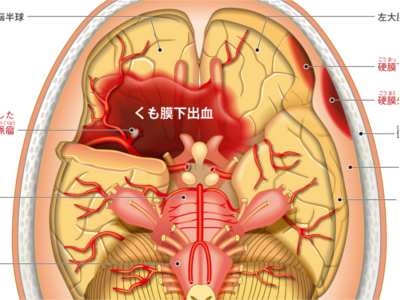
脳の病気の仕組み(脳梗塞・脳卒中・脳血栓症)
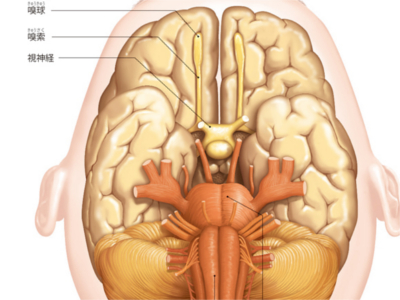
脳は全血液の約15%にも及ぶ大量の血液を必要とします。脳の血管が詰まって血流がとどこおったり、血管が破裂して出血するなどのトラブルが生じると、その部分の脳細胞は破壊され、意識障害や麻痺など、さまざまな症状が突然現れる「脳卒中」が引き起こされます。 脳は硬膜、くも膜、軟膜の3つの膜に覆われています。これらの膜と膜の間で出血がおきたり、俗にいう脳ミソ(脳実質)のなかでおきた出血を総称して「頭蓋内出血」といいます。頭蓋内出血は"外傷性"と"非外傷性"に分けられます。 頭蓋内出血に陥ると、突然からだの左右いずれかに運動麻痺や感覚麻痺が生じ、多くの場合は意識障害を伴います。症状が進行性の場合には、大量の出血があり、脳のヘルニアをおこして呼吸停止に至ります。図は、くも膜の下で出血した(くも膜下出血)脳の底面の様子です。 脳の血管が著しく狭くなったり、詰まるなどして血流がとどこおり、とどこおった先の脳細胞が壊死した状態を「脳梗塞」といいます。脳梗塞には、「脳血栓症」と「脳塞栓症」の2つのタイプがあります。 脳梗塞は前兆なしに突然おこることもありますが、前兆があるケースも少なくありません。「片方の手足がしびれる」、「急に手の力が抜けてものを落としてしまう」、「めまいでまっすぐに歩けない」、「ろれつが回らない」、「人の話をよく理解できない」、「文字が思うように書けない」、「一時的に物が見えにくくなる」などは、脳梗塞の前兆でおこることがあります。 動脈硬化により脳に血栓ができ、脳の血管が詰まったもの 心臓など脳以外の部位でできた"血栓"が流れてきて、脳の血管を詰まらせたもの
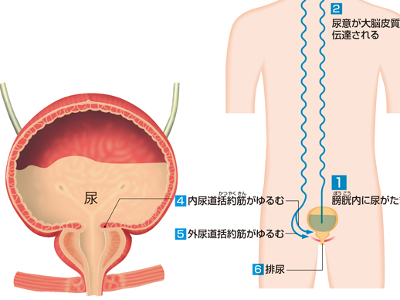
排尿のしくみ
膀胱は、腎臓から送られてきた尿を一時的に蓄えておく器官ですが、蓄えた尿を排泄する役目も担っています。 成人の膀胱は、300~500mlの尿を蓄えることができます。しかし、通常は200~300mlほど尿がたまると、尿意を感じます。 膀胱に尿がたまると、その情報は知覚神経や脊髄を通って大脳へ伝えられます。すると、大脳では排尿の指令が下り、膀胱の壁の平滑筋が反射的に収縮して膀胱の内圧が高まります。また、自分の意思とは無関係に働く内括約筋も自然にゆるみ、排尿の準備が整います。これを「排尿反射」といいます。 しかし、これだけで排尿がおこるわけではありません。尿意をもよおしてもトイレが見つからない場合などは、排尿をがまんしなければなりません。がまんを可能にしているのが、外括約筋です。 外括約筋は意思によってコントロールできる横紋筋です。この外括約筋を自力でゆるめることで、尿はからだの外へ排泄されます。 外括約筋はふだんは閉じたままになっているため、睡眠中などに膀胱がいっぱいになっても、勝手に排尿されることはありません。ただ、膀胱の壁や内括約筋の運動は、反射的に行われます。その反射中枢は脊髄の下部に存在しており、そこに出入りする神経が損傷されると、尿がもれ出す「尿失禁」になってしまいます。 また、乳幼児は脊髄の仙髄という部分での反射だけで排尿がおこりますが、脳の排尿中枢が発達するにしたがって、意思でこの反射をコントロールできるようになります。
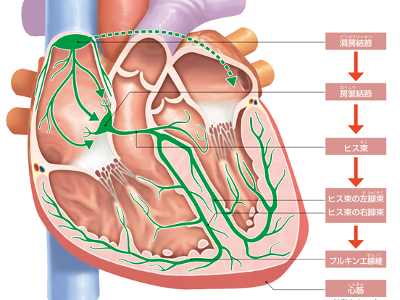
拍動のメカニズム
心臓は、心筋が規則的に収縮と弛緩を繰り返すことによって、一定のリズムで拍動を続けています。 心臓が休むことも大きく乱れることもなく、規則正しく拍動を続けていられるのは、"刺激伝導系"というメカニズムのおかげです。 刺激伝導系の発端は、心臓の運動の司令塔である"洞房結節(右心房の上端にある)"から「動け」という電気刺激の信号が発せられることです。 その信号は右心房の壁を通り、右心室との境界周辺にある房室結節に伝わります。さらに、そこからヒス束→プルキンエ線維(拍動の刺激を伝達する最終部分)に伝わり、最終的に信号に反応した心筋が収縮して拍動が生じます。 この電気信号は、房室結節でとてもゆっくりと伝えられるため、心房と心室では収縮に時間差ができます。 この時間差があることで、心房が収縮し、血液を心室に充満させ、次いで心室が収縮して血液を排出するという流れがスムーズに行われるのです。 血液の循環にあたって、避けなければならないのが血液の逆流です。そこで、血液が一方向だけに流れるように働いているのが、心臓内にある4つの弁です。右心房と右心室の間にある「三尖弁」、左心房と左心室の間にある「僧帽弁」、そして肺動脈への出口にある「肺動脈弁」、大動脈への出口にある「大動脈弁」がそれです。 心臓が静脈から血液を取り込むときには三尖弁と僧帽弁が開き、肺動脈弁と大動脈弁が閉じます。逆に、血液を送り出すときは三尖弁と僧帽弁が閉じ、肺動脈弁と大動脈弁が開くというように、交互に開閉を繰り返して血液の逆流を防いでいます。 安静時と運動時では、心拍数や心拍出量を調節する必要があります。 調節機能としては、心筋が引き伸ばされる力に比例して、心筋細胞自体が収縮力を増すこと。また、自律神経(交感神経、副交感神経)から発せられるシグナルによって、心筋がその時々に必要な心拍をおこし、血液を全身に送り出すことなどがあげられます。 からだの各部位に必要なだけの血液を送る調節は、安静時では毎分の心拍数が70回、心拍出量は5.5L程度ですが、激しい運動を行った直後には、毎分の心拍数は200回以上、血液の拍出量は25Lにも達します。
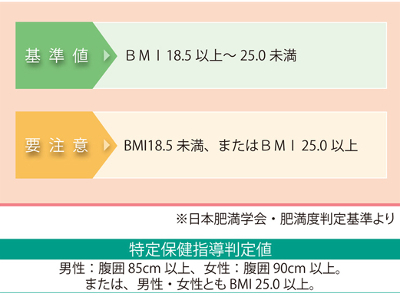
肥満度検査の目的
内臓脂肪蓄積・肥満の有無をチェック むかしは、体重測定だけで肥満の有無を判定していましたが、肥満と肥満がもたらす病気の関係が明らかになるにつれ、検査方法も変化してきました。 現在、肥満の判定に用いられているのは、「BMI」と「腹囲」です。BMIと腹囲を総合して、健康上問題となる肥満を判定します。 BMI(BodyMassIndex=ボディ・マス・インデックス)とは、国際的にも広く用いられている体格指数で、体重と身長からBMI値を割り出します。 肥満の定義上、本来は体脂肪量から判定すべきなのですが、BMIは体脂肪を反映することから、肥満を判定する一つの目安として用いられています。 腹囲は、とくに内臓脂肪の蓄積を知るのに有意な検査で、メタボリックシンドロームの診断基準項目の一つにもなっています。 正確には、腹部CT検査などで、内臓脂肪面積が100c㎡以上ある場合に、内臓脂肪型肥満と診断されるのですが、腹囲は内臓脂肪の蓄積(内臓脂肪面積)を反映することから、こちらも肥満判定に用いられています。 BMIや腹囲が基準値を外れる要因、つまりは肥満の要因には、遺伝的素因や性差も関与していますが、何よりも大きいのは生活習慣です。 食べ過ぎによる摂取エネルギーの過剰、運動不足による消費エネルギーの不足が、エネルギー収支のバランスを崩し、体脂肪や体重の増加をまねきます。 また、肥満をまねく生活習慣の下地にはストレス、睡眠不足、自律神経やホルモンバランスの乱れなども関係しています。これらが過食を招いたり、太りやすい体質をつくる場合も少なくありません。 中年以降に太りやすくなる原因としては、基礎代謝の低下があげられます。 基礎代謝とは、呼吸や睡眠、消化など、生命を維持するための活動に必要な最低限のエネルギーのことです。 年をとると活動量が減り、筋肉が落ち、また若い頃のように成長に必要なエネルギーもいらなくなります。 こうして基礎代謝は老化に伴い低下していくのですが、さらに運動不足などが加わると、基礎代謝の低下にも拍車がかかります。 基礎代謝は成人で平均1200kcalとされており、これより低下すればするほど、エネルギー収支のバランスが崩れて太りやすくなります。 肥満、とくに内臓脂肪の蓄積は、さまざまな生活習慣病を合併することで知られています。具体的には脂質異常症をはじめ、糖尿病、高血圧、高尿酸血症、脂肪肝、動脈硬化など。さらには脳卒中や心筋梗塞などの引き金となるといわれています。 また、近年はメタボリックシンドロームの概念からも、内臓脂肪型肥満が問題視されています。 脂肪細胞からは、アディポサイトカインと呼ばれる生理活性物質が分泌されています。 アディポサイトカインには、血糖値の上昇、脂質異常の促進、血圧の上昇にかかわる悪玉アディポサイトカインと、動脈硬化の抑制や糖代謝の改善に働く善玉アディポサイトカイン(アディポネクチンという)があり、健康な体内では善玉と悪玉のバランスが保たれています。 しかし、内臓脂肪が蓄積した状態では、善玉であるアディポネクチンの分泌が低下し、悪玉アディポサイトカインの分泌が過剰になるのです。 このアンバランスが生活習慣病の連鎖を引き起こし、動脈硬化を促進させると考えられています。 そのほかにも、内臓脂肪、皮下脂肪にかかわらず、肥満を放置していると、ひざや腰などに過剰な負荷がかかり続けるため、膝関節症などの運動器疾患をもたらします。 また、睡眠時無呼吸症候群や、女性では月経異常など婦人科系疾患との関連も指摘されています。
2つに分けられる大脳
大脳は大脳縦裂(縦に走る深い溝)で左右2つに分けられ、右を右脳(右半球)、左を左脳(左半球)といいます。 右脳は、左半身の運動指令と感覚の認知(五感)を担当します。 また、直感的な理解、創造的な発想(絵を描く、音楽を聴くなど)、方向・空間の認識にかかわる機能など、知覚と感性をつかさどり、これらのイメージや感性によって発達する脳といわれます。 左脳は、右半身への運動指令と感覚を担当します。 言語処理(話す、聞く、読む、書くなど)、時間の観念、計算など、思考・論理をつかさどるため、言語脳ともいわれ、対人関係を円滑にする能力がここに備わっています。 言語にかかわっていることからも、日常生活のなかでは左脳が担当する能力を使うことが多くなります。
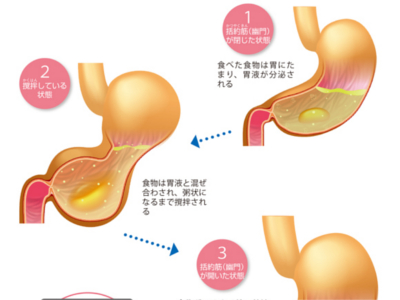
平滑筋・胃の蠕動運動をつかさどる筋肉
平滑筋でできた3層構造の筋層は、胃を伸び縮み可能な臓器に仕立てていると同時に、いわゆる胃の蠕動運動を生み出しています。 胃の蠕動運動とは、3層の筋肉が縦、横、斜めに収縮・弛緩を繰り返すことによって生じるうねりが波のように伝わっていく運動のことです。 この蠕動運動により、食道から送られた食べ物は噴門から幽門まで運ばれ、その間に食べ物と胃液が混ぜ合わされて粥状になります。