アイザック‐しょうこうぐん【アイザック症候群】
《Isaacs Syndrome》末梢神経が過剰に興奮し、四肢や体幹の筋肉が持続的に痙攣する神経筋疾患。原因は解明されていない。
アイスクリーム‐ずつう【アイスクリーム頭痛】
アイスクリームやかき氷などを急いで食べた際に、こめかみなどが痛むこと。原因としては、急激に低下した口内の温度を元に戻そうとして一時的に血管が拡張し、痛みを引き起こすため、また、三叉神経が強い冷た...
アイマー‐きかん【アイマー器官】
モグラやヒミズの鼻先にある感覚受容器。高密度な神経終末を持つ突起群が花弁状に並び、触覚刺激を敏感に感知する。1871年にドイツの動物学者テオドール・アイマーが報告した。
あき‐ばて【秋ばて】
[名](スル)秋の初めごろにみられる体の不調。夏ばてによる体力の低下や自律神経の乱れなどに気候の変化が加わって起こる。
アコニチン【aconitine】
トリカブトの根に含まれるアルカロイドの一。猛毒で神経麻痺作用がある。
上げ下げ
I1〔上げたり下げたりすること〕この窓は上げ下げして開けるWe open and close this window by moving it up and down.神経痛で腕の上げ下げに苦労...
痛め付ける
torment;〔袋だたきにする〕beat ((a person)) up;〔弱い者を〕bully山田君は大勢の男の子に寄ってたかって痛め付けられたYamada was bullied by a...
一番
1〔番号の最初〕Number One ((略 No.1));〔第1の順位〕the first;〔1番の位置〕first place;〔首席〕the head [top] ((of))番号札1番の...
苛立てる
irritate彼女はちょっとした事にも神経を苛立てるHer nerves are set on edge by the merest trifle.彼の煮えきらない態度が彼女を苛立てたHis ...
動く
I1〔位置を変える〕move動くなDon't move./Stay there./Keep still./《口》 Stay put./Freeze.(▼「動くと撃つぞ」「足下が危ない」など,動く...
しんけい【神経】
[意味] 体の各部の機能を統率し、また各部と中枢との間の刺激伝達の経路となる器官。「中枢神経」と「末梢神経」に分かれる。[英] nerve[使い方]〔神経〕▽歯の神経を抜く▽神経組織[関連語]◆...
しんけい【神経】
[共通する意味] ★心の働き、状態。[英] mentality; psychology[使い方]〔気〕▽気を悪くする▽気が変わる〔心機〕▽心機一転、今日から出直しだ〔神経〕▽神経を使う仕事▽神経...
しんり【心理】
[共通する意味] ★心の働き、状態。[英] mentality; psychology[使い方]〔気〕▽気を悪くする▽気が変わる〔心機〕▽心機一転、今日から出直しだ〔神経〕▽神経を使う仕事▽神経...
き【気】
[共通する意味] ★心の働き、状態。[英] mentality; psychology[使い方]〔気〕▽気を悪くする▽気が変わる〔心機〕▽心機一転、今日から出直しだ〔神経〕▽神経を使う仕事▽神経...
しんき【心機】
[共通する意味] ★心の働き、状態。[英] mentality; psychology[使い方]〔気〕▽気を悪くする▽気が変わる〔心機〕▽心機一転、今日から出直しだ〔神経〕▽神経を使う仕事▽神経...
アーランガー【Joseph Erlanger】
[1874〜1965]米国の生理学者。陰極線オシログラフを用いた神経の活動電位の測定に成功し、電気生理学の基礎を築いた。1944年、ノーベル生理学医学賞受賞。
ウィーナー【Norbert Wiener】
[1894〜1964]米国の数学者・情報科学者。物理学・電気通信工学・神経生理学など、広く研究。人工頭脳・サイバネティックスの提唱者。著「サイバネティックス」「人間機械論」など。
エードリアン【Edgar Douglas Adrian】
[1889〜1977]英国の生理学者。神経伝導の悉無律(しつむりつ)を研究。神経細胞の機能に関する発見により、1932年、シェリントンとともにノーベル生理学医学賞受賞。
オイラー【Ulf Svante von Euler】
[1905〜1983]スウェーデンの生理学者。オイラー=ケルピンの子。ノルアドレナリンを発見し、神経伝達物質であることを確認した。B=カッツ、J=アクセルロッドとともに1970年にノーベル生理学...
おかもと‐みちお【岡本道雄】
[1913〜2012]医学者。京都の生まれ。専門は脳神経解剖学。京都大学総長などを経て、昭和59年(1984)臨時教育審議会の会長に就任、教育改革に尽力した。
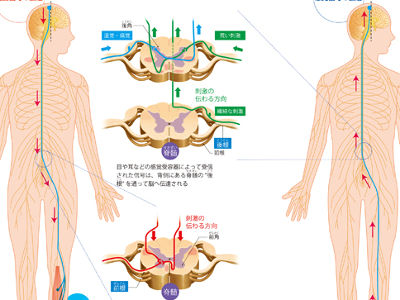
感覚神経と運動神経
末梢神経は、感覚神経と運動神経の2つに分けられます。 感覚神経には、脊髄神経後根のほか、「内耳神経」、「視神経」、「嗅神経」などがあります。 聞く、見る、触れる、嗅ぐなどの体外から受けた刺激に興奮して、脳の中枢にそれらの情報を伝える神経です。 感覚神経は伝達経路が末端から中央・中心に向かっているので「求心性神経」とも呼ばれます。 多くの脊髄神経では、皮膚の触覚・味覚を伝える感覚神経は、運動神経と混ざった形でからだ中に張り巡らされています。 運動神経は、大脳皮質から発せられた指令を、からだの各部位に伝えるための神経です。 伝達経路が中枢から末端、遠方に向かっているので「遠心性神経」とも呼ばれます。 また、向かった先が骨格筋の場合は「体性運動神経」、分泌腺や内臓の平滑筋の場合は「自律神経」となります。
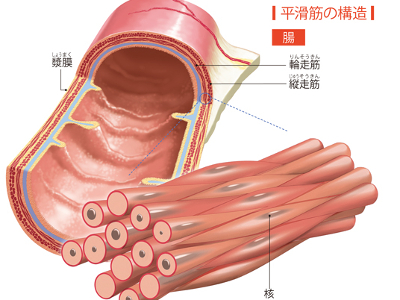
筋肉のはたらき
細い筋原線維が集まって、一つの集合体となったものを筋線維(筋細胞)といいます。さらに、その筋線維の束の集まりが筋肉です。 筋原線維のなかには、たんぱく質の細い線維と、太い線維が対に並んでいます。骨格筋は脳からの指令を受けた運動神経のはたらきにより、互いに引き合ったり、離れたりします。この収縮と弛緩の繰り返しにより、からだや臓器を動かしているのです。 骨格筋は中枢神経、心筋・平滑筋は自律神経からの指令で動いています。 骨格筋は自分の意思で動かせる随意筋です。 骨格筋の重量は、成人男性では体重の約3分の1を占めています。その主成分はたんぱく質で、ミオシンという太い線維と、アクチンという細い線維の2種類から成り立っています。 骨格筋には、収縮する速さにより「遅筋」と「速筋」があります。 遅筋は、酸素を運ぶ赤いたんぱく質を多く含み、からだの深層部で持続的な運動をします。 一方、速筋は、赤い色のたんぱく質が少なく、からだの表面に近い部分で、瞬発的な運動を担います。 また、2つの筋では、収縮をおこす分子(ミオシン)の種類が異なることがわかっています。 心筋は、心臓を形づくり動かす筋肉です。筋線維が結びついた構造をしています。 自らの意思で動かすことはできない不随意筋であり、自律神経やホルモンによってコントロールされています。 心臓は血液の入口となる「心房」と出口の「心室」から成り立っています。心室には右心室と左心室があります。そのうち左心室の心筋は、全身に血液を送り出す役割があるため、肺に送り出す右心室の3倍の厚さがあるなど、とくに強い力に耐えられる構造になっています。 心筋が休むことなく心臓を動かすことで、私たちの生命は維持されています。こうした理由から、心筋は、全身のなかでもっとも丈夫な筋肉といえます。 平滑筋は、心臓以外の内臓や血管の外壁となり、それらを動かすための筋肉です。短く細い紡錘形の筋線維から形成されています。 内臓の多くは内腔側から「輪走筋」、「縦走筋」の2層の平滑筋がついて、その外側を「漿膜」が覆う構造になっています。 「心筋」と同じく、私たちが自らの意思で動かすことのできない不随意筋であり、自律神経やホルモンによってコントロールされています。

血糖値検査の目的
糖尿病の有無をチェック 血液中に含まれる血糖の量を示す値を血糖値といいます。血糖を調べる検査にはいくつかの種類がありますが、一般の健康診断や人間ドックで調べられるのは、「空腹時血糖値」と「HbA1c」です。いずれも高血糖、すなわち、糖尿病の有無を調べるために行われます。 空腹時血糖値は、その名のとおり、空腹の状態のときの血糖値を調べる検査です。食後は食事の影響を受けて、誰しも血糖値が上昇します。その後、インスリンが働いて、通常、食前などの空腹時には血糖値は下がります。しかし、糖尿病でインスリンの作用が低下していると、ブドウ糖が代謝されず、血糖値が高い状態がいつまでも続きます。そこで、空腹時血糖値の検査を受けるときは、9時間以上絶食したのちの空腹時に血液を採取し、血糖値を測定します。通常は、検査前日の夜から飲食を控え、翌日の朝に採血します。 血糖の状態を調べるもう一つの検査が、「HbA1c(ヘモグロビン・エーワンシー)」です。血糖値が高い状態が長く続くと、血液中の赤血球の成分であるヘモグロビンにグルコースが結合し、グリコヘモグロビンを形成します。これが、HbA1cです。 赤血球の寿命は約4カ月といわれ、その間ヘモグロビンは体内を巡り、血液中のブドウ糖と少しずつ結びついていきます。つまり、血糖値が高い状態が長く続いていればいるほど、HbA1cも多くなるということです。 血液中のHbA1cは、赤血球の寿命の約半分くらいにあたる時期の血糖値を反映するといわれ、過去1~2カ月の血糖の状態を推定できることになります。HbA1cは、空腹時血糖値同様、採血して調べますが、食事の影響を受けないので、いつでも検査することができます。 血糖値が範囲を超えて上昇する要因としては、インスリンの分泌不足、あるいはインスリンの作用低下があげられます。健康な人では、一定濃度のインスリンが常に分泌されており、作用も安定しています。食後は血糖値が少し上昇しますが、インスリンの分泌も増加し、その働きによって血糖値は正常範囲を超えて上がらないようになっています。 ところが、インスリンの分泌量が少なかったり、分泌されるタイミングが悪かったり、インスリン抵抗性といって、分泌されたインスリンがうまく働かなかったりすると、血糖値は正常範囲を保てなくなります。このような状態はⅡ型糖尿病といい、日本人の糖尿病のほとんどがこのⅡ型糖尿病です。Ⅱ型糖尿病の原因には、遺伝的素因に加えて過食、運動不足、肥満、ストレスなどの生活習慣が大きくかかわっているといわれています。 また、糖尿病には、インスリンがほとんど分泌されないⅠ型糖尿病というものもあり、こちらは一種の自己免疫疾患であり、遺伝的体質が深く関係していると考えられています。 高血糖や糖尿病は、それ自体は命にかかわる病気ではありませんが、糖尿病のもっとも大きな問題点は合併症です。糖尿病の合併症は、細小血管合併症と大血管合併症の2つに大きく分けられます。 細小血管合併症には、「糖尿病性網膜症」、「糖尿病性神経障害」、「糖尿病性腎症」の3つがあり、高血糖によって細い血管の壁が破壊されておこります。いずれも糖尿病特有の合併症で、三大合併症と呼ばれています。 大血管合併症は、動脈硬化に由来するものです。糖尿病は動脈硬化の危険因子の一つであり、高血圧や脂質異常症、肥満などと相まって、動脈硬化を促進します。 結果、脳梗塞や脳出血などの脳血管障害、心筋梗塞や狭心症などの虚血性心疾患の引き金となります。 さらに、糖尿病で血糖コントロールの悪い人は、肺炎、腎盂腎炎、壊疽などのさまざまな感染症にもかかりやすくなります。 また、糖尿病の領域には至らなくとも、境界域にある人も合併症には要注意です。とくに食後2時間血糖値(ブドウ糖負荷試験)が境界域にある人(IGT=耐糖能異常)は、動脈硬化が進みやすく、脳卒中や心筋梗塞のリスクが高まります。