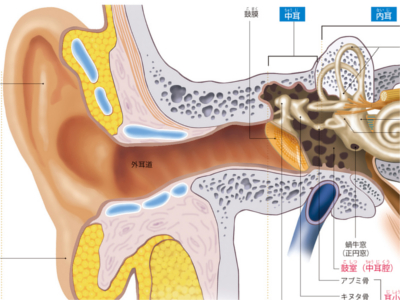
音を聞くしくみ
耳は、外耳、中耳、内耳の3つの区域に分けられます。 外耳とは、側頭部から外にでている耳介と、耳介から鼓膜に至るまでの外耳道のことです。耳介と外耳道の一部は軟骨組織でつくられています。 耳介の下の部分(耳垂)には軟骨はなく、この部分は脂肪組織で形成されています。また、外耳道では、皮脂腺と耳垢腺から滲出した粘液で乾燥を防いだり、外部からのゴミを粘着して耳を保護しています。 中耳とは、鼓膜の奥の耳小骨と鼓室(中耳腔)をいいます。また、中耳の奥には耳管があり、咽頭につながっています。耳小骨は、ツチ骨、キヌタ骨、アブミ骨という小さな3つの骨からなり、ツチ骨とアブミ骨には筋がついています。 いちばん奥にある内耳は、蝸牛、骨半規管、前庭から形成されています。頭蓋骨のなかのこれらの骨のなかに細い管が複雑な形で納まっていることから"骨迷路"と呼ばれます。 外界から聞こえてくる音は、耳介で集められ、外耳道を通って、鼓膜まで伝わってきます。この段階では、音はまだ「空気の振動」として伝わっています。 空気の振動は鼓膜を震わせ、中耳にある耳小骨(ツチ骨、キヌタ骨、アブミ骨)でその振動を30倍以上に拡大して、内耳へ伝えます。 中耳から伝わってきた空気の振動は、内耳の蝸牛で内リンパ液の振動となり、蓋膜と有毛細胞を動かすことで刺激された有毛細胞から電気信号が発生し、その信号が脳(大脳の聴覚野)へ伝わることで、音として認識されます。
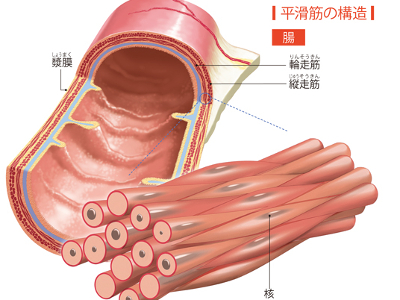
筋肉のはたらき
細い筋原線維が集まって、一つの集合体となったものを筋線維(筋細胞)といいます。さらに、その筋線維の束の集まりが筋肉です。 筋原線維のなかには、たんぱく質の細い線維と、太い線維が対に並んでいます。骨格筋は脳からの指令を受けた運動神経のはたらきにより、互いに引き合ったり、離れたりします。この収縮と弛緩の繰り返しにより、からだや臓器を動かしているのです。 骨格筋は中枢神経、心筋・平滑筋は自律神経からの指令で動いています。 骨格筋は自分の意思で動かせる随意筋です。 骨格筋の重量は、成人男性では体重の約3分の1を占めています。その主成分はたんぱく質で、ミオシンという太い線維と、アクチンという細い線維の2種類から成り立っています。 骨格筋には、収縮する速さにより「遅筋」と「速筋」があります。 遅筋は、酸素を運ぶ赤いたんぱく質を多く含み、からだの深層部で持続的な運動をします。 一方、速筋は、赤い色のたんぱく質が少なく、からだの表面に近い部分で、瞬発的な運動を担います。 また、2つの筋では、収縮をおこす分子(ミオシン)の種類が異なることがわかっています。 心筋は、心臓を形づくり動かす筋肉です。筋線維が結びついた構造をしています。 自らの意思で動かすことはできない不随意筋であり、自律神経やホルモンによってコントロールされています。 心臓は血液の入口となる「心房」と出口の「心室」から成り立っています。心室には右心室と左心室があります。そのうち左心室の心筋は、全身に血液を送り出す役割があるため、肺に送り出す右心室の3倍の厚さがあるなど、とくに強い力に耐えられる構造になっています。 心筋が休むことなく心臓を動かすことで、私たちの生命は維持されています。こうした理由から、心筋は、全身のなかでもっとも丈夫な筋肉といえます。 平滑筋は、心臓以外の内臓や血管の外壁となり、それらを動かすための筋肉です。短く細い紡錘形の筋線維から形成されています。 内臓の多くは内腔側から「輪走筋」、「縦走筋」の2層の平滑筋がついて、その外側を「漿膜」が覆う構造になっています。 「心筋」と同じく、私たちが自らの意思で動かすことのできない不随意筋であり、自律神経やホルモンによってコントロールされています。
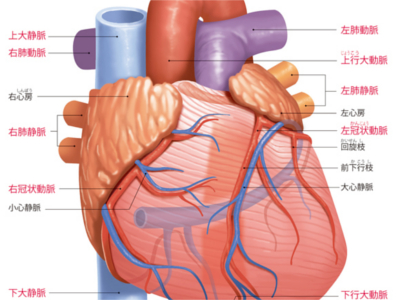
心臓のはたらき
心臓は、胸の中央からやや左前方に位置する重さ200~300gの筋肉の袋です。全身に血液を送り出す役割を担う、生命維持には不可欠な臓器です。 心臓は4つの部屋から成り立っています。上に位置する部分を心房、下に位置する部分を心室と呼び、位置する場所を示して右上から、右心房、左心房、右心室、左心室と呼びます。 また、各部屋を隔てる壁のほとんどは、心筋と呼ばれる特殊な筋肉でできています。 外観から見ると、左右心室下部にある心筋の表面は、弾力性に富んだ膜(心膜)で覆われています。その外周には冠状動脈と、冠状静脈(大心静脈・小心静脈)が走っています。 冠状動脈は心臓を動かす心筋に酸素とエネルギーを送るはたらきがあり、右心房の下を通る右冠状動脈と、左心房の下を通る左冠状動脈に分かれています。 右心房には上部から上大静脈、下部から下大静脈がつながっており、全身から戻ってくる血液を受け入れています。 右心室からは左右肺動脈が出ています。左心房には肺からの左右肺静脈がつながっています。 大静脈から戻ってきた血液は、右心房から右心室を通り、左右の肺へと送り出されます。 また、肺静脈から左心房に送られてきた血液は、左心室を通って上行・下行大動脈から全身に送られます。 血液の流れは常に一方向である必要があるため、左右とも心房と心室の間、肺動脈、大動脈への出口には、それぞれ、血液の逆流を防ぐための弁があります。 このように、心臓は血液を全身へ送るポンプの役割を担っています。
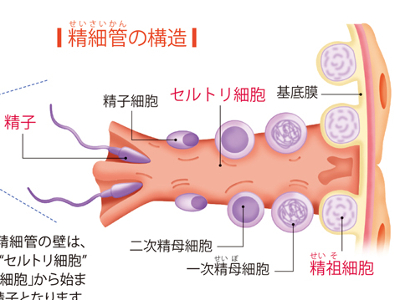
精子と射精のメカニズム
精子は精巣内にある多数の精細管でつくられています。 精子の頭部の大きさは、わずか0.005mm程度。からだのなかで一番小さな細胞です。 精子は、先端が突起状になった球体の頭部、楕円形の中間部、細い糸状になった尾部の3部位に分けられます。 精子頭部の中心には、23個の染色体をもつ細胞核があり、ここに父親の遺伝子を含んでいます。細胞核の外側は、先体という組織に包まれています。先体は、卵子に突入するための組織で、卵子の表面を覆う膜を溶かす酵素を含んでいます。 中間部には、精子が運動するためのエネルギーをつくるために、ミトコンドリアがらせん状に巻きついています。ミトコンドリアは、精液のなかの糖分を吸収し、そのエネルギーを尾部の鞭毛に与えています。 性的な興奮が高まると、陰茎内の陰茎海綿体と尿道海綿体の内部にある動脈がゆるみ、海綿体の細かい溝のなかに多量の血液が流れ込みます。そのため、海綿体はふくらみ、海綿体を外側から包んでいる白膜が、血液の圧力を受けて硬くなります(この状態が勃起です)。 勃起の際、精巣でつくられた精子は蠕動運動により精管を通って前立腺まで運ばれ、精のうの分泌液と混ぜられて精液となります。 このとき、精液の膀胱への逆流を防ぐために、膀胱の出口にある内尿道括約筋が収縮して、膀胱につながる尿道は閉じられます。同時に外尿道括約筋も収縮して、前立腺内の尿道内圧を高めます。 その後、外尿道括約筋だけが弛緩すると圧力で精液が押し出され、外尿道口から射精されます。
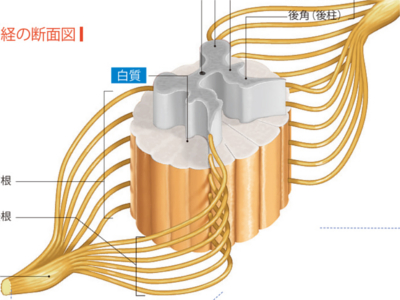
脊髄と脊髄神経のしくみ
脊髄の太さはほぼ小指大。長さ40~50cmの白くて細長い円柱状の器官です。 頭蓋骨に囲まれている脳と、背骨の脊柱管のなかに納まる脊髄は、神経管という1本の管を原型に進化したものです。神経管の前端がふくらんで脳となり、脊髄はその原型を残しています。 脊髄の断面では、中央に神経管の孔にあたる"中心管"という小さな孔があります。 中心管のまわりは神経細胞が集まり、灰白質になっており、灰白質はHの形をしています。その腹側のでっぱりに前角といい、筋を動かす神経細胞体が集まっています。 灰白質の周囲は白質になっていて、ここには脳の各部と脊髄を結ぶ神経線維が集まっています。 脊髄を保護するしくみは2重構造になっています。外層に位置する脊椎骨組織の内側には、脊髄を包む内層があり、硬膜、くも膜、軟膜の3層からなっています。 脊髄神経は、脊髄から31対出ている神経です。 脊椎の部位にあわせ、頸神経(8対)、胸神経(12対)、腰神経(5対)、仙骨神経(5対)、尾骨神経(1対)に区分されています。1対ずつ前面から出る"前根(運動神経)"と、後面から出る"後根(知覚神経)"があります。 脊髄の長さは脊柱管よりも短く、腰椎の1番程度までであり、その先は脊髄神経のみからなっています。 脊髄には、脳への信号、脳からの信号を伝える神経線維が通っているため、脊髄の一部が損傷すると、それより下の部位は脳と連絡できず、運動麻痺と知覚麻痺をおこします。
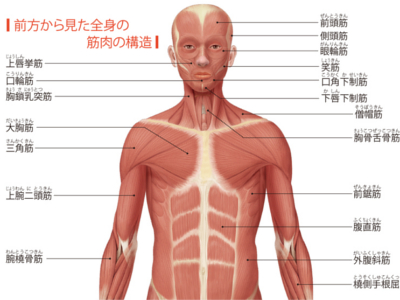
全身の筋肉のしくみ
筋肉は、からだや臓器を動かす原動力となる運動器官です。 筋細胞(筋線維)という収縮性のある細胞の集合体である筋肉は、骨格に付着してからだを動かす骨格筋、血管や内臓の器官を動かす平滑筋、心臓を動かす心筋と大きく3種類に分けられます。 また、骨格筋だけでも600種以上あり、それぞれに名前がつけられています。付着する骨の部位によって大きさや形もさまざまです。
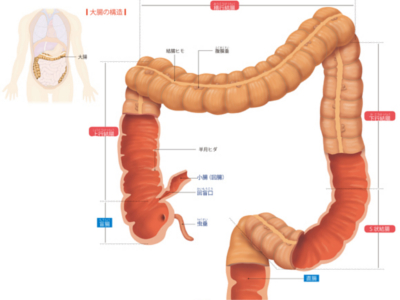
大腸のプロフィール
大腸は小腸から続く腸の最後にあたる部分で、小腸の外側を囲むようにして存在しています。 太さは小腸の約2倍、長さは成人で約1.5mあり、大部分は結腸が占めています 結腸は、盲腸から上へ向かう「上行結腸」、横へ伸びる「横行結腸」、上から下へ向かう「下行結腸」、下行結腸と直腸をS字で結ぶように伸びる「S状結腸」-の4つの部位からなります。 結腸の内壁は粘膜の層で覆われており、粘膜にある腸腺から粘液などが分泌されています。 小腸で消化・吸収が終わった消化物の残滓(かす)は、結腸の蠕動運動によって直腸へと運ばれます。その間に水分が吸収され、粘液などが混ざり合って便が形成されます。 S状結腸と肛門をつなぐ直腸は、長さ20㎝ほどの器官です。直腸には消化・吸収といった機能はなく、結腸でつくられた便が肛門から排出されるまで、一時ためておく場所として機能しています。 盲腸は小腸から続く部分です。小腸との境目の回盲口には弁があり、内容物の逆流を防いでいます。鳥や草食動物では、盲腸は消化機能をもつ器官として発達していますが、人における盲腸には、とくに役割はありません。 また、盲腸の先端には、「虫垂」といって、長さ数㎝、直径0.5~1㎝ほどの袋状の器官がついています。俗にいう"盲腸"という病気は、この虫垂に炎症がおこる病気で、正しくは"虫垂炎"といいます。虫垂はリンパ組織が発達しているため、免疫機能に関係するはたらきをしているのではないかと考えられていますが、炎症がおきて虫垂を切除しても内臓機能に影響はありません。
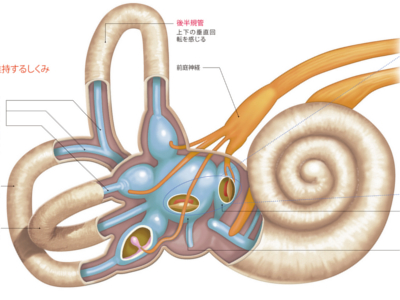
平衡感覚のシステム
体の平衡は目・耳・手足・脳のネットワークによってつかさどられていますが、なかでも重要な情報を提供しているのが内耳です。 内耳は聴覚をつかさどる蝸牛管と、平衡感覚をつかさどる三半規管と耳石器の三つの器官から構成されています。ちなみに、三半規管と耳石器を合わせて「前庭器官」と呼んでいます。前庭器官からは平衡感覚を伝える前庭神経が出ていて、脳幹へとつながっています。 三半規管は、外側半規管、前半規管、後半規管の3つの半規管からなっています。外側半規管は前後の水平回転、前半規管と後半規管は直交する2軸の垂直回転の動きや速さを感知しています。 頭を動かすと、三半規管のなかの内リンパに流れが生じ、この流れを感覚細胞がとらえ、頭が動いた方向や速さを認識するしくみです。 また、耳石器は水平・垂直方向の傾きと動く速さを感知しています。 耳石器のなかには卵形のう、球形のうと呼ばれる2つの器があり、それぞれには炭酸カルシウムからできた小さな石(耳石)が詰まっています。 頭を動かして、重力の方向が変化すると、耳石が動き、配置にズレが生じますが、このズレを感覚細胞がとらえ、からだの傾きや動きを認識するしくみになっています。
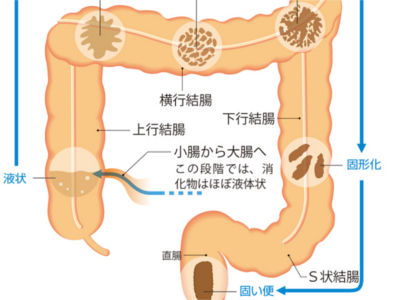
便が形成されるしくみ
大腸には、1日約1.5Lから2Lの液状の消化物が運び込まれます。大腸は、結腸の蠕動運動によって直腸へと消化物を運ぶ過程で、消化物から水分を吸収し、適度な固さの便をつくります。 まず、上行結腸では水分が吸収されて液状の消化物が半流動状になります。横行結腸で粥状に、下行結腸で半粥状になり、S状結腸では半固形まで水分が吸収されます。直腸で適度な固さのかたまりとなり、最終的に1日あたり約100~250gの便として排出されます。 直腸の便は、約75%が水分で、残り約25%が固形成分です。水分が80%を超えると下痢になります。 大腸でつくられた便には、消化物の残りかすのほか、脂肪、小腸で吸収されなかった繊維、たんぱく質、消化酵素、粘液、腸の粘膜からはがれ落ちた上皮細胞、そして"腸内細菌"などが含まれています。 大腸のなかには、1000種類100兆個以上もの腸内細菌がすみついています。 腸内細菌には、いわゆる"善玉菌"と"悪玉菌"があり、善玉菌は糖の未消化物を分解し、発酵させます。また、ビフィズス菌や乳酸菌なども善玉菌の一つで、腸の蠕動運動を促して便通をよくしたり、悪玉菌の繁殖を抑えたり、免疫力を高めたりなどといったはたらきを担っています。 一方、大腸菌や腸球菌、ウェルッシュ菌などの悪玉菌はアミノ酸を分解しますが、こちらは発酵ではなく、腐敗です。 腐敗によって生じる有毒ガスには、インドールやスカトールなどが含まれており、これらは便の悪臭の原因となります。臭気は便やおならとして排出されるほか、吸収されて血液に溶け込み、有毒成分は肝臓で解毒されます。
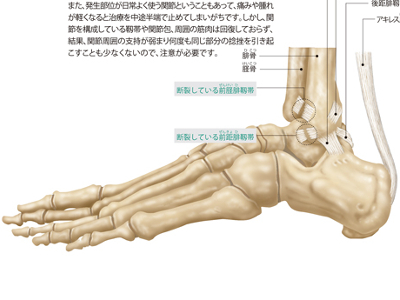
骨・関節の異常(骨粗鬆症/関節リウマチ/脱臼/捻挫)
骨・関節に生じるトラブルの代表は、「骨粗鬆症」と、複数の関節に左右対称の関節炎を引き起こす「関節リウマチ」です。どちらも、中高年に多くみられます。 骨を硬く充実させている骨塩(リン酸カルシウムなど)は加齢とともに減少していきます。その減少が過度に進んで、骨の中身がスカスカになり、骨折しやすくなった状態が骨粗鬆症です。 骨粗鬆症の影響が、早い時期から現れるのが"脊椎骨"です。身長が縮んだり、腰痛がおきたり、背中や腰が曲がるなどの症状が現れ、進行すると、上半身の重みで脊椎に圧迫骨折がおきることもあります。また、つまずくなど、ちょっとしたことで大腿骨や手首、腕の付け根を骨折することもよくあります。 骨粗鬆症は、閉経後の女性に多くみられます。これは女性ホルモンのエストロゲンの分泌が減少し、骨吸収がすすむためです。 今もなお原因解明の途上にある病気ですが、自己免疫による炎症が関与していると考えられています。 関節は関節包という「袋」で覆われています。その内側にある滑膜という部分から関節をスムーズに動かすための関節液が分泌されています。この滑膜に炎症がおこると、滑膜が増殖して軟骨や骨を侵食して破壊してしまい、やがて関節全体が変形して、その機能が障害されていきます。 炎症が進行、悪化すると骨の破壊や関節機能の障害はもとより、心臓、肺、腎臓などの器官への合併症を引き起こすこともあります。 関節組織には骨と骨が向かい合っている面があり、この面の位置関係が外的な力や病的な原因で本来の状態からずれてしまった状態を「脱臼」といいます。 外力により発生する脱臼を「外傷性脱臼」といいます。全身の関節でおこりますが、主に肩鎖(けんさ)関節、肩関節、肘(ちゅう)関節、指関節など上肢の関節に多くみられます。 病的な原因の脱臼は、化膿性関節炎などが原因で関節内に膿がたまってしまい、関節包が過度に伸張した状態になったり、慢性関節リウマチで靱帯や関節包がゆるんでしまうとおこります。 また、一度脱臼をおこした関節は、支える組織の修復が不十分な場合、軽微な外力で脱臼を繰り返してしまうことがあります。これを「反復性脱臼」といいます。 脱臼の症状は、弾発性固定(関節が動かない)、関節部の変形や疼痛、腫脹(しゅちょう)を伴います。発生頻度は青・壮年に高く、小児や高齢者では比較的低くなっています。小児や高齢者の骨は青・壮年に比べて硬度が低く、外力が働いた場合に脱臼ではなく骨折をおこすためと考えられています。 捻挫は、関節が可動域を超える運動をしいられて、一時的に偏位する(一方に偏る)ことによっておこります。 骨と骨をつないでいる関節は、衝撃が集まりやすく障害を受けやすい部位です。具体的には、関節を包む関節包や、関節を補強する靱帯が損傷します。 関節は動かせる範囲が決まっており、継続して力のかかる動きには弱いため、運動時に限らず日常生活でも捻挫はよく引き起こされます。"むち打ち症""突き指"などは日常生活でおこる捻挫の代表例です。 捻挫をおこすと、患部に熱感や腫脹、痛みなどを伴う炎症が発症します。損傷が重度のケースでは、骨折や靱帯断裂があり、これらは放置すると、運動障害や関節の軸変形になる可能性があるので、自己判断に頼らずに初期の診断をしっかりと行う必要があります。 また、発生部位が日常よく使う関節ということもあって、痛みや腫れが軽くなると治療を中途半端で止めてしまいがちです。しかし、関節を構成している靱帯や関節包、周囲の筋肉は回復しておらず、結果、関節周囲の支持が弱まり何度も同じ部分の捻挫を引き起こすことも少なくないので、注意が必要です。