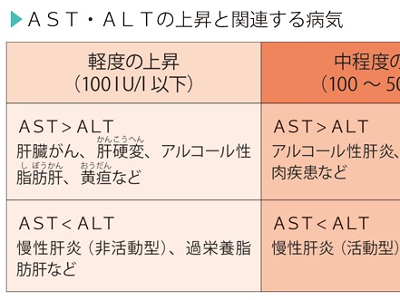
AST・ALT・γ-GTP検査の目的
肝臓・胆道などのトラブルをチェック AST、ALT、γ-GTPは、肝臓病や胆道系の病気を調べるための検査です。これらの検査だけで、肝臓病や胆道系の病気を診断することはできませんが、肝臓に障害があるかどうかを調べる第一段階の検査として、重要な意味をもつ検査です。いずれも採血して、血液中のそれぞれの値を計ります。 ASTは、心筋や肝臓、骨格筋、腎臓などに多く含まれているため、これらの臓器の細胞の障害は、血液中のASTにもすぐに反映されます。また、ALTは、とくに肝細胞の変性や壊死に敏感に反応します。そのため、肝臓病を診断するためには、ASTと肝臓の病変に敏感に反応するALTを必ず併せて調べることが重要になります。 γ-GTPは、肝臓では胆管系に多く分布しており、肝臓に毒性のある薬やアルコールに敏感に反応します。また、γ-GTPは胆道系酵素とも呼ばれており、黄疸の鑑別にも有効で、ASTやALTよりも早く異常値を示すため、スクリーニング(ふるい分け)検査としてよく用いられます。 ASTとALTに異常値が出た場合は、急性肝炎や慢性肝炎、アルコール性肝障害、肝硬変、肝臓がん、閉塞性黄疸などが考えられます。また、甲状腺機能亢進症や貧血などでも、AST・ALTが上昇します。ASTは心筋にも多く含まれているため、ASTの高値では心筋梗塞も疑われます。 ただ、両者の値は、肝細胞がどの程度壊れているかを示すものです。肝細胞の再生能力は非常に強いので、多少基準値から外れていても、壊れた分を再生できればとくに問題はありません。 また、ASTとALTは、両者のバランスを見ることも大切です。通常、ASTとALTはほぼ同じ値を示しますが、病気によってはASTとALTの比が変わってくることがあります。 γ-GTPが上昇する第1の要因は、肝臓の薬物代謝酵素が活性化していることです。 多くの薬は、肝臓のミクロゾームという部分にある薬物代謝酵素によって分解、解毒されます。γ-GTPもこの酵素の一種で、常に分解すべき物質が送り込まれていると、活性が高まり、血液中の値が上昇します。 γ-GTPの上昇にかかわる薬には、睡眠薬や抗けいれん薬のフェニトイン、鎮静薬のフェノバルビタール、糖尿病の薬、副腎皮質ホルモン薬などがあります。 また、アルコールも薬物の一種ですから、大量の飲酒を続けていると、アルコール分解酵素の活性が高まり、これを反映してγ-GTPが上昇します。 γ-GTPが上昇する第2の要因は、胆汁の停滞です。がんや胆石などで毛細胆管が圧迫されると、γ-GTPが上昇します。この傾向はASTやALTも同じなので、三者が同じように高値を示す場合は、胆道系の病気が疑われます。一方、γ-GTPだけが高値を示す場合は、第1の要因であげた薬剤性肝障害やアルコール性肝障害の可能性が高くなります。 AST、ALT、γ-GTPの検査で肝機能低下が疑われるときは、さらに詳しい検査を受けます。 肝臓病の代表ともいえる肝炎は、進行すると肝硬変、さらには肝臓がんへ発展することがあります。 AST、ALT、γ-GTPで「異常なし」の判定を受けた場合でも、大量の飲酒の習慣のある人、血糖値や血中脂質に異常がある人は、要注意です。脂肪肝が潜んでいる可能性がゼロではないからです。 脂肪肝では、とくにγ-GTPが高値を示すのですが、アルコール性肝障害でもγ-GTPが高値にならない人がおり、厚生労働省の調査によると、脂肪肝の患者のうち、γ-GTPが異常値を示したのは全体の3割強にとどまるといった報告もあります。 また本来、非アルコール性の脂肪肝は、肥満による内臓脂肪が原因で、肥満を改善したり、飲酒を制限することで回復する良性の病気です。 しかし、この脂肪肝の一部には、肝硬変に移行し、肝がんを合併する悪性のものがあります。これを非アルコール性脂肪肝炎といいます。
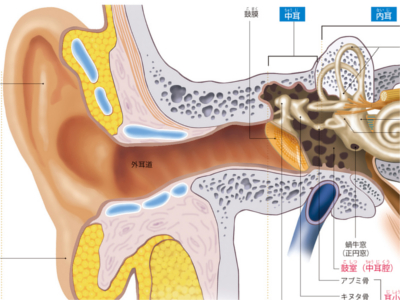
音を聞くしくみ
耳は、外耳、中耳、内耳の3つの区域に分けられます。 外耳とは、側頭部から外にでている耳介と、耳介から鼓膜に至るまでの外耳道のことです。耳介と外耳道の一部は軟骨組織でつくられています。 耳介の下の部分(耳垂)には軟骨はなく、この部分は脂肪組織で形成されています。また、外耳道では、皮脂腺と耳垢腺から滲出した粘液で乾燥を防いだり、外部からのゴミを粘着して耳を保護しています。 中耳とは、鼓膜の奥の耳小骨と鼓室(中耳腔)をいいます。また、中耳の奥には耳管があり、咽頭につながっています。耳小骨は、ツチ骨、キヌタ骨、アブミ骨という小さな3つの骨からなり、ツチ骨とアブミ骨には筋がついています。 いちばん奥にある内耳は、蝸牛、骨半規管、前庭から形成されています。頭蓋骨のなかのこれらの骨のなかに細い管が複雑な形で納まっていることから"骨迷路"と呼ばれます。 外界から聞こえてくる音は、耳介で集められ、外耳道を通って、鼓膜まで伝わってきます。この段階では、音はまだ「空気の振動」として伝わっています。 空気の振動は鼓膜を震わせ、中耳にある耳小骨(ツチ骨、キヌタ骨、アブミ骨)でその振動を30倍以上に拡大して、内耳へ伝えます。 中耳から伝わってきた空気の振動は、内耳の蝸牛で内リンパ液の振動となり、蓋膜と有毛細胞を動かすことで刺激された有毛細胞から電気信号が発生し、その信号が脳(大脳の聴覚野)へ伝わることで、音として認識されます。
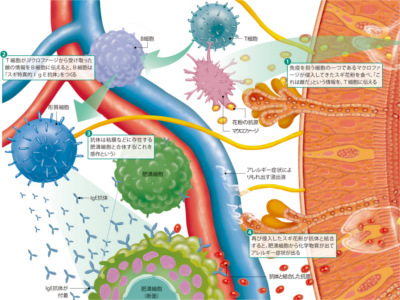
花粉症の仕組みと人体への影響(スギ花粉皮膚炎)
免疫が花粉に対して過敏に反応し(アレルギー反応)、多彩な症状が現れるのが花粉症です。さまざまな植物の花粉で花粉症がおきますが、代表格は"スギ花粉"です。 スギ花粉症がわが国で初めて報告されたのは昭和30年代終盤。以来、毎春、スギ花粉に悩まされる人(とくに小児)が増加しているといわれます。その要因の一つとして、国産木材の利用低迷などにより伐採が進まず、花粉を多くつける樹齢30年以上のスギ林が増加―。スギ花粉飛散量が増えたことがあげられます。 花粉症は、アトピー性皮膚炎などのアレルギー疾患をもつ人、あるいは家族に何らかのアレルギーがある人がなりやすいと考えられています。 また、今まで花粉症になったことがない人でも、大量の花粉にさらされると免疫が花粉に過敏に反応するようになり、花粉症を発症しやすくなります。 花粉症は、まず体内で以前侵入した花粉を"悪者"と記憶する「感作(かんさ)」という状態がつくられたところへ、新たに花粉が侵入してきた際に発症します。鼻の粘膜に花粉がつくと、くしゃみや鼻水、鼻づまりなどの症状が現れます。目(結膜)の粘膜に花粉がつくと、目のかゆみや涙目、充血などの症状が現れます。大半はこのような目や鼻の症状を訴えるため、「花粉症は目や鼻の病気」と思われがちです。しかし近年、前述の症状以外に、咳や頭痛、全身倦怠感、発熱などを伴うことがあることが知られるようになり、現在、「花粉症は全身性疾患だ」と考えられています。 花粉症の多彩な症状のなかで、最近、とくに注目されているのが"スギ花粉皮膚炎"です。目の周りや頬、あるいは首の皮膚がカサカサして赤い斑点ができ、かゆみが現れます。多くの場合、ジュクジュクした湿疹にはならず、軽症のまま軽快します。また、春以外の季節には見られないことも特徴です。 スギ花粉皮膚炎は、皮膚に花粉が触れることによって発症します。本来、皮膚の一番外側にある角層が花粉などの異物を通さないバリアとして機能し、健康な皮膚が保たれていますが、乾燥などで角層のバリア機能が弱まってしまうと花粉が角層の奥へ侵入してアレルギー反応が出現、スギ花粉皮膚炎がおきる、と考えられています。 ①免疫を担う細胞の一つであるマクロファージが侵入してきたスギ花粉を食べ、「これは敵だ」という情報を、T細胞に伝える ②T細胞が、マクロファージから受け取った敵の情報をB細胞に伝えると、B細胞は「スギ特異的IgE抗体」をつくる ③抗体は粘膜などに存在する肥満細胞と合体する(これを感作という) ④再び侵入したスギ花粉が抗体と結合すると、肥満細胞から化学物質が出てアレルギー症状が出る
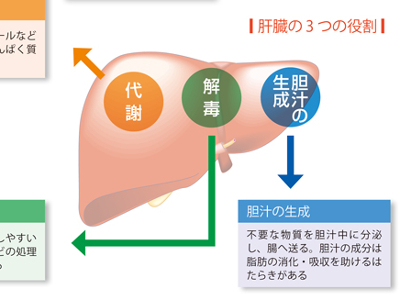
肝臓の役割
肝臓には、生命維持に不可欠なはたらきがいくつもありますが、主なはたらきは「代謝」「解毒」「胆汁の生成」です。 代謝とは、食べ物から吸収された栄養素を体内で利用できる形につくり変えたり、貯蔵したり、供給したりするはたらきをいいます。 解毒とは、からだに有害な物質を分解して、無害な物質に変える機能のこと。体内でつくられる有害物質は、肝臓で無害な物質に変換されて、尿や便とともに排出されます。 もう一つ、肝臓には胆汁の生成という重要な役割があります。脂肪の消化・吸収に必要な胆汁を生成し、胆のう・胆管を経て腸へ送り出すはたらきのことです。 胆汁の成分の大部分は水分ですが、胆汁色素の「ビリルビン」や胆汁酸、コレステロールなどが一緒に溶けています。 そのほかにも肝臓は、女性ホルモンの代謝や血液の一時的な貯蔵、古くなった赤血球からヘモグロビン(たんぱく質)を分解し、ビリルビンをつくるなどの役割も担っています。
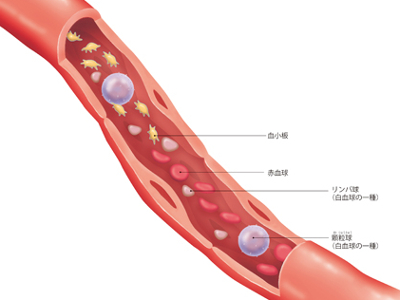
血液(血球)のプロフィール
血液は赤血球、白血球、リンパ球、血小板を含めた有形成分(細胞)が40~45%、液体成分の血漿が55~60%で構成されています。有形成分は、ほとんどが赤血球であり、白血球やリンパ球、血小板は1%程度しか含まれていません。 血液は心臓から血管を流れて、からだのすみずみまで酸素と栄養を運び、二酸化炭素や老廃物を回収して、再び心臓へ戻ってきます。 また、血液は体内に侵入してきたウイルスや細菌を白血球で撃退したり(免疫構造)、血管壁が破損したときに凝固して破損個所を修復したりします。さらには、各器官のはたらきを調整するための"情報伝達"の役目も担っています。 血液成分の約半分を占める赤血球は、直径6~9μm(1μm=1000分の1mm)。中央がへこんだ円盤状の細胞です。 その名のとおり赤色で、核をもたず柔軟性に富み、簡単に変形可能なため、毛細血管の薄い壁を通過できます。 からだ全体の血液中には、20~25兆個もの赤血球が存在し、酸素を運び、二酸化炭素を回収する工程を繰り返しています。主成分はヘモグロビンという鉄を含む色素です。 赤血球は約4カ月で寿命を迎え、時期がくると肝臓や脾臓で破壊されますが、ヘモグロビンは胆汁の成分、ビリルビンとして再利用されます。 白血球は無色で細胞内に核をもっています。 白血球には「顆粒球」「リンパ球」「単球」の3つの種類があります。1m3に6000個程度存在し、血流にのり全身を巡ります。 顆粒球は、好塩基球、好中球、好酸球に分かれ、それぞれが殺菌物質を放出します。 リンパ球にはヘルパーT細胞、キラーT細胞、B細胞、ナチュラルキラー細胞があり、B細胞は体内に侵入した病原体を攻撃する抗体をつくります。 単球は不要になった細胞を取り込み、マクロファージとなって破壊するなど、外敵の侵入を感知し、攻撃します。 血小板は核のない細胞で、骨髄のなかにある細胞、巨核球の一部がちぎれた断片からできています。通常は円形をしていますが、活動するときには突起を出して形を変化させます。 血小板は損傷部分から血液の流出(出血)があると損傷部位に集まり、一時的に傷口をふさぎます。 その後、血液中のたんぱく質である"フィブリノーゲン"が糸状のフィブリンに変化し、そこに赤血球や白血球がからみついて、血液のかたまりをつくります。さらに血漿のなかにある凝固因子に働きかけて止血します。 血漿は、淡黄色をした血液の液体成分です。約9割が水分であり、そのほかは血液の浸透圧(水分)を調整するアルブミン、外敵を攻撃するグロブリン、血液凝固を助けるフィブリノーゲンなどのたんぱく質、ブドウ糖、アミノ酸、脂肪、塩化ナトリウム、イオンなどで構成されています。 主に、水分、塩分、無機質などの栄養やホルモンを溶かし込み、必要な場所まで運んで栄養として与え、そこから老廃物を引き取るはたらきをします。
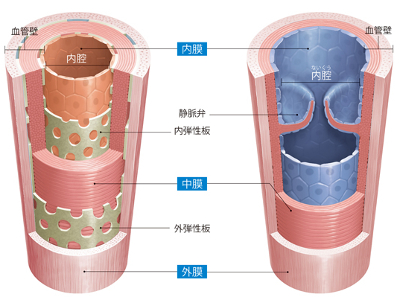
血液循環と血管の構造
血液循環を構成する2つのルート―。その1つは、心臓の左心室から大動脈に拍出された血液が、中動脈→小動脈→細動脈→微細動脈→毛細血管の順に進んで全身を流れ、微細静脈→細静脈→小静脈→中静脈→上大静脈・下大静脈へと合流を繰り返しながら右心房に戻ってくる「体循環」です。 体循環で血液がからだを一周する時間は、約20秒といわれています。このわずかな時間で、血液は左心室を出発し、からだ中を巡りながら必要な部位でガス交換、すなわち酸素を届け、不要な二酸化炭素を引き取って右心房に戻ってきます。 もう一方のルートは、右心房→右心室→肺動脈を経由して肺に入り、肺静脈を通って左心房に戻ってくる「肺循環」です。このコースは、右心房を出てから3~4秒という短時間で血液が心臓に戻ってきます。 肺循環では、体循環のルートを通って心臓に戻ってきた血液から、二酸化炭素や老廃物などを取り除いて、再度、酸素を多く含んだ新鮮な血液に再生するため、肺のなかでガス交換を行ったのち、心臓へと戻します。 肺循環を終えた血液は左心房、左心室を経由して大動脈から再び体循環のルートへと進みます。 血液は、常に体循環、肺循環を交互に繰り返して体内を循環しているのです。 血管は血液が流れるパイプラインであり、パイプの内側にあたる"内腔"と、パイプの外壁となる"血管壁"からできています。 動脈と静脈では構造的な差異が若干あり、まず動脈は内腔が狭く、内側から、薄い「内膜」、厚い「中膜」、「外膜」の3層の膜が重なる厚い血管壁に囲まれ、弾力性に富んだ構造になっています。 また、太い動脈と細い動脈では、それぞれ役割が異なります。大動脈のように太い動脈は、弾力性に富んで心臓からの強い血流を受け止めて、血流を和らげる役割を担います。俗に"弾性血管"と呼ばれています。 細い動脈は"抵抗血管"とも呼ばれ、心臓からの圧力に抵抗して血液量を調整しています。心臓から送られてきた血液を、どこにどれだけ流すのかを分配します。 一方、静脈は体循環から心臓に戻る血液のラインで、体内の二酸化炭素や老廃物を吸収した血液が流れています。動脈同様に3層の膜で血管壁を形成していますが、内膜、中膜ともに薄く、平滑筋や弾性線維も少ないため、血管壁の弾力が強くありません。 静脈を流れる血液は体内の約75%。血管の数も動脈より多く、太いため、逆流を防ぐために弁がついています。さらに手足の筋肉の動きを"血液の流れをサポートするポンプ"として利用し、ゆるやかなスピードで心臓に血液を戻します。 これら動脈と静脈の間には、直径1mmにも満たない(約1/100mm)毛細血管が無数にあり、両者間を網の目状に走っています。 毛細血管の血管壁は、動脈や静脈に比べて薄く、内皮細胞、基底膜、周皮細胞などからできています。平滑筋はありません。
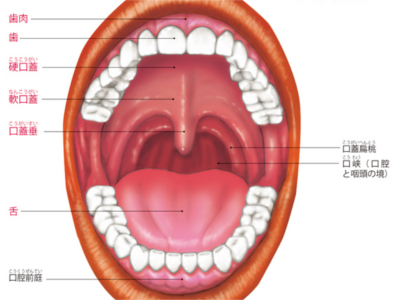
口腔の構造と役割
口腔(口)は、上唇、下唇、歯、歯肉、舌、口蓋、口蓋垂からなっています。 上唇と下唇に分かれる口唇は、表情筋によって動きます。 舌は、柔軟な横紋筋である内舌筋と外舌筋でできており、舌下神経によって動きがコントロールされます。 舌の周囲には、唾液を分泌する唾液腺(耳下腺、舌下腺、顎下腺)があります。 口腔内に食べ物が入ると同時に、唾液腺から唾液が分泌されます。奥歯で噛み砕かれた食べ物は唾液と混ぜ合わされ、舌などの働きによって、咽頭、食道へ送り込まれます。 舌の表面には"味蕾"という器官があり、味覚を感知しています。 食べ物の味は、舌にある「味蕾」という器官から大脳へ伝達されます。 味蕾では味孔(小さな孔)にある微絨毛という突起が食物の味を感知し、電気信号に変換して感覚神経から大脳の味覚野へ送ります。 大脳では、「甘い」「苦い」「塩辛い」「すっぱい」のみならず、「うまい」も判断しています。 歯には表面に露出している部分と、歯肉(歯茎)で隠れている部分があります。 見えている部分を歯冠、隠れている部分を歯根といいます。また、歯根を支えているのが歯槽骨と呼ばれる部分です。 歯冠の表面は、硬いエナメル質であり、歯冠全体をコーティングしています。一方、歯根の表面は、骨と同じセメント質で覆われています。 エナメル質やセメント質の内側は、やや柔らかい象牙質という組織でできています。 象牙質のなかには、象牙細管という細い管が走り、その奥に歯髄という神経や血管の入った組織があります。一般に〝神経〟と呼ばれるのは、この歯髄です。 歯には、食べ物を噛み切る"切歯"、食べ物を引き裂く"犬歯"、噛み切られた食べ物を細かく噛み砕く"小臼歯"と"大臼歯"という4種類の形があります。 これらの歯は、上顎、下顎それぞれ前歯を中心に、左右対称に並んでいます。 歯は、上下32本生えてくる人もいます。 そのうち、もっとも奥にある上下4本の第3臼歯は、通称「親知らず」と呼ばれる歯です。 親知らずは、約7割の人にしか生えてきませんので、通常は第3臼歯を除いた28本を永久歯として数えます。
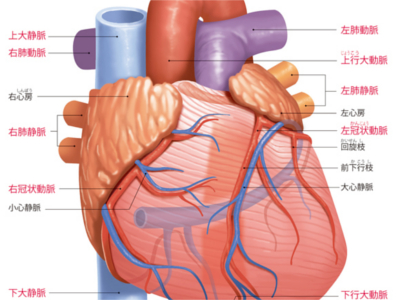
心臓のはたらき
心臓は、胸の中央からやや左前方に位置する重さ200~300gの筋肉の袋です。全身に血液を送り出す役割を担う、生命維持には不可欠な臓器です。 心臓は4つの部屋から成り立っています。上に位置する部分を心房、下に位置する部分を心室と呼び、位置する場所を示して右上から、右心房、左心房、右心室、左心室と呼びます。 また、各部屋を隔てる壁のほとんどは、心筋と呼ばれる特殊な筋肉でできています。 外観から見ると、左右心室下部にある心筋の表面は、弾力性に富んだ膜(心膜)で覆われています。その外周には冠状動脈と、冠状静脈(大心静脈・小心静脈)が走っています。 冠状動脈は心臓を動かす心筋に酸素とエネルギーを送るはたらきがあり、右心房の下を通る右冠状動脈と、左心房の下を通る左冠状動脈に分かれています。 右心房には上部から上大静脈、下部から下大静脈がつながっており、全身から戻ってくる血液を受け入れています。 右心室からは左右肺動脈が出ています。左心房には肺からの左右肺静脈がつながっています。 大静脈から戻ってきた血液は、右心房から右心室を通り、左右の肺へと送り出されます。 また、肺静脈から左心房に送られてきた血液は、左心室を通って上行・下行大動脈から全身に送られます。 血液の流れは常に一方向である必要があるため、左右とも心房と心室の間、肺動脈、大動脈への出口には、それぞれ、血液の逆流を防ぐための弁があります。 このように、心臓は血液を全身へ送るポンプの役割を担っています。
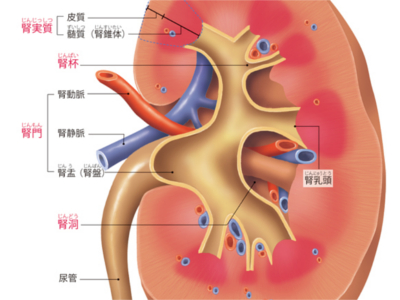
腎臓のはたらき
腎臓の役割は血液から老廃物や余分な水分、塩分などを取り出すことです。 腎臓は横隔膜の下、背骨をはさんで左右に1つずつあります。重さは約150g、握りこぶしよりやや大きく、縦の長さが約10㎝、幅約5~6㎝で、そら豆のような形をしています。 腎臓には、尿をつくるため、心臓から多量の血液が絶えず送り込まれています。そのため、色は暗赤色をしています。 腎臓を縦割にしてみると、実質(腎実質)と空洞(腎洞)からなっていることがわかります。実質の外側の領域を「皮質」、内側の領域を「髄質」といいます。 皮質には心臓から送られて来た血液をろ過する「腎小体」があります。腎小体でこされた成分のうち、有用なものは髄質で再吸収されます。 髄質は十数個の円錐状のかたまりが集まったもので、一つ一つのかたまりは、その形状から「腎錐体」と呼ばれています。 再吸収された尿は、腎錐体の先端にある「腎乳頭」から流れ出し、この尿を受け取るのが、「腎杯」という小さなコップ状の袋です。 腎杯は、根元のところで互いにつながりながら、やがて「腎盂」という一つの広い空間になります。 尿は腎盂から尿管を通って、膀胱へと運ばれます。 皮質には、左右の腎臓に約100万個ずつといわれるほど膨大な数の腎小体があります。 1個の腎小体は、「糸球体」と「ボーマンのう」からなっています。糸球体は毛細血管が球状に集まったもので、糸球体を囲んでいるのが、ボーマンのうという袋状の器官です。 糸球体でろ過された尿はボーマンのうに排泄され、ボーマンのうに続く尿細管に流れ込みます。尿細管は皮質と髄質のなかをあちこち走りながら、最後は「集合管」に合流します。 心臓から排出された血液は、大動脈を経て、左右の腎動脈から腎臓へ流れ込みます。心臓が送り出す全血液の約4分の1が、常に腎臓へ送られています。 腎動脈は腎臓のなかでいくつか枝分かれしながら、最後は「糸球体」の毛細血管に収斂されます。

腎臓・尿検査の目的
尿たんぱく・尿糖・尿潜血・尿沈渣は、主に腎臓や尿路の機能の障害を調べるための検査です。 血液中のたんぱくは、腎臓の糸球体でろ過され、99%以上は尿細管で再吸収されて血液に戻り、残りの約1%が尿中に排泄されます。尿たんぱくでは、この尿中のたんぱくの量を調べます。 尿糖では、血液中から尿中にもれ出したブドウ糖を調べる検査です。糖尿病の有無を調べる代表的な検査です。 尿潜血は、主に腎臓や膀胱、尿道など、尿の通り道の出血を調べます。 尿沈渣とは、採取した尿を遠心分離機にかけて沈殿してくる固形成分を調べる検査で、尿たんぱくや尿糖、尿潜血などで異常がみられたときに、尿中に出てくる細胞や細菌などをくわしく調べるために行われます。 尿たんぱく(定性検査)は、試薬や試験紙を使って行われます。そして、試薬や試験の色が変わらなければ「陰性」、異常なしとされます。定量検査で1日100mg以下であれば問題はありません。 尿糖(定性検査)、尿潜血も尿たんぱく同様、試験紙の変色具合で判定されます。色が変わらなければ「陰性」、異常なしです。尿糖の定量検査の基準値は、1日1g以下です。 尿潜血で「陽性」となった場合は、尿沈渣で尿中の赤血球数を調べます。1視野(400倍)に赤血球が1個以内、白血球が3個以内、上皮細胞や結晶成分も少量であれば、異常なしとされます。 尿たんぱくで陽性となる主な原因は、腎臓や尿路の機能異常や尿路感染症などです。腎炎、腎盂腎炎、膀胱炎、糖尿病性腎症、腎硬化症、ネフローゼ症候群、などが考えられます。そのほかにも、慢性関節リウマチなどの膠原病で、尿たんぱくが異常値を示すことがあります。また、妊娠中に尿たんぱくがみられる場合は、妊娠中毒症が疑われます。 尿糖が陽性となる原因の大半は糖尿病です。そのほかにも、甲状腺機能亢進症などのホルモン異常、腎性糖尿などが考えられます。 尿潜血が陽性になる原因の病気には、腎臓の外傷、特発性腎出血、腎腫瘍、腎結核、腎結石、急性腎炎、尿管結石、尿管腫瘍、膀胱炎、膀胱結石、前立腺炎などがあります。 尿沈渣は、異常となった成分によって関係する病気が異なりますが、急性腎炎、慢性腎炎、腎結石、尿路結石、尿路感染症、痛風、閉塞性黄疸、急性肝炎、悪性腫瘍、白血病などが考えられます。