
呼吸器検査の目的
肺には、空気を出し入れする換気機能と、血液中の酸素と二酸化炭素を交換するガス交換機能があります。 肺機能検査とは、肺活量を測定して換気機能を調べる検査です。肺活量から割り出した「%肺活量」や「1秒率」を判定に用います。 胸部X線検査は、肺や気管支などの呼吸器のほか、心臓や縦隔、胸膜など、胸部の病変を広く調べることができます。人間ドックや健康診断では、肺や心臓などの病気発見のためのスクリーニング検査として、ほぼ必ず行われる検査です。 肺機能検査は、「%肺活量」が80%以上、「1秒率」が70%以上あれば、正常とされます。 胸部X線検査は、「異常所見なし」(健康な人)のX線写真では、肺は黒く、骨格や心臓などは白っぽく映ります。 しかし、炎症や腫瘍などの病変があると、白い陰影が映し出され、「異常所見あり」とされます。 肺機能検査で基準値を外れる要因には、肺気腫、肺線維症、気管支喘息、気管支拡張症、慢性気管支炎などがあげられます。これらの病気が疑われる場合は、気管支内視鏡検査などのくわしい検査が必要になります。 胸部X線検査は、映し出された異常な陰影から病気を疑います。たとえば、不整な円形の白い影は肺がんなど、境界がはっきりしない不明瞭な白い影は肺炎や肺結核、気管支炎などが疑われます。
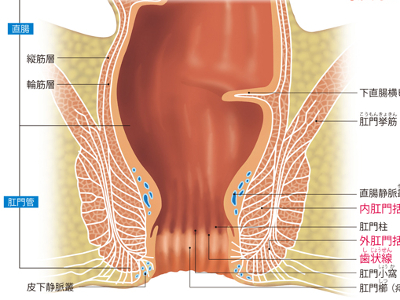
消化管の最末端―肛門
肛門は直腸から続く長さ約3㎝ほどの器官です。食べ物の残滓を排泄し、便やガスの排出をコントロールします。 肛門の内部を見ると、内壁は歯状線を境に粘膜(直腸)と皮膚(肛門)に分かれます。粘膜で覆われた直腸部分は、自律神経に支配されているため、痛みなどの感覚がありません。 一方、肛門部分は皮膚と同じ脊髄神経に支配されているので、痛みを感じます。そのため、歯状線より上の直腸部分にできる内痔核はあまり痛みませんが、歯状線より下の肛門部分にできる外痔核はひどく痛みます。 肛門の外側は「内肛門括約筋」、「外肛門括約筋」という筋肉に取り囲まれています。 外肛門括約筋は、自分の意思でコントロールすることができます。排便が可能であれば、外肛門括約筋の収縮が解かれ、排便がおこります。これを"随意性排便"といいます。排便時は、自力で外肛門括約筋をゆるめるとともに、いきむことで腹圧を高めて便を直腸から押し出します。 外肛門括約筋は、自分の意思でゆるめようとしない限り収縮しているので、すぐに排便できないような状況下では、便意をこらえることができます。 睡眠中などの無意識下でも、内肛門括約筋が自動的に収縮して肛門を閉じており、また大脳から外肛門括約筋に収縮の指令が出ているため、便が勝手に漏出することはありません。
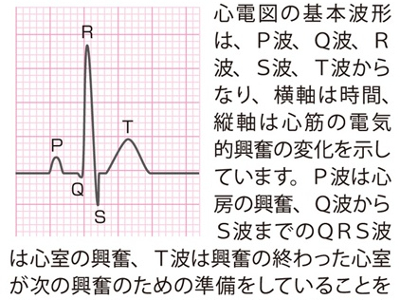
心臓検査の目的
心電図とは、心臓の機能や心臓病の有無を調べる検査です。心筋が収縮する際の電気的な興奮をからだの表面に貼り付けた電極でとらえ、時間的な変化を波形として記録します。 心臓は、洞結節という部分が発する電気信号の刺激によって、心筋が収縮と拡張を繰り返しています。電流の伝わり方や心臓そのものに異常があると、心電図の波形に異常が現れます。 「正常」の場合の心電図では、一連の波形が規則正しく連続して現れますが、波形が乱れたり、波がとんだり、波の間隔が不規則になるときは「異常あり」とされます。ただし、心電図の異常だけでは、心臓病を診断することはできず、さらにくわしい検査が必要になります。 心電図の異常の要因には、不整脈など心臓のリズムの異常、狭心症や心筋梗塞、心筋症、心肥大、心膜炎、心臓弁膜症、心房中隔欠損症などが考えられます。 不整脈には洞性徐脈や洞性頻脈、脚ブロック、期外収縮、心房細動、房室ブロックなどさまざまな種類がありますが、不整脈のすべてが危険なわけではありません、くわしい検査を受けた上で「治療の必要なし」とされた場合は、必要以上に不安がらないことです。 不整脈が発見された場合は、さらにくわしい検査をして、危険な不整脈なのか、そうではない不整脈なのかを見極めることが大切です。
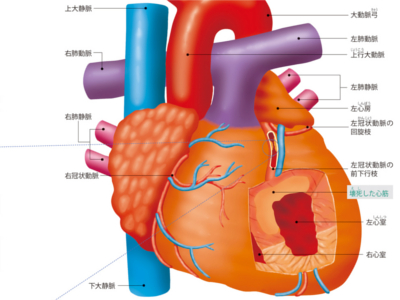
心臓の病気の仕組み(心筋梗塞/虚血性心疾患/狭心症)
ある日突然、「このまま死んでしまうのではないか?!」と思うほどの胸痛発作におそわれる……。そんな激しい胸痛が30分以上続き、時に致命的となる疾病が「心筋梗塞」です。日本人の死因、第2位を占める心臓病。その多くが「心筋梗塞」に代表される「虚血性心疾患」なのです。 虚血性心疾患は、心筋(心臓の筋肉)に血液を供給する冠動脈が詰まったり、狭くなることによって、心筋が虚血状態(血液不足)に陥おちいったときにおこります。心筋への血流が一時的に悪くなり、胸の痛みを生じる状態を「狭心症」といいます。狭心症に伴う胸痛(狭心症発作)は数十秒~数分間で治まります。 一方、心筋梗塞は、血栓などによって冠動脈が閉塞し、そこから先への血流が完全に途絶えたときにおこります。激しい胸痛とともに、血液の供給を断たれた心筋の細胞は次々に酸素欠乏、栄養不足に陥り、壊死してしまいます。狭心症、つまり、一時的な虚血ならば、心筋が壊死することはありません。しかし、虚血状態が長く続く心筋梗塞の場合は、心筋の一部が死んでしまいます。治療が遅れると、命を落とすことにもなりかねないのです。 「動脈硬化」 心筋を虚血状態に至らしめるのは、"冠動脈の狭窄(きょうさく)"です。冠動脈が狭くなったり、ふさがってしまう原因には2つあり、1つは「動脈硬化」です。 動脈硬化とは、文字どおり「動脈が硬くなる」ことです。血管は年齢とともに老化し、血管の内壁は滑らかさを失っていきます。ザラザラした内壁にはコレステロールなどが付着しやすくなり、厚く硬くなります。これが、動脈硬化の状態です。 硬くなった動脈はしなやかさを失うため、血液をうまく送り出せず、心臓に負担をかけます。また、動脈の内壁に入り込んだコレステロールは、ドロドロした粥腫(じゅくしゅ)(プラークまたはアテロームともいう)を形成し、この粥腫が動脈の内腔をいっそう狭くし、心筋への血流を悪くします。さらに、粥腫が破裂して血栓(血のかたまり)が形成され、動脈を詰まらせたりするのです。 「冠攣縮(かんれんしゅく)」 冠動脈の狭窄を招くもう1つの原因――冠攣縮とは、冠動脈が一時的に痙攣して細くなることをいいます。冠攣縮によって、心筋への血流が不足するものを「冠攣縮性狭心症」といい、このタイプの狭心症は、欧米人より日本人に多くみられます。血管壁の異常や、自律神経系の異常が関係しておこるのではないかといわれています。 冠攣縮性狭心症の発作は運動時におこることもありますが、夜間から早朝にかけての安静時や飲酒時、喫煙時におこることが多いのが特徴です。また、冠攣縮性狭心症が長時間持続すると、心筋梗塞につながることもあります。

腎臓・尿検査の目的
尿たんぱく・尿糖・尿潜血・尿沈渣は、主に腎臓や尿路の機能の障害を調べるための検査です。 血液中のたんぱくは、腎臓の糸球体でろ過され、99%以上は尿細管で再吸収されて血液に戻り、残りの約1%が尿中に排泄されます。尿たんぱくでは、この尿中のたんぱくの量を調べます。 尿糖では、血液中から尿中にもれ出したブドウ糖を調べる検査です。糖尿病の有無を調べる代表的な検査です。 尿潜血は、主に腎臓や膀胱、尿道など、尿の通り道の出血を調べます。 尿沈渣とは、採取した尿を遠心分離機にかけて沈殿してくる固形成分を調べる検査で、尿たんぱくや尿糖、尿潜血などで異常がみられたときに、尿中に出てくる細胞や細菌などをくわしく調べるために行われます。 尿たんぱく(定性検査)は、試薬や試験紙を使って行われます。そして、試薬や試験の色が変わらなければ「陰性」、異常なしとされます。定量検査で1日100mg以下であれば問題はありません。 尿糖(定性検査)、尿潜血も尿たんぱく同様、試験紙の変色具合で判定されます。色が変わらなければ「陰性」、異常なしです。尿糖の定量検査の基準値は、1日1g以下です。 尿潜血で「陽性」となった場合は、尿沈渣で尿中の赤血球数を調べます。1視野(400倍)に赤血球が1個以内、白血球が3個以内、上皮細胞や結晶成分も少量であれば、異常なしとされます。 尿たんぱくで陽性となる主な原因は、腎臓や尿路の機能異常や尿路感染症などです。腎炎、腎盂腎炎、膀胱炎、糖尿病性腎症、腎硬化症、ネフローゼ症候群、などが考えられます。そのほかにも、慢性関節リウマチなどの膠原病で、尿たんぱくが異常値を示すことがあります。また、妊娠中に尿たんぱくがみられる場合は、妊娠中毒症が疑われます。 尿糖が陽性となる原因の大半は糖尿病です。そのほかにも、甲状腺機能亢進症などのホルモン異常、腎性糖尿などが考えられます。 尿潜血が陽性になる原因の病気には、腎臓の外傷、特発性腎出血、腎腫瘍、腎結核、腎結石、急性腎炎、尿管結石、尿管腫瘍、膀胱炎、膀胱結石、前立腺炎などがあります。 尿沈渣は、異常となった成分によって関係する病気が異なりますが、急性腎炎、慢性腎炎、腎結石、尿路結石、尿路感染症、痛風、閉塞性黄疸、急性肝炎、悪性腫瘍、白血病などが考えられます。
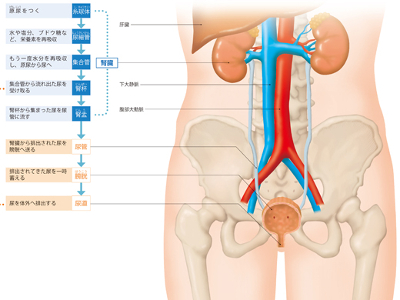
腎臓・泌尿器のしくみとはたらき
泌尿器とは、心臓から送り出された血液から余分な水や老廃物をこしとり、尿として排泄するまでのしくみにかかわる器官をいいます。 具体的には尿をつくる腎臓、腎臓でつくられた尿を運ぶ尿管、尿を一時ためておく膀胱、尿を体外へ排出する尿道からなり立っています。 男性と女性とでは、尿道のつくりが異なります。男性の尿道は長さが16~25㎝ほどあり、排尿と射精の2つの役割を担っています。一方、女性の尿道は長さが3~5㎝ほどと短く、その役割は排尿だけです。 男女ともに、膀胱の出口付近には"内括約筋"と"外括約筋"という筋肉があり、2つの括約筋が収縮することで尿のもれを防いでいます。 心臓から腎臓へ送られた血液は、「糸球体」の毛細血管に流れ込み、分子の大きい赤血球やたんぱく質などはここでろ過されます。分子の小さい水やブドウ糖、アミノ酸、カリウム、ナトリウム、尿酸、クレアチニンなどの老廃物は原尿(尿のもと)となり、糸球体から続く「尿細管」に送られます。糸球体では、1日約150~200Lもの原尿がつくられますが、実際に尿として排出されるのは原尿の約1%ほどです。
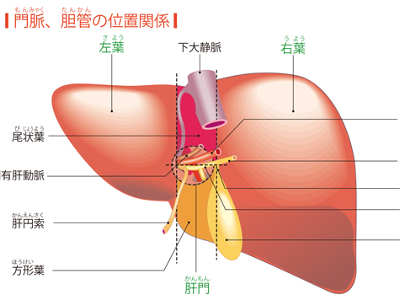
人体最大の臓器―肝臓
肝臓は、重さ約1.5㎏にもなる人体最大の臓器です。上部は横隔膜に、下部は胆のう、胃、十二指腸に接しており、多量の血液を含んでいるため、牛や豚のレバー同様、赤褐色をしています。 肝臓は一見、1つのかたまりのように見えますが、正確には左右2つに分かれており、これを右葉、左葉といいます。 また、多くの臓器では、動脈と静脈の2本の血管が出入りしていますが、肝臓にはもう1本、「門脈」という血管が通っています。 門脈とは胃や腸、すい臓、脾臓、胆のうなどから出た静脈が集まった血管です。肝臓の場合、必要な血液の約80%が門脈から肝臓に入ってきます。 肝臓は、「肝小葉」という直径1mmほどの小さな肝臓組織の集合体です。 肝小葉の周辺の結合組織には、俗に"三つ組"と呼ばれる肝動脈や門脈、胆管の枝が通っており、血液を取り込んだり、胆汁を運び出したりしています。また、肝小葉の中心には肝静脈につながる中心静脈が通っています。 肝小葉をつくっているのは、肝細胞と呼ばれる細胞で、その数は2500億~3000億個もあり、肝機能の中心的な役割を担っています。 肝臓は手術で70%くらいを切除しても、約4カ月で元の大きさに戻り、機能も回復します。これを「肝再生」といいます。 肝細胞の再生能力には、染色体の数が関係しているといわれています。通常の細胞は染色体が46本であるのに対し、肝細胞には染色体を通常の2倍、3倍、4倍ももつものが多く存在します。このことが、驚異的な肝再生を可能にしていると考えられています。
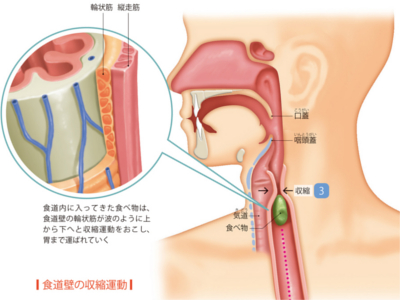
食べ物が胃へ運ばれるしかけ
食道の役割は、口のなかで噛み砕かれた食べ物や水分を、胃へ送り込むことです。 ただ、食べ物は、自然に胃へと流れ落ちるわけではありません。食道のうねうねとした運動-蠕動運動によって、強制的に胃へと運ばれるのです。そのため、横になっていても、たとえ逆立ちしていたとしても、重力に関係なく食べ物は胃へ運ばれます。 食道の蠕動運動を担っているのは、食道壁にある固有筋層です。輪状筋が上から順に次々と収縮運動をすることで、ゆっくりと食べ物を胃へと押し運んでいきます。食べ物が食道を通過する時間は水分で1~10秒、固形物で30~60秒。胃に届くまでは水分で1秒、固形物で5~6秒です。 一方で、食道には胃からの逆流を防ぐ"防御機能"も備わっています。食道と胃の接合部である「噴門」に、「下部食道括約筋」があり、胃への入り口の開閉を調節しているのです。 括約筋とは、収縮することで管状の器官を閉じる作用をもつ筋肉のことで、ふだんは下部食道括約筋が収縮して、噴門が閉じられています。 しかし、食べ物が噴門に到達すると、下部食道括約筋がゆるんで噴門が開き、食べ物を胃へと通します。そして、食べ物が通過すると、噴門は再び閉じます。これを「噴門反射」といいます。 「のどもと過ぎれば熱さ忘れる」という諺がありますが、食道の粘膜の感覚は、あまり敏感ではありません。しかし、食べ物や飲み物の刺激には鈍感でも、実際には熱いものや強いアルコール、たばこなどの影響によって、食道の粘膜は障害されます。 とくにアルコールやたばこによる過剰な刺激は、食道炎や食道がんの原因にもなります。食べ物を飲み込むときに痛みがある、しみたり、つかえる感じがあるなどの場合は要注意です。 食道の粘膜には、胃液に含まれる強力な酸や消化酵素を防御する機能はありません。そのため、胃液の逆流にさらされていると、容易に粘膜が傷害されてしまいます。 胃液が逆流する原因は、下部食道括約筋がうまく働かないことが考えられます。また、胃の上部が横隔膜の上に脱出した状態になる「食道裂孔ヘルニア」(235頁)も、胃液を逆流させる大きな原因となります。
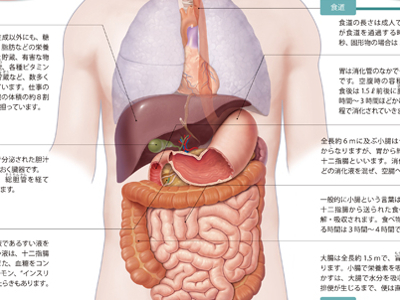
食べ物がたどる経路
消化器は、食べ物の消化と吸収にかかわる臓器の総称です。 消化とは、食べ物に含まれる栄養素を、吸収できる形まで胃液や胆汁などの消化液を使って分解するはたらきをいいます。一方、吸収とは、分解された栄養素を全身へ送るために、血液やリンパ液に取り込むはたらきのことです。 消化器には、食べ物の経路となる食道や胃、小腸、大腸などの消化管のほか、肝臓や胆のう、すい臓といった臓器が含まれます。 肝臓は、胆汁の生成をはじめ、有害物質の無毒化、また、糖質やたんぱく質、脂肪などの栄養素の分解や再合成などをつかさどっています。 胆のうは、脂っこいものを食べたときに肝臓でつくられた胆汁を十二指腸へ分泌します。 すい臓は、すい液を分泌して、腸内の塩酸を中和したり、たんぱく質や糖質、脂質の消化吸収を促しています。 これらの臓器すべてが連携することによって、食べ物の消化・吸収がスムーズに行われます。
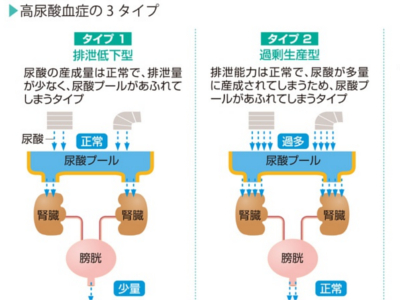
尿酸値検査の目的
高尿酸血症の有無をチェック 採血して、血液中に含まれる尿酸の量(尿酸値)を計ります。通常、尿酸の8割は尿とともに、残り2割は汗や便とともに排泄されるので、生産と排泄のバランスがとれていれば、尿酸値は基準値の範囲内におさまっています。 しかし、何らかの原因で生産と排泄のバランスが崩れると、血液中に尿酸が増え、尿酸値は上昇します。 ただ、尿酸値は食事や飲酒、運動などの影響を受けやすいものです。絶食、脱水、強度の運動、大量の飲食などで尿酸値は上昇するので、検査前は注意が必要です。また、薬の影響で尿酸値が低値になることがあります。 尿酸値の平均は、男性で約5.5mg/mg、女性で約4.5mg/dlです。基準値は2.1~7.0mg/dl以下とされています。尿酸が血液中に溶けることのできる限度は7.0mg/dlなので、7.1mg/dl以上は高尿酸血症となります。 尿酸値は、尿酸プールから尿酸があふれ出したときに高くなります。そして、尿酸プールがあふれる原因には、以下の3つのタイプがあります。 ①尿酸の排泄量が少な過ぎる (排泄低下型) ②尿酸が多くつくられ過ぎている (過剰生産型) ③過剰生産型と排泄低下型が混合している(混合型) 過剰生産型の原因としては、プリン体代謝の障害や、プリン体を多く含む食品のとり過ぎなどが考えられます。 一方、排泄低下型の原因としては、尿酸をろ過する腎臓の機能低下が考えられます。 両者のおおもとの原因ははっきり解明されていませんが、高尿酸血症は男性に圧倒的に多く、そのほかには遺伝的な体質や生活習慣、肥満や糖尿病が深くかかわっていることがわかっています。また、降圧薬の一種など薬の影響で尿酸値が高くなることもあります。 尿酸値が高いだけでは、これといった自覚症状はありません。しかし、高尿酸血症を放置していると、ある日突然、足の親指の激痛におそわれることがあります。「痛風」の発作です。高尿酸値の第一の問題点は、この痛風発作です。 7.0mg/dl以上の高尿酸値が長年にわたって持続していると、血液中に溶け切らなかった尿酸が、足の親指などの関節のなかで尿酸ナトリウムという結晶(尿酸結晶)をつくります。 尿酸結晶は体内で異物と認識され、白血球がこれを排除するため集まってきて、炎症をおこします。痛風発作とは、尿酸結晶を排除するためにおこった炎症なのです。 また、高尿酸血症は、全身にさまざまな合併症をもたらします。 まず、体内の尿酸が増えると、尿酸を排泄する腎臓や尿路に結晶がたまり、腎不全や腎結石、尿路結石などをおこしやすくなります。 さらに、高尿酸血症は糖尿病や肥満をはじめ、高血圧や脂質異常症などの生活習慣病を合併することが多く、結果、動脈硬化を促進し、脳卒中や心筋梗塞を引き起こすことがあります。