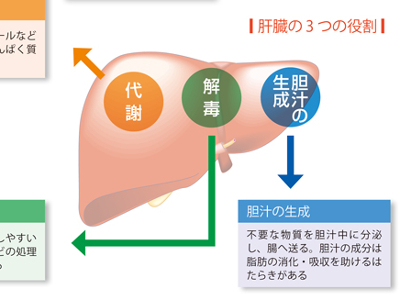
肝臓の役割
肝臓には、生命維持に不可欠なはたらきがいくつもありますが、主なはたらきは「代謝」「解毒」「胆汁の生成」です。 代謝とは、食べ物から吸収された栄養素を体内で利用できる形につくり変えたり、貯蔵したり、供給したりするはたらきをいいます。 解毒とは、からだに有害な物質を分解して、無害な物質に変える機能のこと。体内でつくられる有害物質は、肝臓で無害な物質に変換されて、尿や便とともに排出されます。 もう一つ、肝臓には胆汁の生成という重要な役割があります。脂肪の消化・吸収に必要な胆汁を生成し、胆のう・胆管を経て腸へ送り出すはたらきのことです。 胆汁の成分の大部分は水分ですが、胆汁色素の「ビリルビン」や胆汁酸、コレステロールなどが一緒に溶けています。 そのほかにも肝臓は、女性ホルモンの代謝や血液の一時的な貯蔵、古くなった赤血球からヘモグロビン(たんぱく質)を分解し、ビリルビンをつくるなどの役割も担っています。
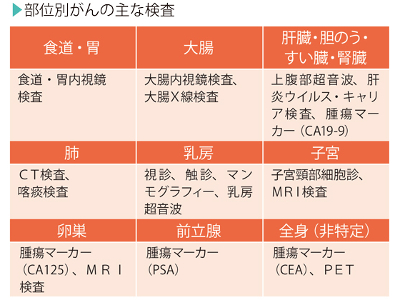
がんの検査の目的
がん検診には、胃がん検診、大腸がん検診、肺がん検診、子宮がん検診、乳がん検診などがあり、各臓器がんの早期発見にもっとも有効な検査が組み込まれています。 「喀痰検査」とは? 肺がん、咽頭がん、喉頭がんなどの有無を調べるための検査です。痰を採取し、顕微鏡を使って肉眼では判別できない細胞レベルの異常を調べます。 「マンモグラフィー」とは? 乳腺・乳房専用のX線検査で、触診では見逃されがちな小さな乳がんも発見できます。乳がんの診断には超音波検査と並び、有効な検査とされています。 「子宮頸部細胞診」とは? 子宮頸がんを調べるための検査です。膣の粘膜の細胞を採取して顕微鏡で観察し、正常な細胞と比較して評価します。 「肝炎ウイルスキャリア検査」とは? 肝炎ウイルスのキャリアかどうかを調べる検査です。肝炎ウイルスの感染を調べるこの検査は、肝がんの発生率を低下させるとして推奨されています。 「腫瘍マーカー」とは? 体内でがん細胞が増殖すると、血液中や尿中に、正常時にはほとんど見られない特殊なたんぱく質や酵素、ホルモンなどが増えてきます。がん細胞が生み出すこれらの物質を腫瘍マーカーといい、腫瘍マーカーを調べる検査は、がんの早期発見のためのスクリーニング検査として行われます。 腫瘍マーカーのなかで、AFP(肝臓がん)、CA19ー9(消化器系がん)、PSA(前立腺がん)、CA125(卵巣がん)などは、特定の臓器がんの発見に有効です。 「PET」とは? PETの第一の特徴は、ミリ単位の小さながんやがんの転移を発見できるということです。また、1回の検査で全身を調べることができます。そのため、がんの早期発見のほか、がんの進行具合、がんの予後や全身への転移などを調べるためにも行われます。 ただし、肝がんや腎がん、胃がん、尿管がん、膀胱がん、前立腺がんなどの診断率は、あまり高くないようです。

血糖値検査の目的
糖尿病の有無をチェック 血液中に含まれる血糖の量を示す値を血糖値といいます。血糖を調べる検査にはいくつかの種類がありますが、一般の健康診断や人間ドックで調べられるのは、「空腹時血糖値」と「HbA1c」です。いずれも高血糖、すなわち、糖尿病の有無を調べるために行われます。 空腹時血糖値は、その名のとおり、空腹の状態のときの血糖値を調べる検査です。食後は食事の影響を受けて、誰しも血糖値が上昇します。その後、インスリンが働いて、通常、食前などの空腹時には血糖値は下がります。しかし、糖尿病でインスリンの作用が低下していると、ブドウ糖が代謝されず、血糖値が高い状態がいつまでも続きます。そこで、空腹時血糖値の検査を受けるときは、9時間以上絶食したのちの空腹時に血液を採取し、血糖値を測定します。通常は、検査前日の夜から飲食を控え、翌日の朝に採血します。 血糖の状態を調べるもう一つの検査が、「HbA1c(ヘモグロビン・エーワンシー)」です。血糖値が高い状態が長く続くと、血液中の赤血球の成分であるヘモグロビンにグルコースが結合し、グリコヘモグロビンを形成します。これが、HbA1cです。 赤血球の寿命は約4カ月といわれ、その間ヘモグロビンは体内を巡り、血液中のブドウ糖と少しずつ結びついていきます。つまり、血糖値が高い状態が長く続いていればいるほど、HbA1cも多くなるということです。 血液中のHbA1cは、赤血球の寿命の約半分くらいにあたる時期の血糖値を反映するといわれ、過去1~2カ月の血糖の状態を推定できることになります。HbA1cは、空腹時血糖値同様、採血して調べますが、食事の影響を受けないので、いつでも検査することができます。 血糖値が範囲を超えて上昇する要因としては、インスリンの分泌不足、あるいはインスリンの作用低下があげられます。健康な人では、一定濃度のインスリンが常に分泌されており、作用も安定しています。食後は血糖値が少し上昇しますが、インスリンの分泌も増加し、その働きによって血糖値は正常範囲を超えて上がらないようになっています。 ところが、インスリンの分泌量が少なかったり、分泌されるタイミングが悪かったり、インスリン抵抗性といって、分泌されたインスリンがうまく働かなかったりすると、血糖値は正常範囲を保てなくなります。このような状態はⅡ型糖尿病といい、日本人の糖尿病のほとんどがこのⅡ型糖尿病です。Ⅱ型糖尿病の原因には、遺伝的素因に加えて過食、運動不足、肥満、ストレスなどの生活習慣が大きくかかわっているといわれています。 また、糖尿病には、インスリンがほとんど分泌されないⅠ型糖尿病というものもあり、こちらは一種の自己免疫疾患であり、遺伝的体質が深く関係していると考えられています。 高血糖や糖尿病は、それ自体は命にかかわる病気ではありませんが、糖尿病のもっとも大きな問題点は合併症です。糖尿病の合併症は、細小血管合併症と大血管合併症の2つに大きく分けられます。 細小血管合併症には、「糖尿病性網膜症」、「糖尿病性神経障害」、「糖尿病性腎症」の3つがあり、高血糖によって細い血管の壁が破壊されておこります。いずれも糖尿病特有の合併症で、三大合併症と呼ばれています。 大血管合併症は、動脈硬化に由来するものです。糖尿病は動脈硬化の危険因子の一つであり、高血圧や脂質異常症、肥満などと相まって、動脈硬化を促進します。 結果、脳梗塞や脳出血などの脳血管障害、心筋梗塞や狭心症などの虚血性心疾患の引き金となります。 さらに、糖尿病で血糖コントロールの悪い人は、肺炎、腎盂腎炎、壊疽などのさまざまな感染症にもかかりやすくなります。 また、糖尿病の領域には至らなくとも、境界域にある人も合併症には要注意です。とくに食後2時間血糖値(ブドウ糖負荷試験)が境界域にある人(IGT=耐糖能異常)は、動脈硬化が進みやすく、脳卒中や心筋梗塞のリスクが高まります。
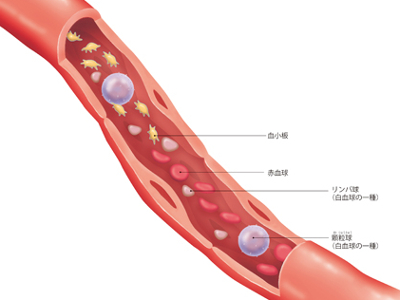
血液(血球)のプロフィール
血液は赤血球、白血球、リンパ球、血小板を含めた有形成分(細胞)が40~45%、液体成分の血漿が55~60%で構成されています。有形成分は、ほとんどが赤血球であり、白血球やリンパ球、血小板は1%程度しか含まれていません。 血液は心臓から血管を流れて、からだのすみずみまで酸素と栄養を運び、二酸化炭素や老廃物を回収して、再び心臓へ戻ってきます。 また、血液は体内に侵入してきたウイルスや細菌を白血球で撃退したり(免疫構造)、血管壁が破損したときに凝固して破損個所を修復したりします。さらには、各器官のはたらきを調整するための"情報伝達"の役目も担っています。 血液成分の約半分を占める赤血球は、直径6~9μm(1μm=1000分の1mm)。中央がへこんだ円盤状の細胞です。 その名のとおり赤色で、核をもたず柔軟性に富み、簡単に変形可能なため、毛細血管の薄い壁を通過できます。 からだ全体の血液中には、20~25兆個もの赤血球が存在し、酸素を運び、二酸化炭素を回収する工程を繰り返しています。主成分はヘモグロビンという鉄を含む色素です。 赤血球は約4カ月で寿命を迎え、時期がくると肝臓や脾臓で破壊されますが、ヘモグロビンは胆汁の成分、ビリルビンとして再利用されます。 白血球は無色で細胞内に核をもっています。 白血球には「顆粒球」「リンパ球」「単球」の3つの種類があります。1m3に6000個程度存在し、血流にのり全身を巡ります。 顆粒球は、好塩基球、好中球、好酸球に分かれ、それぞれが殺菌物質を放出します。 リンパ球にはヘルパーT細胞、キラーT細胞、B細胞、ナチュラルキラー細胞があり、B細胞は体内に侵入した病原体を攻撃する抗体をつくります。 単球は不要になった細胞を取り込み、マクロファージとなって破壊するなど、外敵の侵入を感知し、攻撃します。 血小板は核のない細胞で、骨髄のなかにある細胞、巨核球の一部がちぎれた断片からできています。通常は円形をしていますが、活動するときには突起を出して形を変化させます。 血小板は損傷部分から血液の流出(出血)があると損傷部位に集まり、一時的に傷口をふさぎます。 その後、血液中のたんぱく質である"フィブリノーゲン"が糸状のフィブリンに変化し、そこに赤血球や白血球がからみついて、血液のかたまりをつくります。さらに血漿のなかにある凝固因子に働きかけて止血します。 血漿は、淡黄色をした血液の液体成分です。約9割が水分であり、そのほかは血液の浸透圧(水分)を調整するアルブミン、外敵を攻撃するグロブリン、血液凝固を助けるフィブリノーゲンなどのたんぱく質、ブドウ糖、アミノ酸、脂肪、塩化ナトリウム、イオンなどで構成されています。 主に、水分、塩分、無機質などの栄養やホルモンを溶かし込み、必要な場所まで運んで栄養として与え、そこから老廃物を引き取るはたらきをします。
血液検査の目的
血液一般検査では、血球成分を構成する赤血球や白血球、血小板などの状態を調べます。 赤血球数 血液中の赤血球の数を調べる検査です。貧血や脱水症状があると赤血球の数に変化が現れます。 血色素測定(ヘモグロビン) 赤血球による酸素運搬は、このヘモグロビンが行っています。血色素測定とは、ヘモグロビンの量を調べる検査です。貧血や脱水症状があるとヘモグロビンの数が変化します。 ヘマトクリット値 ヘマトクリット値とは、一定量の血液に含まれる赤血球の容積の割合を調べる検査です。貧血や脱水症状があると異常値を示します。 白血球数 免疫機能で重要な役割を果たしているのが白血球です。炎症や感染、外傷、あるいは白血病などがあると白血球の数が増加します。ただし、ストレスや筋肉運動、食後、妊娠など、生理的な原因で増加することもあります。 血小板数 血小板には、粘着力と凝集力があり、出血時には血管壁にくっつき、出血を止めるはたらきをしています。血小板の数によって出血傾向を確認することができます。 血清には、体内で行われる生命活動を支えるためにたんぱくやコレステロール、糖、電解質が一定量含まれています。これらの量を調べるのが血液生化学検査です。 血清総たんぱく 血清総たんぱくは、たんぱくの量を調べる検査です。血清中のたんぱくは、ほとんどが肝臓でつくられているため、肝臓が正常に機能しているかを知ることができます。また、腎機能の低下も調べることができます。 血清鉄 からだの各組織へ酸素を運搬するヘモグロビンを構成する成分の一つに、血清鉄があります。血清鉄の量を調べることで貧血の原因が出血あるいは鉄の摂取不足によるということが推測できます。 アルブミン 血清総たんぱくの成分のうち約60%がアルブミンです。アルブミンはあらゆる病気で減少し、その減少の具合から病気の程度がわかります。 血清学検査では、体内でおこっている炎症が感染症によるものなのか、あるいは免疫異常によるものなのかなどがわかります。そのため、アレルギー性疾患、自己免疫疾患、ウイルス感染による病気などの診断に用いられます。 検査項目としては炎症反応があるかどうかを調べる「CRP」、B型肝炎を調べる「HBs抗原」、C型肝炎を調べる「HCV抗体」、梅毒の有無を調べる「梅毒反応」などがあります。
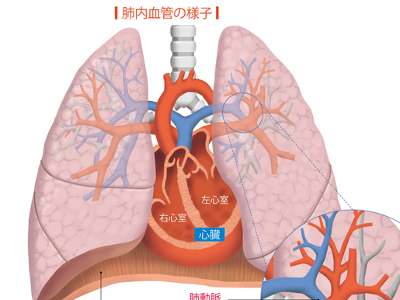
呼吸をつかさどる気管・気管支・肺
喉頭から肺へのびる気管は、直径約15mm、長さ約10㎝―。軟骨と筋肉でつくられている管状の器官です。 私たちは、呼吸が止まると生命を維持することができません。そのため空気の通り道となる気管は、管をガードするように気管軟骨というU字形の軟骨が積み重なり、気管が狭まらないよう確保されています。 気管から枝分かれした2本の気管支(主気管支)は、右肺と左肺に分かれ、さらに肺のなかで20回ほど分岐を繰り返して肺のなかに広がっています。 分岐した気管支は先端から末端へ向かって、細気管支、終末気管支、呼吸気管支、肺胞管となり、終点は肺胞がブドウの房のようにつながった形状になっています。 呼吸筋の作用による肺の拡張で、鼻や口から空気を吸い込むと、空気は咽頭で合流し、気管から左右の肺へ運ばれ、最終的に肺胞へ送られます。 途中、気管や気管支の内面の粘膜や線毛が、通過する空気中の異物、細菌などを捕らえます。このように気管や気管支は、空気清浄機のように空気中の異物をろ過しつづけ、清浄な空気を肺へ送るのです。途中で捕らえられた異物や細菌は、咳やくしゃみ、痰と共に口や鼻から排出されます。 肺は脊椎、肋骨、胸骨で囲まれた臓器です。 灰は呼吸を通じて、空気から酸素を体内に取り込むという、大切な役割を担っています。 しかし、肺は自らの力で空気の出し入れはできず、胸壁の拡大・縮小にしたがって空気の吸入・排出を行っています。 また、肺の表面を覆う胸膜という軟らかい膜が、胸壁と肺との間で起こる衝撃を緩和しています。 肺の構成は上葉、中葉、下葉、の3つに分かれた「右肺」、上葉、下葉に分かれた「左肺」の2つで1対になります。 左肺が右肺よりも少し小さいのは、心臓が近くにあるためです。 肺のなかは気管支と心臓からつながる肺動脈、肺静脈がすみずみまでのびていて、それぞれが肺胞に入り込んでいます。 気管支が分岐した呼吸細気管支の末端に、ブドウの房のように複数ある小さな袋が肺胞です。 一つ一つの肺胞の外側には、肺動脈、肺静脈からそれぞれ分岐した肺胞毛細血管が走っていて、この毛細血管内の血液中二酸化炭素と、肺胞内の酸素がガス交換を行っています。 一つひとつの肺胞は微小ですが、左右2つの肺に約6億もの肺胞が広がり、その表面積は60㎡にも及ぶといわれます。 肺には2種類の血管があります。1つは血液ガス交換をするための「機能血管」で、心臓の右心室から出ている肺動脈から肺胞までをつないでいます。ガス交換をしたのちに肺静脈となり、心臓の左心室へつながります。 もう1つは、肺そのものを養っている「栄養血管」です。栄養血管へは直接大動脈から血液が送られ、大静脈へ戻っていきます。 肺の役割は、血液に酸素を送り、血液から二酸化炭素を受け取るという、血液中の"ガス交換"です。 ガス交換を行うのは、気管支の末端とつながる"肺胞"です。 安静時、直径約0.2mmの袋状の肺胞は、壁も非常に薄く、表面を網の目のように走る肺胞毛細血管と肺胞との間で、酸素と二酸化炭素の交換を行います。 このガス交換時、赤血球に含まれるヘモグロビンのはたらきが重要となります。 ヘモグロビンは、血中の酸素が濃いところでは酸素と結合し、薄いところでは酸素を放出します。 また、二酸化炭素が濃いと二酸化炭素と結合し、薄いと放出するはたらきも併せもっています。 全身から肺に戻ってきた二酸化炭素を多く含んだヘモグロビンは、肺のなかで二酸化炭素を放出し、新しい酸素を取り入れて、再び全身へと出ていきます。 そして、酸素を必要とする細胞をみつけると、ヘモグロビンは間質液という組織間液のなかに酸素をうつし、細胞はそこから酸素を受け取ります。 逆に細胞からは間質液中に不要となった二酸化炭素が排出され、それが血液に取り込まれて肺に運ばれていきます。 肺胞内のガス交換を「外呼吸」、全身の細胞とのガス交換を「内呼吸」といいます。 全身から心臓に戻された二酸化炭素を含んだ血液は、肺内で新たな酸素を受け取り、再び勢いよく全身に送り出されていきます。