
胃の構造とはたらき
胃は袋状の臓器で、長さは成人で約25㎝。からだの中心よりやや左よりの、左上腹部からへその間に位置しています。 胃の容積は、空腹時には50ml以下ですが、食後には1.5l、詰め込めば2lにもなります。口腔から肛門まで連なる消化管のなかで、もっとも大きな容積をもつ臓器が胃です。 胃は食道から送られてきた食べ物を消化しながら、小腸の受け入れを待ちます。そして、少しずつゆっくりと、粥状になった食べ物を小腸の最初の部分である十二指腸へ送り出します。このように、食べ物を一時的に蓄えること、胃液(塩酸とペプシン)によって、たんぱく質を分解することが胃の二大機能です。 食べ物が胃を通過するのに要する時間は、液体ならば数分以内、固形物では1~2時間程度です。しかし、脂肪を多く含む脂っこい食べ物は、3~4時間ほど胃にとどまります。 食道とつながる胃の入り口部分を「噴門」、胃の天井に当たる部分を「胃底」、胃の大部分を占める中央部を「胃体」、そして十二指腸とつながる胃の出口部分を「幽門」と呼びます。 幽門は括約筋という筋肉でできています。括約筋は輪状の筋肉で、胃の出口を閉じたり開いたりすることによって、胃の内容物の貯留・排出を調節しています。「括る」という文字にあるように、バルブのような役割をもつ筋肉といってもよいでしょう。 幽門は、食べ物が中性か弱酸性ならば開きますが、強い酸性の場合は、十二指腸の内壁が酸でただれないよう、反射的に閉じるようになっています。 胃液は、胃の内側を覆う粘膜の「胃腺」から分泌されます。胃腺には、①「塩酸」を分泌する「壁細胞」、②「ペプシノーゲン」「胃リパーゼ」を分泌する「主細胞」、③胃壁を守る「粘液」を分泌する「副細胞」の3つの細胞があります。胃底部や胃体部の胃腺からは塩酸やペプシノーゲンが多めに分泌され、噴門と幽門の胃腺からは粘液が多めに分泌されます。 塩酸、ペプシノーゲン、粘液が合わさって胃液となりますが、塩酸には食べ物を殺菌して、腐敗・発酵を防ぐはたらきがあります。 ペプシノーゲンは、たんぱく質を分解する強力な消化酵素「ペプシン」の前駆物質です。 ペプシノーゲンは、壁細胞が分泌する塩酸に活性化されて、ペプシンに変化して初めて機能します。副細胞が分泌する粘液は、塩酸で胃壁がただれないよう防御する役割を果たします。
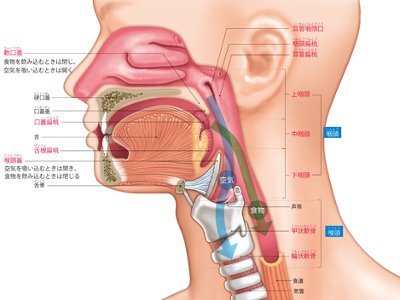
咽頭・喉頭の3つのはたらき
鼻腔、口腔から食道の上端までを咽頭と呼びます。 咽頭は、食物を食道に送る通路と、空気を気管に送る通路が交差する場所です。 咽頭の中ほどにある軟口蓋と、喉頭の上部にある喉頭蓋を使って、鼻腔から運ばれた酸素を気管へ、口腔から運ばれた食物を食道へと、それぞれ振り分けています。 口や鼻から酸素を取り入れる際に侵入する病原菌に対し、その防御機構として、のどにはリンパ球の集合組織である扁桃があります。 扁桃には、咽頭扁桃、耳管扁桃、口蓋扁桃、舌根扁桃の4種類があります。俗に"扁桃腺"と呼ばれるのは口蓋扁桃のこと。口を開けたときに喉の奥、両側に見える部分です。 喉頭は、咽頭の下、気管への入り口付近にあり、甲状軟骨、輪状軟骨などの軟骨に囲まれています。 成人男性では、甲状軟骨の一部が突起して首の全面に飛び出しており、"のどぼとけ"と呼ばれています。 哺乳類は喉頭をもちますが、その形状は咽頭のなかに高く飛び出す形で鼻腔の後ろにはまりこんでおり、空気を通すだけのはたらきです。 人間の喉頭は低く、咽頭のなかにわずかに飛び出している形状になっています。そのため、通常、人間の喉頭は咽頭のなかで開いており、食物が通るときだけ喉頭蓋によってふさがれるというしくみになっています。空気と食物の通り道で、その交通整理をするのが喉頭というわけです。 声帯は、喉頭の中央にあるひだ状(声帯ひだ)の器官で、弾力性の高い筋肉からできています。 前方は甲状軟骨、後方は披裂軟骨につながっています。左右の声帯ひだの隙間が声門です。 喉頭筋が声帯を開閉させて、声門が伸縮します。呼吸時には大きく開き、声を出すときにはゆるやかに開閉します。肺から吐き出された空気がゆるやかに開閉される声門を通るとき、声帯に振動を与え、声となって発せられます。 声は、出すときに声帯が振動する数やその大きさにより、高低、大小の違いがあります。 声帯の長さは男性およそ20mmに対し、女性はおよそ16mm。その厚みも若干男性のほうが厚く、女性が薄くなっています。女性のほうが声帯は振動しやすく、高い声になります。思春期以降の男性はのどぼとけができることから、より声帯が長く、厚くなり、振動しにくくなるため、声が低くなります。 声門が閉じて、声帯の振幅が大きいと声は大きく、声門を少し開いて、振幅が小さいと声は小さくなります。 カラオケで熱唱したり、大声で怒鳴ったり……。そんな声の酷使が粘膜の充血をまねきます。 粘膜が充血した状態のまま、さらに大声を張り上げるなどして、声帯に激しい刺激が加わると、粘膜下の血管が傷害されて血腫ができます。 安静にしていれば、血腫が吸収される可能性もありますが、そのまま声帯を酷使し続けるとポリープ(良性腫瘍)になります。 声帯ポリープの症状は、主に声がれですが、同時にのどや発声時の違和感などの症状が出る場合もあります。 治療法としては、一般的には、喉頭顕微鏡下手術(ラリンゴマイクロサージェリー)が用いられますが、手術を希望しない場合や、全身麻酔が不可能な場合は、外来でファイバースコープを用いた摘出術を行います。 手術後は、声帯の傷の安静のため、1週間前後の沈黙期間が必要になります。 予防法としては、声をなるべく使わないようにし、声やのどに違和感があるときは、のどの安静を心がけます。また、お酒やたばこも控えるようにします。 のどを安静にしてから2週間たっても改善されないようなら、耳鼻咽喉科を受診し、喉頭がんなどほかの病気がないか、検査が必要です。
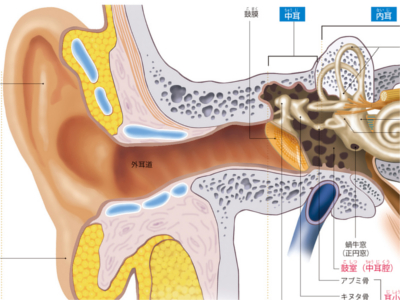
音を聞くしくみ
耳は、外耳、中耳、内耳の3つの区域に分けられます。 外耳とは、側頭部から外にでている耳介と、耳介から鼓膜に至るまでの外耳道のことです。耳介と外耳道の一部は軟骨組織でつくられています。 耳介の下の部分(耳垂)には軟骨はなく、この部分は脂肪組織で形成されています。また、外耳道では、皮脂腺と耳垢腺から滲出した粘液で乾燥を防いだり、外部からのゴミを粘着して耳を保護しています。 中耳とは、鼓膜の奥の耳小骨と鼓室(中耳腔)をいいます。また、中耳の奥には耳管があり、咽頭につながっています。耳小骨は、ツチ骨、キヌタ骨、アブミ骨という小さな3つの骨からなり、ツチ骨とアブミ骨には筋がついています。 いちばん奥にある内耳は、蝸牛、骨半規管、前庭から形成されています。頭蓋骨のなかのこれらの骨のなかに細い管が複雑な形で納まっていることから"骨迷路"と呼ばれます。 外界から聞こえてくる音は、耳介で集められ、外耳道を通って、鼓膜まで伝わってきます。この段階では、音はまだ「空気の振動」として伝わっています。 空気の振動は鼓膜を震わせ、中耳にある耳小骨(ツチ骨、キヌタ骨、アブミ骨)でその振動を30倍以上に拡大して、内耳へ伝えます。 中耳から伝わってきた空気の振動は、内耳の蝸牛で内リンパ液の振動となり、蓋膜と有毛細胞を動かすことで刺激された有毛細胞から電気信号が発生し、その信号が脳(大脳の聴覚野)へ伝わることで、音として認識されます。
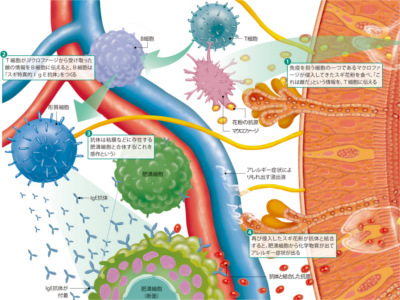
花粉症の仕組みと人体への影響(スギ花粉皮膚炎)
免疫が花粉に対して過敏に反応し(アレルギー反応)、多彩な症状が現れるのが花粉症です。さまざまな植物の花粉で花粉症がおきますが、代表格は"スギ花粉"です。 スギ花粉症がわが国で初めて報告されたのは昭和30年代終盤。以来、毎春、スギ花粉に悩まされる人(とくに小児)が増加しているといわれます。その要因の一つとして、国産木材の利用低迷などにより伐採が進まず、花粉を多くつける樹齢30年以上のスギ林が増加―。スギ花粉飛散量が増えたことがあげられます。 花粉症は、アトピー性皮膚炎などのアレルギー疾患をもつ人、あるいは家族に何らかのアレルギーがある人がなりやすいと考えられています。 また、今まで花粉症になったことがない人でも、大量の花粉にさらされると免疫が花粉に過敏に反応するようになり、花粉症を発症しやすくなります。 花粉症は、まず体内で以前侵入した花粉を"悪者"と記憶する「感作(かんさ)」という状態がつくられたところへ、新たに花粉が侵入してきた際に発症します。鼻の粘膜に花粉がつくと、くしゃみや鼻水、鼻づまりなどの症状が現れます。目(結膜)の粘膜に花粉がつくと、目のかゆみや涙目、充血などの症状が現れます。大半はこのような目や鼻の症状を訴えるため、「花粉症は目や鼻の病気」と思われがちです。しかし近年、前述の症状以外に、咳や頭痛、全身倦怠感、発熱などを伴うことがあることが知られるようになり、現在、「花粉症は全身性疾患だ」と考えられています。 花粉症の多彩な症状のなかで、最近、とくに注目されているのが"スギ花粉皮膚炎"です。目の周りや頬、あるいは首の皮膚がカサカサして赤い斑点ができ、かゆみが現れます。多くの場合、ジュクジュクした湿疹にはならず、軽症のまま軽快します。また、春以外の季節には見られないことも特徴です。 スギ花粉皮膚炎は、皮膚に花粉が触れることによって発症します。本来、皮膚の一番外側にある角層が花粉などの異物を通さないバリアとして機能し、健康な皮膚が保たれていますが、乾燥などで角層のバリア機能が弱まってしまうと花粉が角層の奥へ侵入してアレルギー反応が出現、スギ花粉皮膚炎がおきる、と考えられています。 ①免疫を担う細胞の一つであるマクロファージが侵入してきたスギ花粉を食べ、「これは敵だ」という情報を、T細胞に伝える ②T細胞が、マクロファージから受け取った敵の情報をB細胞に伝えると、B細胞は「スギ特異的IgE抗体」をつくる ③抗体は粘膜などに存在する肥満細胞と合体する(これを感作という) ④再び侵入したスギ花粉が抗体と結合すると、肥満細胞から化学物質が出てアレルギー症状が出る
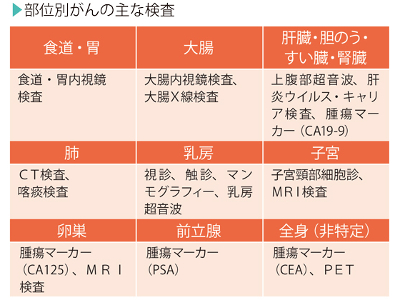
がんの検査の目的
がん検診には、胃がん検診、大腸がん検診、肺がん検診、子宮がん検診、乳がん検診などがあり、各臓器がんの早期発見にもっとも有効な検査が組み込まれています。 「喀痰検査」とは? 肺がん、咽頭がん、喉頭がんなどの有無を調べるための検査です。痰を採取し、顕微鏡を使って肉眼では判別できない細胞レベルの異常を調べます。 「マンモグラフィー」とは? 乳腺・乳房専用のX線検査で、触診では見逃されがちな小さな乳がんも発見できます。乳がんの診断には超音波検査と並び、有効な検査とされています。 「子宮頸部細胞診」とは? 子宮頸がんを調べるための検査です。膣の粘膜の細胞を採取して顕微鏡で観察し、正常な細胞と比較して評価します。 「肝炎ウイルスキャリア検査」とは? 肝炎ウイルスのキャリアかどうかを調べる検査です。肝炎ウイルスの感染を調べるこの検査は、肝がんの発生率を低下させるとして推奨されています。 「腫瘍マーカー」とは? 体内でがん細胞が増殖すると、血液中や尿中に、正常時にはほとんど見られない特殊なたんぱく質や酵素、ホルモンなどが増えてきます。がん細胞が生み出すこれらの物質を腫瘍マーカーといい、腫瘍マーカーを調べる検査は、がんの早期発見のためのスクリーニング検査として行われます。 腫瘍マーカーのなかで、AFP(肝臓がん)、CA19ー9(消化器系がん)、PSA(前立腺がん)、CA125(卵巣がん)などは、特定の臓器がんの発見に有効です。 「PET」とは? PETの第一の特徴は、ミリ単位の小さながんやがんの転移を発見できるということです。また、1回の検査で全身を調べることができます。そのため、がんの早期発見のほか、がんの進行具合、がんの予後や全身への転移などを調べるためにも行われます。 ただし、肝がんや腎がん、胃がん、尿管がん、膀胱がん、前立腺がんなどの診断率は、あまり高くないようです。
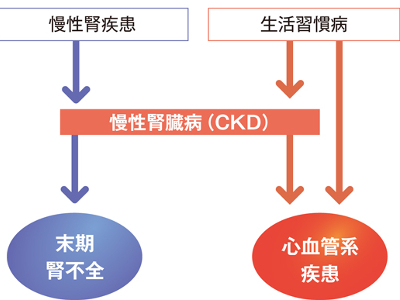
クレアチニン検査の目的
腎機能低下の有無をチェック 血液中のクレアチニンの測定は、腎機能の低下を調べるために重要な検査の一つです。 クレアチニンの尿への排泄が障害されると、血液中のクレアチニンが上昇します。 クレアチニンが高値になるということは、腎臓の排泄機能が低下しているということです。 検査値が高ければ高いほど、腎臓の障害の程度も高いことを示します。 クレアチニンは採血するだけで測定できる簡便な検査なので、腎機能や腎糸球体機能のスクリーニング検査としてよく用いられます。 ただし、高齢者や筋ジストロフィー、長期間病気で休んでいる人などで筋肉量が落ちていると、腎機能が低下していてもクレアチニンが基準値範囲内になることがあります。 また、初期の腎機能低下の場合は、血中クレアチニン値だけでは不十分です。 診断にあたっては、腎糸球体機能をよりくわしく調べるクレアチニン・クリアランスを行います。 クレアチニンは筋肉量に比例するため、男性は女性に比べてやや高めの数値となります。 男性で1.1~1.2mg/dl、女性で0.8~0.9mg/dlになると経過観察が必要とされ、男性で1.3mg/dl、女性で1.0mg/dlを超えると、精密検査または治療を要します。 クレアチニンが基準値を超えて高値になる場合は、急性腎炎、慢性腎炎や糖尿病腎症など腎実質障害が疑われます。 そのほかにも、前立腺肥大や腎結石、腎盂腎炎などによる尿路閉塞性疾患、尿管結腸吻合、火傷や脱水などで血液が濃縮されたときに高値を示します。 一方、尿崩症、妊娠、筋ジストロフィーなどでは、基準値を下回る低値になります。 腎臓病で定期的に透析を受けている患者は年々増加する傾向にあり、今やその数は29万人以上にものぼっています。 原因を疾患別に見てみると、もっとも多いのは糖尿病性腎症と慢性糸球体腎炎で、この2つの疾患で全体の7割以上を占めています。そのほかにも、慢性腎盂腎炎や腎硬化症などの患者が透析を受けています。 透析とは、腎不全に陥り機能が低下した腎臓の代わりに、血液中の老廃物を除去する療法です。1回の治療に3~5時間を要し、1週間に2~3回の治療を受けなければなりません。 腎不全とは、腎機能が正常の30%以下に低下した状態をいい、数時間から数日で発症する"急性腎不全"と、数カ月から数年かけてゆっくり進行する"慢性腎不全"があります。 慢性腎不全は、慢性腎炎や糖尿病性腎症、慢性腎盂腎炎などが進行しておこります。 慢性腎炎や糖尿病腎症で障害された腎機能は、元に戻ることはなく、治療は病気の進行を遅らせることを目的に行われます。 しかし、腎機能が正常の10%以下になると、透析治療を余儀なくされます。 近年は、生活習慣病が背景となって腎機能の低下が持続する慢性腎臓病(CKD:ChronicKidneyDisease)が増えています。 糖尿病や高血圧、肥満、脂質異常症、高尿酸血症などの生活習慣は、脳血管や心血管だけでなく、腎臓や腎臓の血管にも負担をかけます。

血糖値検査の目的
糖尿病の有無をチェック 血液中に含まれる血糖の量を示す値を血糖値といいます。血糖を調べる検査にはいくつかの種類がありますが、一般の健康診断や人間ドックで調べられるのは、「空腹時血糖値」と「HbA1c」です。いずれも高血糖、すなわち、糖尿病の有無を調べるために行われます。 空腹時血糖値は、その名のとおり、空腹の状態のときの血糖値を調べる検査です。食後は食事の影響を受けて、誰しも血糖値が上昇します。その後、インスリンが働いて、通常、食前などの空腹時には血糖値は下がります。しかし、糖尿病でインスリンの作用が低下していると、ブドウ糖が代謝されず、血糖値が高い状態がいつまでも続きます。そこで、空腹時血糖値の検査を受けるときは、9時間以上絶食したのちの空腹時に血液を採取し、血糖値を測定します。通常は、検査前日の夜から飲食を控え、翌日の朝に採血します。 血糖の状態を調べるもう一つの検査が、「HbA1c(ヘモグロビン・エーワンシー)」です。血糖値が高い状態が長く続くと、血液中の赤血球の成分であるヘモグロビンにグルコースが結合し、グリコヘモグロビンを形成します。これが、HbA1cです。 赤血球の寿命は約4カ月といわれ、その間ヘモグロビンは体内を巡り、血液中のブドウ糖と少しずつ結びついていきます。つまり、血糖値が高い状態が長く続いていればいるほど、HbA1cも多くなるということです。 血液中のHbA1cは、赤血球の寿命の約半分くらいにあたる時期の血糖値を反映するといわれ、過去1~2カ月の血糖の状態を推定できることになります。HbA1cは、空腹時血糖値同様、採血して調べますが、食事の影響を受けないので、いつでも検査することができます。 血糖値が範囲を超えて上昇する要因としては、インスリンの分泌不足、あるいはインスリンの作用低下があげられます。健康な人では、一定濃度のインスリンが常に分泌されており、作用も安定しています。食後は血糖値が少し上昇しますが、インスリンの分泌も増加し、その働きによって血糖値は正常範囲を超えて上がらないようになっています。 ところが、インスリンの分泌量が少なかったり、分泌されるタイミングが悪かったり、インスリン抵抗性といって、分泌されたインスリンがうまく働かなかったりすると、血糖値は正常範囲を保てなくなります。このような状態はⅡ型糖尿病といい、日本人の糖尿病のほとんどがこのⅡ型糖尿病です。Ⅱ型糖尿病の原因には、遺伝的素因に加えて過食、運動不足、肥満、ストレスなどの生活習慣が大きくかかわっているといわれています。 また、糖尿病には、インスリンがほとんど分泌されないⅠ型糖尿病というものもあり、こちらは一種の自己免疫疾患であり、遺伝的体質が深く関係していると考えられています。 高血糖や糖尿病は、それ自体は命にかかわる病気ではありませんが、糖尿病のもっとも大きな問題点は合併症です。糖尿病の合併症は、細小血管合併症と大血管合併症の2つに大きく分けられます。 細小血管合併症には、「糖尿病性網膜症」、「糖尿病性神経障害」、「糖尿病性腎症」の3つがあり、高血糖によって細い血管の壁が破壊されておこります。いずれも糖尿病特有の合併症で、三大合併症と呼ばれています。 大血管合併症は、動脈硬化に由来するものです。糖尿病は動脈硬化の危険因子の一つであり、高血圧や脂質異常症、肥満などと相まって、動脈硬化を促進します。 結果、脳梗塞や脳出血などの脳血管障害、心筋梗塞や狭心症などの虚血性心疾患の引き金となります。 さらに、糖尿病で血糖コントロールの悪い人は、肺炎、腎盂腎炎、壊疽などのさまざまな感染症にもかかりやすくなります。 また、糖尿病の領域には至らなくとも、境界域にある人も合併症には要注意です。とくに食後2時間血糖値(ブドウ糖負荷試験)が境界域にある人(IGT=耐糖能異常)は、動脈硬化が進みやすく、脳卒中や心筋梗塞のリスクが高まります。
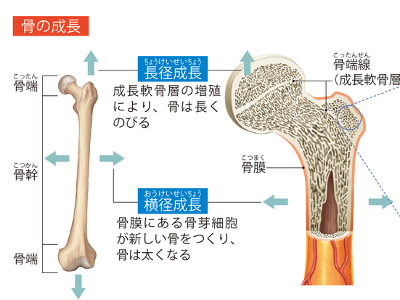
血液を生み出す骨の作用
骨の中心部には、骨髄腔(脊柱管)と呼ばれる空洞があります。この骨髄腔のまわりには、スポンジのような隙間のある組織があり、そこに赤い色をした骨髄が詰まっています。これが血液の生成にかかわり、別名造血器官と呼ばれる、「赤色骨髄」です。なお、骨髄には黄色い骨髄、すなわち黄色骨髄というものもあります。これは、赤色骨髄が脂肪の増加により黄色くなり、造血機能を失った骨髄です。 赤色骨髄が血液の生成にかかわる所以は、"血球芽細胞"がつくられているからです。 血液中には、酸素を運搬する赤血球をはじめ、止血を担う血小板、体内に侵入したウイルスなどを排除するしくみ-免疫を担当する白血球などの血液細胞が含まれていますが、血球芽細胞は将来、これらすべての血液細胞になりうる能力をもった細胞です。 血球芽細胞はさまざまな因子の作用を受け、赤血球、血小板、白血球などに変化し、血液中に流れ出ていきます。 骨は成分の約6割をリン酸カルシウムや炭酸カルシウム、リン酸マグネシウムなどの無機塩類で占めていますが、発育に伴って長く太く成長していきます。 骨の端を「骨端」、上と下の骨端に挟まれた部分を「骨幹」といいます。子どもの骨には上下両方の骨端と骨幹の境目あたりに、軟骨が集まった成長軟骨層が存在します。この部位の軟骨は増殖しながら、やがて骨に置き換わります。これによって骨が長くなるのです。 一方、骨膜にある骨芽細胞は、骨膜の内側に新しい骨をつくり、骨を太くしていきます。 この2つのメカニズムにより、常に新しい骨がつくられ成長していくのが骨の新生です。 では、骨の新生以前にあった古い骨はどうなるのかというと、破骨細胞という細胞が破壊します。 骨の新生と破壊、相反する細胞がバランスよく働くことで骨は新陳代謝を図り、常に再構築されています。成長期においては新生が上まわるため骨を成長させているわけです。 骨折の直後には、骨の血管から出血した血液が固まり、折れた骨の隙間を一時的に埋めます。その後、折れた部分の骨膜に骨芽細胞が集まり、増殖して網目状になり、仮骨(線維組織)をつくります。この仮骨がカルシウムの沈着で徐々に硬くなり、破骨細胞により再吸収され、元の形状に修復されます。
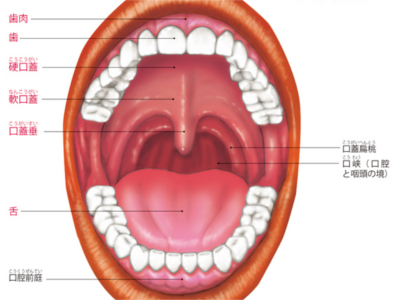
口腔の構造と役割
口腔(口)は、上唇、下唇、歯、歯肉、舌、口蓋、口蓋垂からなっています。 上唇と下唇に分かれる口唇は、表情筋によって動きます。 舌は、柔軟な横紋筋である内舌筋と外舌筋でできており、舌下神経によって動きがコントロールされます。 舌の周囲には、唾液を分泌する唾液腺(耳下腺、舌下腺、顎下腺)があります。 口腔内に食べ物が入ると同時に、唾液腺から唾液が分泌されます。奥歯で噛み砕かれた食べ物は唾液と混ぜ合わされ、舌などの働きによって、咽頭、食道へ送り込まれます。 舌の表面には"味蕾"という器官があり、味覚を感知しています。 食べ物の味は、舌にある「味蕾」という器官から大脳へ伝達されます。 味蕾では味孔(小さな孔)にある微絨毛という突起が食物の味を感知し、電気信号に変換して感覚神経から大脳の味覚野へ送ります。 大脳では、「甘い」「苦い」「塩辛い」「すっぱい」のみならず、「うまい」も判断しています。 歯には表面に露出している部分と、歯肉(歯茎)で隠れている部分があります。 見えている部分を歯冠、隠れている部分を歯根といいます。また、歯根を支えているのが歯槽骨と呼ばれる部分です。 歯冠の表面は、硬いエナメル質であり、歯冠全体をコーティングしています。一方、歯根の表面は、骨と同じセメント質で覆われています。 エナメル質やセメント質の内側は、やや柔らかい象牙質という組織でできています。 象牙質のなかには、象牙細管という細い管が走り、その奥に歯髄という神経や血管の入った組織があります。一般に〝神経〟と呼ばれるのは、この歯髄です。 歯には、食べ物を噛み切る"切歯"、食べ物を引き裂く"犬歯"、噛み切られた食べ物を細かく噛み砕く"小臼歯"と"大臼歯"という4種類の形があります。 これらの歯は、上顎、下顎それぞれ前歯を中心に、左右対称に並んでいます。 歯は、上下32本生えてくる人もいます。 そのうち、もっとも奥にある上下4本の第3臼歯は、通称「親知らず」と呼ばれる歯です。 親知らずは、約7割の人にしか生えてきませんので、通常は第3臼歯を除いた28本を永久歯として数えます。
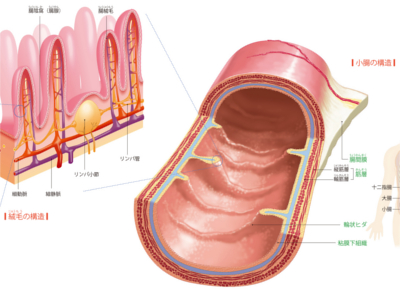
小腸のはたらき
小腸は十二指腸・空腸・回腸からなる臓器ですが、ここでは空腸と回腸を中心に解説します。 小腸は、消化における最終段階の作業を担うとともに、栄養素の吸収を行っています。 スムーズに栄養素を吸収するため、小腸はとても長く(6~7m)、その内壁を覆う粘膜には輪状のヒダがあるなど、表面積を大きくする構造になっています。 小腸は、十二指腸から先の前半約5分の2が空腸、後半約5分の3を回腸が占めています。 空腸と回腸は、解剖学的にはほとんど同じ構造をしており、生理学的に回腸のほうが腸液の分泌がやや多いという違いがありますが、両者のはたらきもほぼ同じです。 回腸と大腸の境には回盲弁という弁があり、これによって大腸の内容物が逆流しないようになっています。 小腸の直径は約4㎝あり、小腸の壁は外側の縦走筋と内側の輪状筋からなる2層構造になっています。これらの筋肉層のはたらきによって蠕動運動を行い、消化物を先へ先へと送り出します。 小腸の内壁は、表面を覆う粘膜が輪状のヒダになっていることに加え、粘膜が500万個もの絨毛に覆われています。この構造によって小腸全体の表面積は約200㎡と広くなり、効率よい栄養素の吸収を可能にしています。 絨毛の長さは約1mmで、表面は小腸上皮細胞(「栄養吸収細胞」ともいう)に覆われています。さらにその表面には微絨毛という細かい突起があり、この突起部分を刷子縁といいます。最終的な消化は、この刷子縁で行われています。 また、絨毛のなかには毛細血管網と1本のリンパ管が通っており、脂質はリンパ管に吸収されて静脈へ、脂質以外の栄養素は小腸上皮細胞に吸収され、毛細血管の血液に溶け込んで肝臓へと運ばれます。