
胃の構造とはたらき
胃は袋状の臓器で、長さは成人で約25㎝。からだの中心よりやや左よりの、左上腹部からへその間に位置しています。 胃の容積は、空腹時には50ml以下ですが、食後には1.5l、詰め込めば2lにもなります。口腔から肛門まで連なる消化管のなかで、もっとも大きな容積をもつ臓器が胃です。 胃は食道から送られてきた食べ物を消化しながら、小腸の受け入れを待ちます。そして、少しずつゆっくりと、粥状になった食べ物を小腸の最初の部分である十二指腸へ送り出します。このように、食べ物を一時的に蓄えること、胃液(塩酸とペプシン)によって、たんぱく質を分解することが胃の二大機能です。 食べ物が胃を通過するのに要する時間は、液体ならば数分以内、固形物では1~2時間程度です。しかし、脂肪を多く含む脂っこい食べ物は、3~4時間ほど胃にとどまります。 食道とつながる胃の入り口部分を「噴門」、胃の天井に当たる部分を「胃底」、胃の大部分を占める中央部を「胃体」、そして十二指腸とつながる胃の出口部分を「幽門」と呼びます。 幽門は括約筋という筋肉でできています。括約筋は輪状の筋肉で、胃の出口を閉じたり開いたりすることによって、胃の内容物の貯留・排出を調節しています。「括る」という文字にあるように、バルブのような役割をもつ筋肉といってもよいでしょう。 幽門は、食べ物が中性か弱酸性ならば開きますが、強い酸性の場合は、十二指腸の内壁が酸でただれないよう、反射的に閉じるようになっています。 胃液は、胃の内側を覆う粘膜の「胃腺」から分泌されます。胃腺には、①「塩酸」を分泌する「壁細胞」、②「ペプシノーゲン」「胃リパーゼ」を分泌する「主細胞」、③胃壁を守る「粘液」を分泌する「副細胞」の3つの細胞があります。胃底部や胃体部の胃腺からは塩酸やペプシノーゲンが多めに分泌され、噴門と幽門の胃腺からは粘液が多めに分泌されます。 塩酸、ペプシノーゲン、粘液が合わさって胃液となりますが、塩酸には食べ物を殺菌して、腐敗・発酵を防ぐはたらきがあります。 ペプシノーゲンは、たんぱく質を分解する強力な消化酵素「ペプシン」の前駆物質です。 ペプシノーゲンは、壁細胞が分泌する塩酸に活性化されて、ペプシンに変化して初めて機能します。副細胞が分泌する粘液は、塩酸で胃壁がただれないよう防御する役割を果たします。
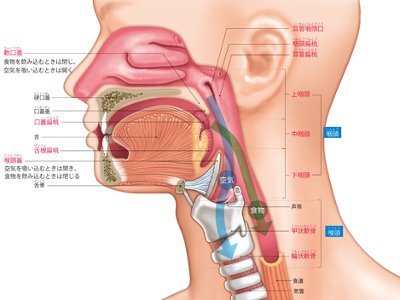
咽頭・喉頭の3つのはたらき
鼻腔、口腔から食道の上端までを咽頭と呼びます。 咽頭は、食物を食道に送る通路と、空気を気管に送る通路が交差する場所です。 咽頭の中ほどにある軟口蓋と、喉頭の上部にある喉頭蓋を使って、鼻腔から運ばれた酸素を気管へ、口腔から運ばれた食物を食道へと、それぞれ振り分けています。 口や鼻から酸素を取り入れる際に侵入する病原菌に対し、その防御機構として、のどにはリンパ球の集合組織である扁桃があります。 扁桃には、咽頭扁桃、耳管扁桃、口蓋扁桃、舌根扁桃の4種類があります。俗に"扁桃腺"と呼ばれるのは口蓋扁桃のこと。口を開けたときに喉の奥、両側に見える部分です。 喉頭は、咽頭の下、気管への入り口付近にあり、甲状軟骨、輪状軟骨などの軟骨に囲まれています。 成人男性では、甲状軟骨の一部が突起して首の全面に飛び出しており、"のどぼとけ"と呼ばれています。 哺乳類は喉頭をもちますが、その形状は咽頭のなかに高く飛び出す形で鼻腔の後ろにはまりこんでおり、空気を通すだけのはたらきです。 人間の喉頭は低く、咽頭のなかにわずかに飛び出している形状になっています。そのため、通常、人間の喉頭は咽頭のなかで開いており、食物が通るときだけ喉頭蓋によってふさがれるというしくみになっています。空気と食物の通り道で、その交通整理をするのが喉頭というわけです。 声帯は、喉頭の中央にあるひだ状(声帯ひだ)の器官で、弾力性の高い筋肉からできています。 前方は甲状軟骨、後方は披裂軟骨につながっています。左右の声帯ひだの隙間が声門です。 喉頭筋が声帯を開閉させて、声門が伸縮します。呼吸時には大きく開き、声を出すときにはゆるやかに開閉します。肺から吐き出された空気がゆるやかに開閉される声門を通るとき、声帯に振動を与え、声となって発せられます。 声は、出すときに声帯が振動する数やその大きさにより、高低、大小の違いがあります。 声帯の長さは男性およそ20mmに対し、女性はおよそ16mm。その厚みも若干男性のほうが厚く、女性が薄くなっています。女性のほうが声帯は振動しやすく、高い声になります。思春期以降の男性はのどぼとけができることから、より声帯が長く、厚くなり、振動しにくくなるため、声が低くなります。 声門が閉じて、声帯の振幅が大きいと声は大きく、声門を少し開いて、振幅が小さいと声は小さくなります。 カラオケで熱唱したり、大声で怒鳴ったり……。そんな声の酷使が粘膜の充血をまねきます。 粘膜が充血した状態のまま、さらに大声を張り上げるなどして、声帯に激しい刺激が加わると、粘膜下の血管が傷害されて血腫ができます。 安静にしていれば、血腫が吸収される可能性もありますが、そのまま声帯を酷使し続けるとポリープ(良性腫瘍)になります。 声帯ポリープの症状は、主に声がれですが、同時にのどや発声時の違和感などの症状が出る場合もあります。 治療法としては、一般的には、喉頭顕微鏡下手術(ラリンゴマイクロサージェリー)が用いられますが、手術を希望しない場合や、全身麻酔が不可能な場合は、外来でファイバースコープを用いた摘出術を行います。 手術後は、声帯の傷の安静のため、1週間前後の沈黙期間が必要になります。 予防法としては、声をなるべく使わないようにし、声やのどに違和感があるときは、のどの安静を心がけます。また、お酒やたばこも控えるようにします。 のどを安静にしてから2週間たっても改善されないようなら、耳鼻咽喉科を受診し、喉頭がんなどほかの病気がないか、検査が必要です。
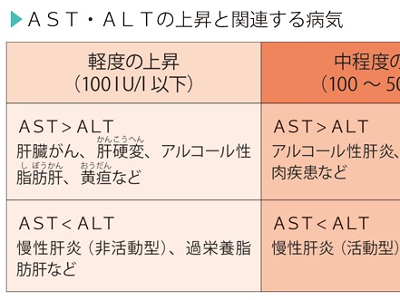
AST・ALT・γ-GTP検査の目的
肝臓・胆道などのトラブルをチェック AST、ALT、γ-GTPは、肝臓病や胆道系の病気を調べるための検査です。これらの検査だけで、肝臓病や胆道系の病気を診断することはできませんが、肝臓に障害があるかどうかを調べる第一段階の検査として、重要な意味をもつ検査です。いずれも採血して、血液中のそれぞれの値を計ります。 ASTは、心筋や肝臓、骨格筋、腎臓などに多く含まれているため、これらの臓器の細胞の障害は、血液中のASTにもすぐに反映されます。また、ALTは、とくに肝細胞の変性や壊死に敏感に反応します。そのため、肝臓病を診断するためには、ASTと肝臓の病変に敏感に反応するALTを必ず併せて調べることが重要になります。 γ-GTPは、肝臓では胆管系に多く分布しており、肝臓に毒性のある薬やアルコールに敏感に反応します。また、γ-GTPは胆道系酵素とも呼ばれており、黄疸の鑑別にも有効で、ASTやALTよりも早く異常値を示すため、スクリーニング(ふるい分け)検査としてよく用いられます。 ASTとALTに異常値が出た場合は、急性肝炎や慢性肝炎、アルコール性肝障害、肝硬変、肝臓がん、閉塞性黄疸などが考えられます。また、甲状腺機能亢進症や貧血などでも、AST・ALTが上昇します。ASTは心筋にも多く含まれているため、ASTの高値では心筋梗塞も疑われます。 ただ、両者の値は、肝細胞がどの程度壊れているかを示すものです。肝細胞の再生能力は非常に強いので、多少基準値から外れていても、壊れた分を再生できればとくに問題はありません。 また、ASTとALTは、両者のバランスを見ることも大切です。通常、ASTとALTはほぼ同じ値を示しますが、病気によってはASTとALTの比が変わってくることがあります。 γ-GTPが上昇する第1の要因は、肝臓の薬物代謝酵素が活性化していることです。 多くの薬は、肝臓のミクロゾームという部分にある薬物代謝酵素によって分解、解毒されます。γ-GTPもこの酵素の一種で、常に分解すべき物質が送り込まれていると、活性が高まり、血液中の値が上昇します。 γ-GTPの上昇にかかわる薬には、睡眠薬や抗けいれん薬のフェニトイン、鎮静薬のフェノバルビタール、糖尿病の薬、副腎皮質ホルモン薬などがあります。 また、アルコールも薬物の一種ですから、大量の飲酒を続けていると、アルコール分解酵素の活性が高まり、これを反映してγ-GTPが上昇します。 γ-GTPが上昇する第2の要因は、胆汁の停滞です。がんや胆石などで毛細胆管が圧迫されると、γ-GTPが上昇します。この傾向はASTやALTも同じなので、三者が同じように高値を示す場合は、胆道系の病気が疑われます。一方、γ-GTPだけが高値を示す場合は、第1の要因であげた薬剤性肝障害やアルコール性肝障害の可能性が高くなります。 AST、ALT、γ-GTPの検査で肝機能低下が疑われるときは、さらに詳しい検査を受けます。 肝臓病の代表ともいえる肝炎は、進行すると肝硬変、さらには肝臓がんへ発展することがあります。 AST、ALT、γ-GTPで「異常なし」の判定を受けた場合でも、大量の飲酒の習慣のある人、血糖値や血中脂質に異常がある人は、要注意です。脂肪肝が潜んでいる可能性がゼロではないからです。 脂肪肝では、とくにγ-GTPが高値を示すのですが、アルコール性肝障害でもγ-GTPが高値にならない人がおり、厚生労働省の調査によると、脂肪肝の患者のうち、γ-GTPが異常値を示したのは全体の3割強にとどまるといった報告もあります。 また本来、非アルコール性の脂肪肝は、肥満による内臓脂肪が原因で、肥満を改善したり、飲酒を制限することで回復する良性の病気です。 しかし、この脂肪肝の一部には、肝硬変に移行し、肝がんを合併する悪性のものがあります。これを非アルコール性脂肪肝炎といいます。
肝臓の病気(急性肝炎/劇症肝炎/慢性肝炎/肝硬変/肝がん)
肝臓は胆汁の生成をはじめ、糖質やたんぱく質、脂肪などの栄養素の分解・合成と貯蔵、有害な物質の無毒化・排泄、各種ビタミンの活性化および貯蔵など、数多くの仕事をこなしています。そのほとんどは、肝臓の体積の約8割を占める肝細胞が担っています。 肝細胞が障害されると肝機能は低下しますが、このような事態を招く病気の代表が、「肝炎」です。 本来、肝臓は再生力の旺盛な臓器ですが、肝炎が慢性化して肝細胞の壊死が進んで、「肝硬変」に至ると、元に戻らなくなります。また、肝硬変になると「肝がん」を発症する危険も増してきます。 6カ月以上肝臓の炎症が持続し、検査数値の異常が続くものが慢性肝炎です。B型肝炎、C型肝炎の慢性化以外に、免疫異常やアルコールによる慢性肝炎もあります。肝細胞壊死は比較的軽度ですが、壊死・再生を繰り返すうちに肝臓の線維化(細胞がなくなり、固くなる)が進みます。 肝細胞が壊死と再生を繰り返すうちに、線維が増えてきてこぶのようなもの(結節)をつくり、肝臓が硬くなっていきます。こうなると肝臓内の血流が悪くなり、さらに肝機能が低下。食道粘膜下層の静脈が瘤状に隆起する食道静脈瘤などの問題が生じやすくなります。また、肝がんに進展することもあります。 肝臓に初発するがんの約9割は、肝細胞から発生する肝細胞がんです。肝細胞がんの8割以上に肝硬変がみられますが、慢性肝炎から発生する場合もあります。 肝炎ウイルス(主にA型・B型・C型)やアルコール、薬剤などによって肝細胞が破壊されますが、多くの場合は、再び修復されて元に戻ります。ただし、まれに劇症肝炎に陥ることもあります。また、ウイルス性肝炎のうちB型肝炎、C型肝炎は慢性化しやすいとされています。 肝臓が広い範囲で侵されて、肝機能が高度に障害されます。昏睡などの意識障害が発生し、生命の危険にさらされます。急性肝炎の約2%が劇症化するといわれています。
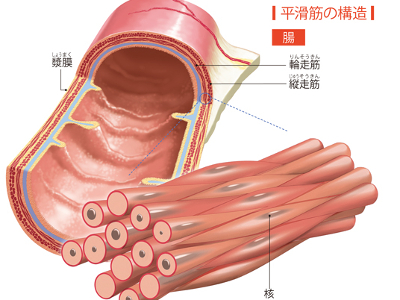
筋肉のはたらき
細い筋原線維が集まって、一つの集合体となったものを筋線維(筋細胞)といいます。さらに、その筋線維の束の集まりが筋肉です。 筋原線維のなかには、たんぱく質の細い線維と、太い線維が対に並んでいます。骨格筋は脳からの指令を受けた運動神経のはたらきにより、互いに引き合ったり、離れたりします。この収縮と弛緩の繰り返しにより、からだや臓器を動かしているのです。 骨格筋は中枢神経、心筋・平滑筋は自律神経からの指令で動いています。 骨格筋は自分の意思で動かせる随意筋です。 骨格筋の重量は、成人男性では体重の約3分の1を占めています。その主成分はたんぱく質で、ミオシンという太い線維と、アクチンという細い線維の2種類から成り立っています。 骨格筋には、収縮する速さにより「遅筋」と「速筋」があります。 遅筋は、酸素を運ぶ赤いたんぱく質を多く含み、からだの深層部で持続的な運動をします。 一方、速筋は、赤い色のたんぱく質が少なく、からだの表面に近い部分で、瞬発的な運動を担います。 また、2つの筋では、収縮をおこす分子(ミオシン)の種類が異なることがわかっています。 心筋は、心臓を形づくり動かす筋肉です。筋線維が結びついた構造をしています。 自らの意思で動かすことはできない不随意筋であり、自律神経やホルモンによってコントロールされています。 心臓は血液の入口となる「心房」と出口の「心室」から成り立っています。心室には右心室と左心室があります。そのうち左心室の心筋は、全身に血液を送り出す役割があるため、肺に送り出す右心室の3倍の厚さがあるなど、とくに強い力に耐えられる構造になっています。 心筋が休むことなく心臓を動かすことで、私たちの生命は維持されています。こうした理由から、心筋は、全身のなかでもっとも丈夫な筋肉といえます。 平滑筋は、心臓以外の内臓や血管の外壁となり、それらを動かすための筋肉です。短く細い紡錘形の筋線維から形成されています。 内臓の多くは内腔側から「輪走筋」、「縦走筋」の2層の平滑筋がついて、その外側を「漿膜」が覆う構造になっています。 「心筋」と同じく、私たちが自らの意思で動かすことのできない不随意筋であり、自律神経やホルモンによってコントロールされています。

血中脂質検査の目的
脂質異常症(高脂血症)の有無をチェック 血液検査によって、血液中の「総コレステロール」「中性脂肪」「LDLコレステロール」「HDLコレステロール」を測定し、脂質異常症の有無を調べます。脂質異常症は、LDLコレステロールが過剰になる「高LDLコレステロール血症」、HDLコレステロールが少なすぎる「低HDLコレステロール血症」、中性脂肪が過剰になる「高中性脂肪血症」の3つに分類されます。 血中脂質が基準値から外れるもっとも大きな要因は、やはり生活習慣にあるといえます。高カロリーの食事、コレステール・脂肪・糖分を多く含む食品の食べ過ぎやアルコールの飲み過ぎは、コレステロールや中性脂肪を増加させます。また、運動不足は脂質の代謝能力を低下させ、中性脂肪の蓄積につながります。さらに、喫煙はHDLコレステロールを減らして、LDLコレステロールを優位にするといわれています。 そのほかの要因としては、ほかの病気が原因で、二次的に脂質異常を来す場合です。脂質異常の原因となる病気には、甲状腺機能低下症、糖尿病、クッシング症候群、ネフローゼ症候群、尿毒症、原発性胆汁性肝硬変、閉塞性黄疸、膠原病などがあげられます。また、遺伝性の高コレステロール血症や高中性脂肪血症もあります。 服用中の薬が原因で脂質異常症になることもあります。なかでも服用者がとくに多いのが高血圧に用いられる降圧薬です。そのほかにも、副腎皮質ホルモン薬、向精神薬、女性では経口避妊薬(ピル)や、更年期障害などに用いられる女性ホルモン薬などが原因となります。 高LDLコレステロール血症、低HDLコレステロール血症、高中性脂肪血症といった脂質異常は、動脈硬化を促進して、脳卒中や心臓病のリスクを高めます。 LDLそのものは、全身に必要なコレステロールを供給するという重要な役目を担っており、決して悪玉ではありません。しかし、血液中のLDLが過剰になると、LDLは動脈の内膜の傷から内部に侵入し、動脈壁に蓄積していきます。結果、動脈壁は厚く硬くなり、粥状動脈硬化が進んで行くのです。 一方、HDLは余分なコレステロールを回収してくれるので、動脈硬化を抑制します。しかし、HDLが少ないと、余分なコレステロールが十分に回収されず、たまったままになります。つまり、LDLとHDLのバランスがとれていれば、動脈硬化にはなりにくく、両者のバランスが崩れてLDLが優位になると、動脈硬化を促進してしまうということです。 また、中性脂肪が過剰になると、それに反比例するように、HDLが減ることがわかっています。さらに、中性脂肪が高くなると、LDLが小型化したLDL、「スモール・デンス・LDL」が増加します。小型化したLDLは、もっているコレステロールは少なくなるものの、動脈壁に侵入しやすくなっています。このことから、小型化したLDLは"超悪玉コレステロール"とも呼ばれており、通常のLDLよりもさらに質が悪くなっているということです。また、同じコレステロール量でも、小型化したLDLをもっている人は、心筋梗塞に3倍かかりやすいといわれています。 動脈硬化に直接悪影響を及ぼすのはLDLですが、中性脂肪も間接的に動脈硬化促進に働きます。また、HDLは低下することでLDLを野放しにし、動脈硬化を間接的に促進します。
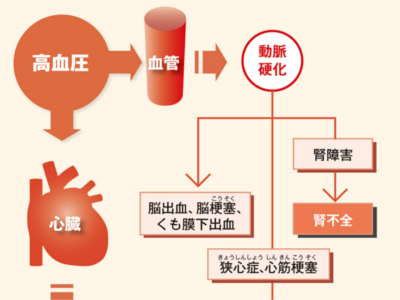
血圧検査の目的
高血圧の有無をチェック 血圧検査は、高血圧の有無や高血圧をもたらす病気を調べるための検査です。心臓がもっとも強いポンプ力で血液を送り出す"収縮期"の血圧と、心臓、静脈から血液を戻す"拡張期"の血圧を測定します。 医療機関の血圧測定では、正確な数値が得られる「水銀血圧計」を用いて、上腕動脈の血圧を測定します。 上腕動脈は心臓に近く、心臓に直結する大動脈起始部の血圧が反映されるため、心臓の状態を知る重要な手がかりになるからです。 実際の検査では、上腕部にカフ(駆血帯)を巻き、カフに空気を送って締め付け、空気を抜きながら測定します。 血圧は"心拍出量"と"血管抵抗"によって決められます。 たとえば、激しい運動をしているときは、心臓は心拍数を上げて大量の血液を送り出すため、血圧が上昇します。 また、気温が低いときや精神的に緊張したときなどは、末梢血管が収縮し、血管の抵抗性が高まるため、心臓は強い圧力で血液を送り出します。結果、やはり血圧は上昇します。 逆に、睡眠中やリラックスしているときは、それほどたくさんの血液を必要としませんから、心拍数も血圧も下がっています。 こうした心臓のはたらきや血圧は、自律神経によって自動的に調節されています。運動時や興奮状態にあるときは、交感神経が優位に働き、血圧が上がります。一方、安静時には副交感神経が優位となり、血圧は下がります。 日内変動 血圧は1日のなかで数値が変動します。 一般的には起床時に大きく上昇し、昼食時にピークとなります。夕方以降はゆるやかに低下し、睡眠時はもっとも低い状態で安定します。 日常の動作、行動、生活習慣など 血圧は食事、入浴、排泄、運動時などのほか、ストレスや喜怒哀楽などの興奮状態のときに上昇します。また、喫煙や飲酒などの生活習慣も、血圧を上昇させる大きな要因となります。 環境 血圧は、寒暖の差が激しいとき(10度以上の温度差)、季節の変わり目、冬の寒さなどのストレスによって上昇します。季節では、春から夏にかけては比較的低く、秋から冬にかけて高くなります。 ほかの病気との関連 血圧は脂質異常症、糖尿病、高尿酸血症、肥満、腎臓病、ホルモンの病気などと深い関連があります。 正常範囲を超えた血圧を長期間放置していると、血圧の負担のかかる血管や臓器が障害され、さまざまな合併症がおこってきます。 合併症をもたらす代表は、動脈硬化です。動脈硬化が進行すると、とくに脳、心臓、腎臓に深刻な合併症を引き起こします。 脳の血管の動脈硬化が進むと、脳出血や脳梗塞、くも膜下出血などの危険が高まります。また、心臓では、狭心症や心筋梗塞をおこしやすくなります。 いずれも命にかかわる重大な病気です。また、腎臓の細動脈や糸球体が硬化する腎硬化症では、腎機能の低下から腎不全に至ることもあります。 日本高血圧学会では、収縮期血圧140mmHg以上、拡張期血圧90mmHg以上を高血圧とし、治療の対象とされています。しかし、メタボリックシンドロームの診断基準では、収縮期血圧130mmHg以上、拡張期血圧85mmHg以上(いずれか、あるいは両方)であれば、内臓脂肪蓄積の改善をはじめとする生活改善が必要とされています。
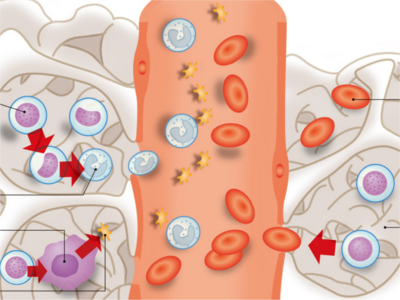
血液検査の目的
血液一般検査では、血球成分を構成する赤血球や白血球、血小板などの状態を調べます。 赤血球数 血液中の赤血球の数を調べる検査です。貧血や脱水症状があると赤血球の数に変化が現れます。 血色素測定(ヘモグロビン) 赤血球による酸素運搬は、このヘモグロビンが行っています。血色素測定とは、ヘモグロビンの量を調べる検査です。貧血や脱水症状があるとヘモグロビンの数が変化します。 ヘマトクリット値 ヘマトクリット値とは、一定量の血液に含まれる赤血球の容積の割合を調べる検査です。貧血や脱水症状があると異常値を示します。 白血球数 免疫機能で重要な役割を果たしているのが白血球です。炎症や感染、外傷、あるいは白血病などがあると白血球の数が増加します。ただし、ストレスや筋肉運動、食後、妊娠など、生理的な原因で増加することもあります。 血小板数 血小板には、粘着力と凝集力があり、出血時には血管壁にくっつき、出血を止めるはたらきをしています。血小板の数によって出血傾向を確認することができます。 血清には、体内で行われる生命活動を支えるためにたんぱくやコレステロール、糖、電解質が一定量含まれています。これらの量を調べるのが血液生化学検査です。 血清総たんぱく 血清総たんぱくは、たんぱくの量を調べる検査です。血清中のたんぱくは、ほとんどが肝臓でつくられているため、肝臓が正常に機能しているかを知ることができます。また、腎機能の低下も調べることができます。 血清鉄 からだの各組織へ酸素を運搬するヘモグロビンを構成する成分の一つに、血清鉄があります。血清鉄の量を調べることで貧血の原因が出血あるいは鉄の摂取不足によるということが推測できます。 アルブミン 血清総たんぱくの成分のうち約60%がアルブミンです。アルブミンはあらゆる病気で減少し、その減少の具合から病気の程度がわかります。 血清学検査では、体内でおこっている炎症が感染症によるものなのか、あるいは免疫異常によるものなのかなどがわかります。そのため、アレルギー性疾患、自己免疫疾患、ウイルス感染による病気などの診断に用いられます。 検査項目としては炎症反応があるかどうかを調べる「CRP」、B型肝炎を調べる「HBs抗原」、C型肝炎を調べる「HCV抗体」、梅毒の有無を調べる「梅毒反応」などがあります。
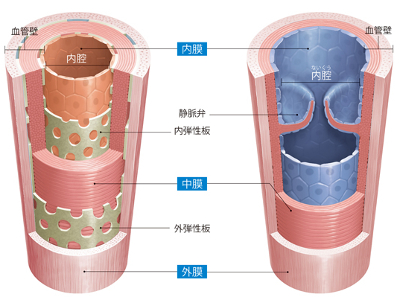
血液循環と血管の構造
血液循環を構成する2つのルート―。その1つは、心臓の左心室から大動脈に拍出された血液が、中動脈→小動脈→細動脈→微細動脈→毛細血管の順に進んで全身を流れ、微細静脈→細静脈→小静脈→中静脈→上大静脈・下大静脈へと合流を繰り返しながら右心房に戻ってくる「体循環」です。 体循環で血液がからだを一周する時間は、約20秒といわれています。このわずかな時間で、血液は左心室を出発し、からだ中を巡りながら必要な部位でガス交換、すなわち酸素を届け、不要な二酸化炭素を引き取って右心房に戻ってきます。 もう一方のルートは、右心房→右心室→肺動脈を経由して肺に入り、肺静脈を通って左心房に戻ってくる「肺循環」です。このコースは、右心房を出てから3~4秒という短時間で血液が心臓に戻ってきます。 肺循環では、体循環のルートを通って心臓に戻ってきた血液から、二酸化炭素や老廃物などを取り除いて、再度、酸素を多く含んだ新鮮な血液に再生するため、肺のなかでガス交換を行ったのち、心臓へと戻します。 肺循環を終えた血液は左心房、左心室を経由して大動脈から再び体循環のルートへと進みます。 血液は、常に体循環、肺循環を交互に繰り返して体内を循環しているのです。 血管は血液が流れるパイプラインであり、パイプの内側にあたる"内腔"と、パイプの外壁となる"血管壁"からできています。 動脈と静脈では構造的な差異が若干あり、まず動脈は内腔が狭く、内側から、薄い「内膜」、厚い「中膜」、「外膜」の3層の膜が重なる厚い血管壁に囲まれ、弾力性に富んだ構造になっています。 また、太い動脈と細い動脈では、それぞれ役割が異なります。大動脈のように太い動脈は、弾力性に富んで心臓からの強い血流を受け止めて、血流を和らげる役割を担います。俗に"弾性血管"と呼ばれています。 細い動脈は"抵抗血管"とも呼ばれ、心臓からの圧力に抵抗して血液量を調整しています。心臓から送られてきた血液を、どこにどれだけ流すのかを分配します。 一方、静脈は体循環から心臓に戻る血液のラインで、体内の二酸化炭素や老廃物を吸収した血液が流れています。動脈同様に3層の膜で血管壁を形成していますが、内膜、中膜ともに薄く、平滑筋や弾性線維も少ないため、血管壁の弾力が強くありません。 静脈を流れる血液は体内の約75%。血管の数も動脈より多く、太いため、逆流を防ぐために弁がついています。さらに手足の筋肉の動きを"血液の流れをサポートするポンプ"として利用し、ゆるやかなスピードで心臓に血液を戻します。 これら動脈と静脈の間には、直径1mmにも満たない(約1/100mm)毛細血管が無数にあり、両者間を網の目状に走っています。 毛細血管の血管壁は、動脈や静脈に比べて薄く、内皮細胞、基底膜、周皮細胞などからできています。平滑筋はありません。
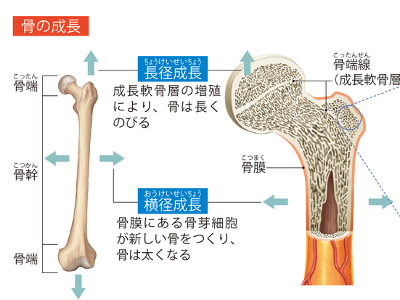
血液を生み出す骨の作用
骨の中心部には、骨髄腔(脊柱管)と呼ばれる空洞があります。この骨髄腔のまわりには、スポンジのような隙間のある組織があり、そこに赤い色をした骨髄が詰まっています。これが血液の生成にかかわり、別名造血器官と呼ばれる、「赤色骨髄」です。なお、骨髄には黄色い骨髄、すなわち黄色骨髄というものもあります。これは、赤色骨髄が脂肪の増加により黄色くなり、造血機能を失った骨髄です。 赤色骨髄が血液の生成にかかわる所以は、"血球芽細胞"がつくられているからです。 血液中には、酸素を運搬する赤血球をはじめ、止血を担う血小板、体内に侵入したウイルスなどを排除するしくみ-免疫を担当する白血球などの血液細胞が含まれていますが、血球芽細胞は将来、これらすべての血液細胞になりうる能力をもった細胞です。 血球芽細胞はさまざまな因子の作用を受け、赤血球、血小板、白血球などに変化し、血液中に流れ出ていきます。 骨は成分の約6割をリン酸カルシウムや炭酸カルシウム、リン酸マグネシウムなどの無機塩類で占めていますが、発育に伴って長く太く成長していきます。 骨の端を「骨端」、上と下の骨端に挟まれた部分を「骨幹」といいます。子どもの骨には上下両方の骨端と骨幹の境目あたりに、軟骨が集まった成長軟骨層が存在します。この部位の軟骨は増殖しながら、やがて骨に置き換わります。これによって骨が長くなるのです。 一方、骨膜にある骨芽細胞は、骨膜の内側に新しい骨をつくり、骨を太くしていきます。 この2つのメカニズムにより、常に新しい骨がつくられ成長していくのが骨の新生です。 では、骨の新生以前にあった古い骨はどうなるのかというと、破骨細胞という細胞が破壊します。 骨の新生と破壊、相反する細胞がバランスよく働くことで骨は新陳代謝を図り、常に再構築されています。成長期においては新生が上まわるため骨を成長させているわけです。 骨折の直後には、骨の血管から出血した血液が固まり、折れた骨の隙間を一時的に埋めます。その後、折れた部分の骨膜に骨芽細胞が集まり、増殖して網目状になり、仮骨(線維組織)をつくります。この仮骨がカルシウムの沈着で徐々に硬くなり、破骨細胞により再吸収され、元の形状に修復されます。