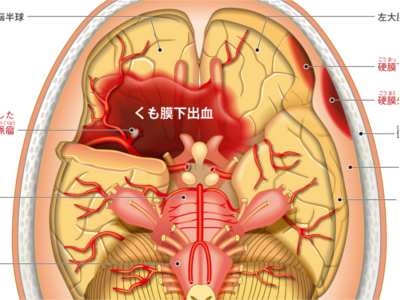
脳の病気の仕組み(脳梗塞・脳卒中・脳血栓症)
脳は全血液の約15%にも及ぶ大量の血液を必要とします。脳の血管が詰まって血流がとどこおったり、血管が破裂して出血するなどのトラブルが生じると、その部分の脳細胞は破壊され、意識障害や麻痺など、さまざまな症状が突然現れる「脳卒中」が引き起こされます。 脳は硬膜、くも膜、軟膜の3つの膜に覆われています。これらの膜と膜の間で出血がおきたり、俗にいう脳ミソ(脳実質)のなかでおきた出血を総称して「頭蓋内出血」といいます。頭蓋内出血は"外傷性"と"非外傷性"に分けられます。 頭蓋内出血に陥ると、突然からだの左右いずれかに運動麻痺や感覚麻痺が生じ、多くの場合は意識障害を伴います。症状が進行性の場合には、大量の出血があり、脳のヘルニアをおこして呼吸停止に至ります。図は、くも膜の下で出血した(くも膜下出血)脳の底面の様子です。 脳の血管が著しく狭くなったり、詰まるなどして血流がとどこおり、とどこおった先の脳細胞が壊死した状態を「脳梗塞」といいます。脳梗塞には、「脳血栓症」と「脳塞栓症」の2つのタイプがあります。 脳梗塞は前兆なしに突然おこることもありますが、前兆があるケースも少なくありません。「片方の手足がしびれる」、「急に手の力が抜けてものを落としてしまう」、「めまいでまっすぐに歩けない」、「ろれつが回らない」、「人の話をよく理解できない」、「文字が思うように書けない」、「一時的に物が見えにくくなる」などは、脳梗塞の前兆でおこることがあります。 動脈硬化により脳に血栓ができ、脳の血管が詰まったもの 心臓など脳以外の部位でできた"血栓"が流れてきて、脳の血管を詰まらせたもの
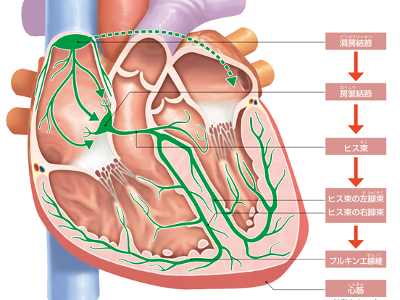
拍動のメカニズム
心臓は、心筋が規則的に収縮と弛緩を繰り返すことによって、一定のリズムで拍動を続けています。 心臓が休むことも大きく乱れることもなく、規則正しく拍動を続けていられるのは、"刺激伝導系"というメカニズムのおかげです。 刺激伝導系の発端は、心臓の運動の司令塔である"洞房結節(右心房の上端にある)"から「動け」という電気刺激の信号が発せられることです。 その信号は右心房の壁を通り、右心室との境界周辺にある房室結節に伝わります。さらに、そこからヒス束→プルキンエ線維(拍動の刺激を伝達する最終部分)に伝わり、最終的に信号に反応した心筋が収縮して拍動が生じます。 この電気信号は、房室結節でとてもゆっくりと伝えられるため、心房と心室では収縮に時間差ができます。 この時間差があることで、心房が収縮し、血液を心室に充満させ、次いで心室が収縮して血液を排出するという流れがスムーズに行われるのです。 血液の循環にあたって、避けなければならないのが血液の逆流です。そこで、血液が一方向だけに流れるように働いているのが、心臓内にある4つの弁です。右心房と右心室の間にある「三尖弁」、左心房と左心室の間にある「僧帽弁」、そして肺動脈への出口にある「肺動脈弁」、大動脈への出口にある「大動脈弁」がそれです。 心臓が静脈から血液を取り込むときには三尖弁と僧帽弁が開き、肺動脈弁と大動脈弁が閉じます。逆に、血液を送り出すときは三尖弁と僧帽弁が閉じ、肺動脈弁と大動脈弁が開くというように、交互に開閉を繰り返して血液の逆流を防いでいます。 安静時と運動時では、心拍数や心拍出量を調節する必要があります。 調節機能としては、心筋が引き伸ばされる力に比例して、心筋細胞自体が収縮力を増すこと。また、自律神経(交感神経、副交感神経)から発せられるシグナルによって、心筋がその時々に必要な心拍をおこし、血液を全身に送り出すことなどがあげられます。 からだの各部位に必要なだけの血液を送る調節は、安静時では毎分の心拍数が70回、心拍出量は5.5L程度ですが、激しい運動を行った直後には、毎分の心拍数は200回以上、血液の拍出量は25Lにも達します。
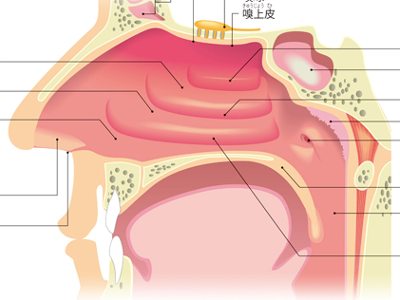
“鼻”の2つのはたらき
鼻は、外側から見える「外鼻」と、孔の中の「鼻腔」とに大きく分けられます。 外鼻の中心を鼻背、目尻の間を鼻根、下方の先端を鼻尖、孔の周りを鼻翼といいます。鼻背の上3分の1ぐらいは骨で硬くなっていますが、それより下は軟骨でできています。 鼻孔から鼻腔に入った空気は、鼻道という空気の通り道を通ります。鼻道は、空気と一緒に吸い込まれた"ほこり"などが気管に入らないように鼻毛や粘膜に覆われており、これらのフィルター効果によって、ほこりを絡め取っています。 鼻腔は、鼻中隔によって左右に分けられて、さらに鼻甲介という横のひだで上、中、下3つに分かれています。鼻から吸い込んだ空気は鼻道・咽頭を通り、気管、肺へと進み、肺から出された空気は再び鼻道から体外へ出されます。 また、鼻中隔と鼻甲介は、毛細血管が通る粘膜に覆われています。鼻腔内では、毛細血管の熱を鼻孔から入った空気に伝えて温め、粘膜上皮から分泌される水分で空気に適度な湿気を与えています。このため、鼻道を通過した空気は、温度25~37℃、湿度35~80%の状態に調整されます。 上鼻道内の天井部の粘膜には、「嗅上皮」という切手1枚程度のスペースがあり、においを感知する嗅細胞が200万個も存在します。ここで"においの元"を感知します。 においの元は、空気とともに鼻から入ってくる化学物質です。 鼻腔内の粘液で融解された化学物質は、嗅上皮にある嗅細胞から出る"嗅小毛"という線毛にとらえられ、においの電気信号となります。 においの信号が、嗅球に伝達され、知覚します。さらに、大脳がこの信号を処理すると、においの識別が行われます。 鼻づまりなどをおこし、口で呼吸をしているときには、においがわからなくなります。これは、化学物質が嗅上皮に届かないことによって、においの信号が脳に届きにくいことからおこる現象です。
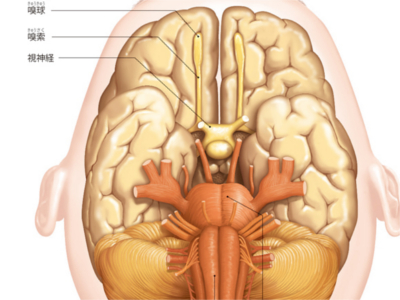
2つに分けられる大脳
大脳は大脳縦裂(縦に走る深い溝)で左右2つに分けられ、右を右脳(右半球)、左を左脳(左半球)といいます。 右脳は、左半身の運動指令と感覚の認知(五感)を担当します。 また、直感的な理解、創造的な発想(絵を描く、音楽を聴くなど)、方向・空間の認識にかかわる機能など、知覚と感性をつかさどり、これらのイメージや感性によって発達する脳といわれます。 左脳は、右半身への運動指令と感覚を担当します。 言語処理(話す、聞く、読む、書くなど)、時間の観念、計算など、思考・論理をつかさどるため、言語脳ともいわれ、対人関係を円滑にする能力がここに備わっています。 言語にかかわっていることからも、日常生活のなかでは左脳が担当する能力を使うことが多くなります。
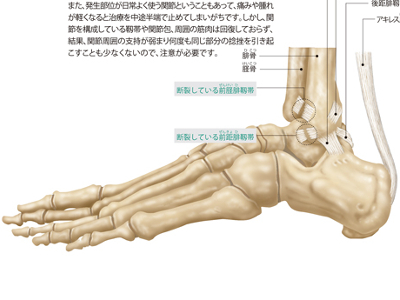
骨・関節の異常(骨粗鬆症/関節リウマチ/脱臼/捻挫)
骨・関節に生じるトラブルの代表は、「骨粗鬆症」と、複数の関節に左右対称の関節炎を引き起こす「関節リウマチ」です。どちらも、中高年に多くみられます。 骨を硬く充実させている骨塩(リン酸カルシウムなど)は加齢とともに減少していきます。その減少が過度に進んで、骨の中身がスカスカになり、骨折しやすくなった状態が骨粗鬆症です。 骨粗鬆症の影響が、早い時期から現れるのが"脊椎骨"です。身長が縮んだり、腰痛がおきたり、背中や腰が曲がるなどの症状が現れ、進行すると、上半身の重みで脊椎に圧迫骨折がおきることもあります。また、つまずくなど、ちょっとしたことで大腿骨や手首、腕の付け根を骨折することもよくあります。 骨粗鬆症は、閉経後の女性に多くみられます。これは女性ホルモンのエストロゲンの分泌が減少し、骨吸収がすすむためです。 今もなお原因解明の途上にある病気ですが、自己免疫による炎症が関与していると考えられています。 関節は関節包という「袋」で覆われています。その内側にある滑膜という部分から関節をスムーズに動かすための関節液が分泌されています。この滑膜に炎症がおこると、滑膜が増殖して軟骨や骨を侵食して破壊してしまい、やがて関節全体が変形して、その機能が障害されていきます。 炎症が進行、悪化すると骨の破壊や関節機能の障害はもとより、心臓、肺、腎臓などの器官への合併症を引き起こすこともあります。 関節組織には骨と骨が向かい合っている面があり、この面の位置関係が外的な力や病的な原因で本来の状態からずれてしまった状態を「脱臼」といいます。 外力により発生する脱臼を「外傷性脱臼」といいます。全身の関節でおこりますが、主に肩鎖(けんさ)関節、肩関節、肘(ちゅう)関節、指関節など上肢の関節に多くみられます。 病的な原因の脱臼は、化膿性関節炎などが原因で関節内に膿がたまってしまい、関節包が過度に伸張した状態になったり、慢性関節リウマチで靱帯や関節包がゆるんでしまうとおこります。 また、一度脱臼をおこした関節は、支える組織の修復が不十分な場合、軽微な外力で脱臼を繰り返してしまうことがあります。これを「反復性脱臼」といいます。 脱臼の症状は、弾発性固定(関節が動かない)、関節部の変形や疼痛、腫脹(しゅちょう)を伴います。発生頻度は青・壮年に高く、小児や高齢者では比較的低くなっています。小児や高齢者の骨は青・壮年に比べて硬度が低く、外力が働いた場合に脱臼ではなく骨折をおこすためと考えられています。 捻挫は、関節が可動域を超える運動をしいられて、一時的に偏位する(一方に偏る)ことによっておこります。 骨と骨をつないでいる関節は、衝撃が集まりやすく障害を受けやすい部位です。具体的には、関節を包む関節包や、関節を補強する靱帯が損傷します。 関節は動かせる範囲が決まっており、継続して力のかかる動きには弱いため、運動時に限らず日常生活でも捻挫はよく引き起こされます。"むち打ち症""突き指"などは日常生活でおこる捻挫の代表例です。 捻挫をおこすと、患部に熱感や腫脹、痛みなどを伴う炎症が発症します。損傷が重度のケースでは、骨折や靱帯断裂があり、これらは放置すると、運動障害や関節の軸変形になる可能性があるので、自己判断に頼らずに初期の診断をしっかりと行う必要があります。 また、発生部位が日常よく使う関節ということもあって、痛みや腫れが軽くなると治療を中途半端で止めてしまいがちです。しかし、関節を構成している靱帯や関節包、周囲の筋肉は回復しておらず、結果、関節周囲の支持が弱まり何度も同じ部分の捻挫を引き起こすことも少なくないので、注意が必要です。

目・耳の検査の目的
視力・眼底・眼圧の検査は、目の異常や病気を調べるための検査です。 聴力検査は、耳の聞こえを調べる検査です。主に耳の病気や聞こえの機能の不調などを早期に発見するために行われますが、外耳から脳までのトラブルをチェックできます。 視力検査の基準値は、左右ともに0.7以上です。0.6以下になると、矯正が必要になります。 眼底検査は、0~4までの5段階で程度を分類しています。基準値は0です。 眼圧検査の基準値は、10~21mmHgです。高い眼圧が続くときは、早期に治療をしないと失明するおそれがあります。 聴力検査は、1000Hz・30dB、4000Hz・40dBの音の両方が聴取可能であれば、正常とされます。 眼に入った光は、角膜で大きく屈折し、水晶体で屈折を調節されてから、網膜で像を結びます。この時、屈折率が正常であれば、網膜でぴったりと像を結び、ピントが合うのですが、屈折率が弱過ぎたり、強過ぎたりすると、ピントが合いません。これを屈折異常といい、近視や乱視、遠視などが疑われます。 眼底検査の異常には、緑内障や白内障、網膜剥離、加齢黄斑変性症、糖尿病性網膜症など眼の病気のほか、高血圧や動脈硬化、糖尿病、膠原病、感染症、血液疾患、脳腫瘍、くも膜下出血、硬膜下出血などもかかわっています。 眼圧検査が基準値を超える場合は、高眼圧症や緑内障が疑われます。
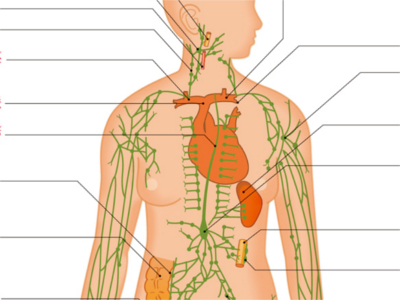
リンパ系の構造とはたらき
からだのなかには、リンパ管という細い管のネットワークが張り巡らされています。 リンパ管は、全身に網の目のように広がっている細いリンパ管(毛細リンパ管)が、合流しながら太くなっていきます。 右側上半身のリンパ管は、合流を繰り返しながら、右リンパ本幹(右胸管)へ、それ以外は左リンパ胸管(胸管)につながります。最終的には右リンパ本幹は内頸静脈へ、左リンパ胸管は鎖骨下静脈へと合流し、血液に戻ります。 毛細リンパ管の壁は内被細胞でできていて、随所に細胞の間が開いている所があり、その隙間からリンパ球を含む組織液がしみ出てリンパ液となります。リンパ管を通って静脈に戻るリンパ液は、心臓から動脈を通り、毛細血管から再びしみ出してリンパ管に入り、循環します。 リンパ管の合流地点の要所には、リンパ節(リンパ腺)と呼ばれる豆状にふくらんだ器官があります。1~20mmという大きさで、数は全身に約800個。首、わき、ひじ、ひざ、足の付け根となる鼠径部など、四肢や頭と体幹をつなぐ関節部に集中しています。 リンパ節は、ケガなどをして細菌などが体内に入った場合、それらをせき止める場所です。細菌が血液に混入するのを防ぐため、傷を負った部位から近いリンパ節で細菌を捕え、その場にとどめます。 そのため、傷口とは別に"リンパ節が腫れる"などの炎症をおこしますが、リンパ節より先に細菌を通さない"関所"の役割を担っているのです。 リンパ液の成分は、血漿とほぼ同じです。しかし、たんぱく質量は少なく、白血球の一部であるリンパ球が含まれています。 リンパ球には、ヘルパーT細胞、キラーT細胞、B細胞、ナチュラルキラー細胞など複数の種類があります。これらは、侵入してきた病原体を攻撃するというはたらきは同じですが、複数の菌に対処できるように、それぞれ攻撃相手となる外敵を違えています。 また、B細胞やT細胞、マクロファージ、樹状細胞などの免疫細胞は、胸腺、脾臓、リンパ節、パイエル板、扁桃、虫垂、赤色骨髄といった付随的なリンパ組織を足場に使って、からだを循環しています。