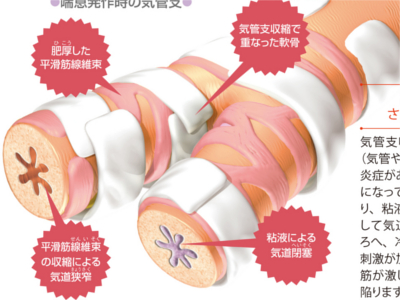
呼吸器の病気の仕組み(喘息/気管支炎/肺炎/肺気腫/肺がん)
気管支には平滑筋という筋肉が張り巡らされ、肺のすみずみにわたる空気の流れを調節しています。気管支の平滑筋が激しく収縮したり、粘液の分泌が高まるなどして気管支が狭くなると空気がスムーズに流れなくなり、呼吸困難をきたします。このような事態を招く代表的な病気が「気管支喘息」や「急性気管支炎」です。また、「肺炎」や「肺気腫」など、肺胞に異常がある場合も、スムーズな呼吸ができなくなります。 気管支喘息の患者さんの気道(気管や気管支)には、慢性の炎症があり、気道の粘膜が過敏になっています。また、むくんだり、粘液の分泌が増加するなどして気道が狭くなっているところへ、冷気やたばこの煙などの刺激が加わると、気管支の平滑筋が激しく収縮し、呼吸困難に陥ります。 気管支の内面を覆う粘膜には、線毛の生えた粘膜上皮細胞がきれいに並んでいます。粘液の分泌も活発ではなく、血管にもうっ血は生じていません。 ウイルスや細菌に感染して急性の炎症がおきると、気管支の粘膜にむくみが生じ、粘液の分泌も増加します。さらに進行すると粘膜上皮細胞がはがれ落ちて血管のうっ血が生じ、膿のような粘液が出てきます。 肺がんは、肺や気管支などにできる悪性の腫瘍です。肺がんは「小細胞」がんと「非小細胞がん」とに大別され、さらに非小細胞がんは"腺がん""扁平上皮がん""大細胞がん"に分けられます。 いずれも、肺や気管支などの正常な細胞が、がん細胞化して増殖・進行していきます。また、肺には無数の毛細血管が走っているため、肺にできたがんが血液にのって全身に運ばれ、他臓器に転移しやすいのが特徴です。発がんの主な原因は、喫煙、大気汚染、アスベストなどが考えられています。 肺がんのなかで、日本人にもっとも多いのが腺がんです。腺がんは肺の末梢部に発生するがんの一つで、とくに肺を包んでいる膜である胸膜に近い場所に発症しやすいのが特徴です。 また、がんに侵された肺胞はつぶれていきますが、その際につぶれた部分を覆っている胸膜が引っ張られます。そのため、腺がんに侵された肺の組織を肉眼で見てみると、胸膜が引きつれているように見えます。たばこの成分や粉塵がたまって肺胞に沈着した炭粉もがんの病巣中心部に集まっています。 腺がんの次に多い肺がんが扁平上皮がんです。扁平上皮がんは肺門部にある太い気管支に発症することが多いがんです。 肺がんのなかでは比較的症状が早くから現れるのが特徴で、がんが比較的小さなうちから血痰や咳などが現れます。進行や転移もほかの肺がんと比べて遅いといわれています。また、発症には喫煙が大きな要因となっています。 大細胞がんも腺がんと同じ肺の末梢部に多く発症します。肺がん全体の5%にすぎないがんですが、進行・転移のスピードは小細胞がんの次に速く、早期発見が予後を左右します。 扁平上皮がんと同じに肺門部に多くできるのが小細胞がんです。小細胞がんの特徴は肺がんのなかでも非常に増殖のスピードが速く、ほかの部位に転移もしやすいことです。発見段階ではすでに進行していることが多く、手術のみで治癒することが難しく、抗がん剤などの化学療法がメインの治療となります。 長年の多量喫煙や大気汚染などがきっかけで肺胞の壁が破壊されて大きな穴(気腔の拡大)が多発し、肺の弾力性が弱まっていきます。 肺は気道を通じて直接外界に接しているため、病原菌や塵芥など、さまざまな有害物質に侵されやすくなっています。こうした因子により生じる肺の炎症が肺炎です。 気管支肺炎は、空気の通りが悪い末梢の気管支の炎症として始まり、まわりの肺胞へ広がっていきます。肺気腫では呼吸細気管支や肺胞、肺胞のうなど「肺実質」と呼ばれる組織が破壊されます。
心臓検査の目的
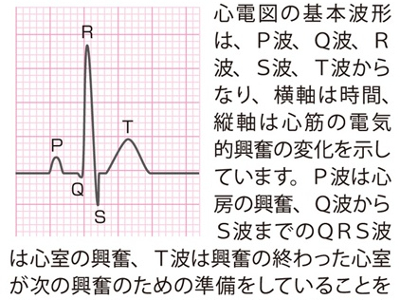
心電図とは、心臓の機能や心臓病の有無を調べる検査です。心筋が収縮する際の電気的な興奮をからだの表面に貼り付けた電極でとらえ、時間的な変化を波形として記録します。 心臓は、洞結節という部分が発する電気信号の刺激によって、心筋が収縮と拡張を繰り返しています。電流の伝わり方や心臓そのものに異常があると、心電図の波形に異常が現れます。 「正常」の場合の心電図では、一連の波形が規則正しく連続して現れますが、波形が乱れたり、波がとんだり、波の間隔が不規則になるときは「異常あり」とされます。ただし、心電図の異常だけでは、心臓病を診断することはできず、さらにくわしい検査が必要になります。 心電図の異常の要因には、不整脈など心臓のリズムの異常、狭心症や心筋梗塞、心筋症、心肥大、心膜炎、心臓弁膜症、心房中隔欠損症などが考えられます。 不整脈には洞性徐脈や洞性頻脈、脚ブロック、期外収縮、心房細動、房室ブロックなどさまざまな種類がありますが、不整脈のすべてが危険なわけではありません、くわしい検査を受けた上で「治療の必要なし」とされた場合は、必要以上に不安がらないことです。 不整脈が発見された場合は、さらにくわしい検査をして、危険な不整脈なのか、そうではない不整脈なのかを見極めることが大切です。
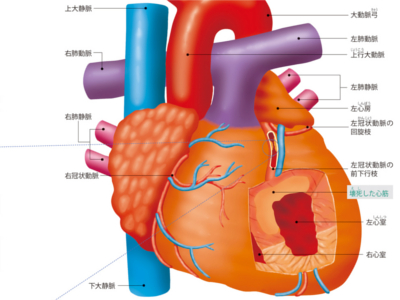
心臓の病気の仕組み(心筋梗塞/虚血性心疾患/狭心症)
ある日突然、「このまま死んでしまうのではないか?!」と思うほどの胸痛発作におそわれる……。そんな激しい胸痛が30分以上続き、時に致命的となる疾病が「心筋梗塞」です。日本人の死因、第2位を占める心臓病。その多くが「心筋梗塞」に代表される「虚血性心疾患」なのです。 虚血性心疾患は、心筋(心臓の筋肉)に血液を供給する冠動脈が詰まったり、狭くなることによって、心筋が虚血状態(血液不足)に陥おちいったときにおこります。心筋への血流が一時的に悪くなり、胸の痛みを生じる状態を「狭心症」といいます。狭心症に伴う胸痛(狭心症発作)は数十秒~数分間で治まります。 一方、心筋梗塞は、血栓などによって冠動脈が閉塞し、そこから先への血流が完全に途絶えたときにおこります。激しい胸痛とともに、血液の供給を断たれた心筋の細胞は次々に酸素欠乏、栄養不足に陥り、壊死してしまいます。狭心症、つまり、一時的な虚血ならば、心筋が壊死することはありません。しかし、虚血状態が長く続く心筋梗塞の場合は、心筋の一部が死んでしまいます。治療が遅れると、命を落とすことにもなりかねないのです。 「動脈硬化」 心筋を虚血状態に至らしめるのは、"冠動脈の狭窄(きょうさく)"です。冠動脈が狭くなったり、ふさがってしまう原因には2つあり、1つは「動脈硬化」です。 動脈硬化とは、文字どおり「動脈が硬くなる」ことです。血管は年齢とともに老化し、血管の内壁は滑らかさを失っていきます。ザラザラした内壁にはコレステロールなどが付着しやすくなり、厚く硬くなります。これが、動脈硬化の状態です。 硬くなった動脈はしなやかさを失うため、血液をうまく送り出せず、心臓に負担をかけます。また、動脈の内壁に入り込んだコレステロールは、ドロドロした粥腫(じゅくしゅ)(プラークまたはアテロームともいう)を形成し、この粥腫が動脈の内腔をいっそう狭くし、心筋への血流を悪くします。さらに、粥腫が破裂して血栓(血のかたまり)が形成され、動脈を詰まらせたりするのです。 「冠攣縮(かんれんしゅく)」 冠動脈の狭窄を招くもう1つの原因――冠攣縮とは、冠動脈が一時的に痙攣して細くなることをいいます。冠攣縮によって、心筋への血流が不足するものを「冠攣縮性狭心症」といい、このタイプの狭心症は、欧米人より日本人に多くみられます。血管壁の異常や、自律神経系の異常が関係しておこるのではないかといわれています。 冠攣縮性狭心症の発作は運動時におこることもありますが、夜間から早朝にかけての安静時や飲酒時、喫煙時におこることが多いのが特徴です。また、冠攣縮性狭心症が長時間持続すると、心筋梗塞につながることもあります。
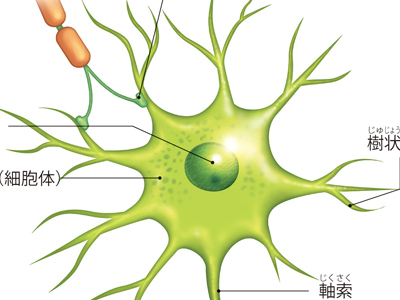
情報伝達のかなめ―神経細胞
体内の情報伝達を行う神経は、特殊な細胞の集まりによって組織されています。 この細胞はニューロン(神経細胞)と呼ばれ、核のある"神経細胞体"、神経細胞体からのびた"神経突起"で構成されます。 神経突起には、軸索(長いもの)と、樹状突起(短いもの)があり、軸索は細胞膜がキャッチした興奮(電気信号)を長い突起部にそって、先端方向へ伝えます。 一方、短いほうの樹状突起は、木の枝のように複数張り巡らされています。その先端部が他の神経細胞軸索や感覚器と接触し、接触した神経細胞から信号を受け取っています。この接触部は"シナプス"と呼ばれます。 大脳にあるニューロンは、約140億個と推定されています。無数のニューロンはシナプスを介してつながっているのです。 軸索の多くは、伝導速度を上げるために、随鞘で断続的に絶縁されています。 情報の伝達は神経細胞内では、電気信号として伝えられます。 細胞は細胞膜に覆われ、内側の液はカリウムイオンを多く含み、マイナスに荷電しています。細胞膜外側の液はナトリウムイオンを多く含み、プラスに荷電しています。 興奮が膜に伝わると、細胞内のナトリウムを通す部位が一瞬開かれます。プラス電流をもつナトリウムが細胞内に入ることにより電位変化をおこし、隣の膜に興奮を伝えます。 興奮が電気信号として軸索の先端のシナプスまで伝わるとシナプスの結合部のふくらみ(シナプス小頭)のなかにあるシナプス小胞が細胞膜に結合し中身の神経化学伝達物質をシナプス間隙に放出します。 化学伝達物質が次の細胞の樹状突起にある受容体へ結合することで新たにナトリウムチャンネルが開き、電気的な興奮が引き起こされ、さらに軸索先端へ伝達されていきます。
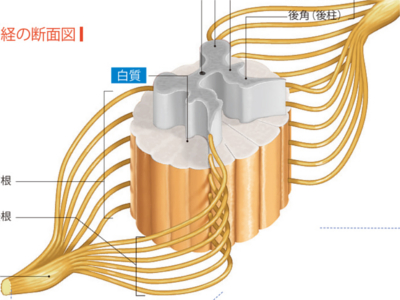
脊髄と脊髄神経のしくみ
脊髄の太さはほぼ小指大。長さ40~50cmの白くて細長い円柱状の器官です。 頭蓋骨に囲まれている脳と、背骨の脊柱管のなかに納まる脊髄は、神経管という1本の管を原型に進化したものです。神経管の前端がふくらんで脳となり、脊髄はその原型を残しています。 脊髄の断面では、中央に神経管の孔にあたる"中心管"という小さな孔があります。 中心管のまわりは神経細胞が集まり、灰白質になっており、灰白質はHの形をしています。その腹側のでっぱりに前角といい、筋を動かす神経細胞体が集まっています。 灰白質の周囲は白質になっていて、ここには脳の各部と脊髄を結ぶ神経線維が集まっています。 脊髄を保護するしくみは2重構造になっています。外層に位置する脊椎骨組織の内側には、脊髄を包む内層があり、硬膜、くも膜、軟膜の3層からなっています。 脊髄神経は、脊髄から31対出ている神経です。 脊椎の部位にあわせ、頸神経(8対)、胸神経(12対)、腰神経(5対)、仙骨神経(5対)、尾骨神経(1対)に区分されています。1対ずつ前面から出る"前根(運動神経)"と、後面から出る"後根(知覚神経)"があります。 脊髄の長さは脊柱管よりも短く、腰椎の1番程度までであり、その先は脊髄神経のみからなっています。 脊髄には、脳への信号、脳からの信号を伝える神経線維が通っているため、脊髄の一部が損傷すると、それより下の部位は脳と連絡できず、運動麻痺と知覚麻痺をおこします。
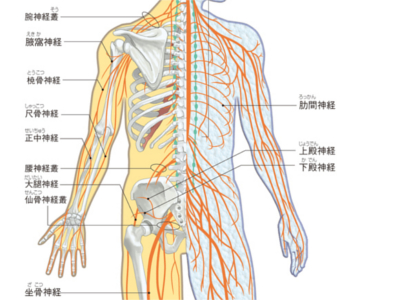
全身の神経網
判断や思考などの知的な活動や、呼吸など体内で営まれる生命活動、あるいは歩く、走るといった運動は、人体の情報処理システム「神経系」によってコントロールされています。 この情報処理システムは、脳・脊髄からなる中枢神経と、中枢神経とからだの各部を結ぶ情報連絡路である末梢神経によって支えられています。 末梢神経が集めた情報は、すべて電気信号化されて神経細胞間で伝達されます。そして、最終的に中枢神経に届けられると、その信号を中枢神経が処理し、脳からの伝達信号にして末梢神経に送るシステムになっています。 末梢神経には、脳からでている脳神経、脊髄からでている脊髄神経があります。また、伝達する情報の種類により、体性神経と自律神経の2種類に分類されます。 体性神経には、感覚神経、運動神経の2種類があります。感覚神経は、視覚、聴覚、触覚、味覚などの情報を信号にして中枢神経(脳)に伝達し、運動神経は、脳から出る指令(運動命令)を、運動をする部位の筋に伝達します。 自律神経には、交感神経、副交感神経の2種類の神経があります。からだや環境の状況に応じて、脳からの調整を受けながら呼吸、心拍、体温、血圧、発汗、消化吸収、尿の生成など生命を維持するための機能をコントロールしています。
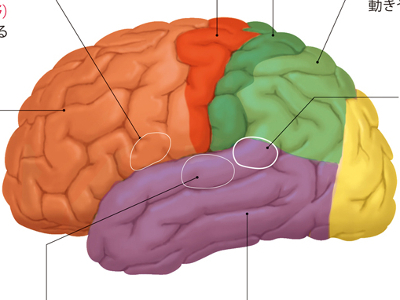
大脳皮質の構造と活動
大脳は、前頭葉、頭頂葉、後頭葉、側頭葉という4つの部位に分けられます。それぞれの表面は、大脳皮質という神経細胞の薄い層に覆われています。 大脳皮質には、「領野」と呼ばれる専門的な機能をもつ領域があります。 領野では、からだの各部位から送られてきた情報を判断し、情報に対応するからだの各部位に動作などの指令を送ります。
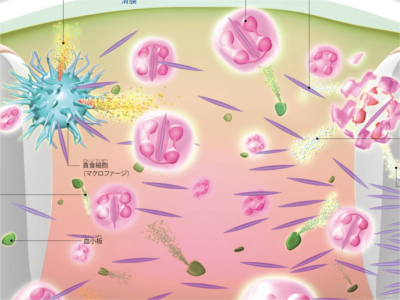
通風のメカニズム
ある日突然、足の親指の付け根の関節が赤く腫れ、激烈な痛みに襲われる―。痛風発作がおこる背景には、血液中に過剰にあふれ出した尿酸があります。症状は1週間から10日ほどでおさまりますが、油断すると再び同じような発作を繰り返すようになり、やがて腎臓などの内臓も障害されていきます。 血液中の尿酸値が高くなると、余分な尿酸がナトリウム結合して「尿酸塩結晶」がつくられ、関節軟骨やその周辺に沈着します。尿酸塩結晶が関節液中にはがれおちると、体の防御機能を担う白血球の一つである「好中球」を中心とした血液細胞は、結晶を排除しようとして、炎症反応がおこります。これが、激痛や腫れといった痛風発作の原因です。 尿酸塩結晶に攻撃を仕掛けた好中球は、たんぱく分解酵素を含むファゴリソソーム内に尿酸塩結晶を取り込むものの、分解できずこわれてしまいます。このときに関節液中に放出されるリソソーム内の酵素が炎症をおこすもっとも重要な因子です。他にも、血小板からセロトニン、マクロファージからインターロイキン、好中球から活性酸素などさまざまな物質の放出が炎症に関係しています。
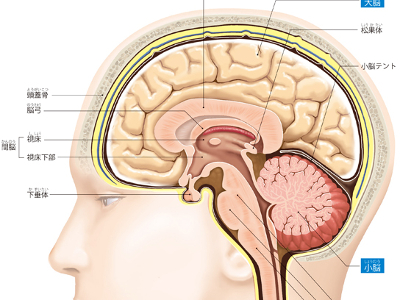
脳のしくみとはたらき
脳の重さは体重の約2%。成人で1200~1600gにもなります。全身からのあらゆる情報を受け、心身をコントロールするのが脳の役目です。 脳は、大脳、小脳、脳幹という3つの部位から成り立っています。そのなかでもっとも大きいのは、名前のとおり大脳で、脳全体の約8割を占めています。 大脳の表面は大脳皮質、内部は脳髄質という構造になっています。大脳には、ニューロンと呼ばれる多くの神経細胞があり、ここに全身からさまざまな情報が送られてきます。 大脳の下部、後頭部にある楕円形をした器官が小脳、大脳と小脳を除いた部分が脳幹です。 脳幹には「運動神経」「感覚神経」の神経線維が通り、中脳、橋、延髄の3つの器官で構成されています。 生命維持の中枢器官として全身のあらゆる情報をコントロールする脳は、硬い頭蓋骨とその内側にある3層の膜(髄膜)により、外部などからの刺激で損傷を受けないよう、しっかりと守られています。 髄膜の層は、外側(頭蓋骨の内側)の「硬膜」、中層にある「くも膜」、脳を覆う軟らかい膜「軟膜」で形成されています。さらに、くも膜と軟膜の間には"くも膜下腔"と呼ばれる部位があり、外部衝撃を吸収したり、脳への栄養を補給したりする"髄液"で満たされています。 大脳には、2つの異なったはたらきをする部位-新皮質と旧・古皮質があります。これらは、胎児から成人になるまで、旧皮質→古皮質→新皮質の順に成長していきます。 新皮質は、運動や感覚機能のほか、知的活動(理論的思考、判断力、言語能力)と複雑な感情(喜び、悲しみ)を営む部位で、霊長類ではよく発達しています。 旧・古皮質は、海馬、帯状回廊などが大脳辺縁系を構成し、本能的な欲求(食欲、性欲)、原始的感情(恐怖、怒り)、記憶の形成を営みます。
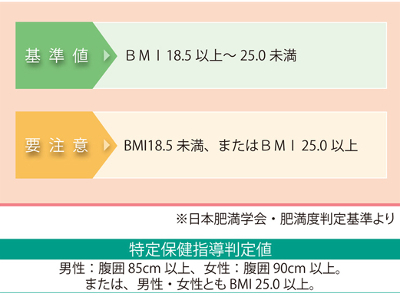
肥満度検査の目的
内臓脂肪蓄積・肥満の有無をチェック むかしは、体重測定だけで肥満の有無を判定していましたが、肥満と肥満がもたらす病気の関係が明らかになるにつれ、検査方法も変化してきました。 現在、肥満の判定に用いられているのは、「BMI」と「腹囲」です。BMIと腹囲を総合して、健康上問題となる肥満を判定します。 BMI(BodyMassIndex=ボディ・マス・インデックス)とは、国際的にも広く用いられている体格指数で、体重と身長からBMI値を割り出します。 肥満の定義上、本来は体脂肪量から判定すべきなのですが、BMIは体脂肪を反映することから、肥満を判定する一つの目安として用いられています。 腹囲は、とくに内臓脂肪の蓄積を知るのに有意な検査で、メタボリックシンドロームの診断基準項目の一つにもなっています。 正確には、腹部CT検査などで、内臓脂肪面積が100c㎡以上ある場合に、内臓脂肪型肥満と診断されるのですが、腹囲は内臓脂肪の蓄積(内臓脂肪面積)を反映することから、こちらも肥満判定に用いられています。 BMIや腹囲が基準値を外れる要因、つまりは肥満の要因には、遺伝的素因や性差も関与していますが、何よりも大きいのは生活習慣です。 食べ過ぎによる摂取エネルギーの過剰、運動不足による消費エネルギーの不足が、エネルギー収支のバランスを崩し、体脂肪や体重の増加をまねきます。 また、肥満をまねく生活習慣の下地にはストレス、睡眠不足、自律神経やホルモンバランスの乱れなども関係しています。これらが過食を招いたり、太りやすい体質をつくる場合も少なくありません。 中年以降に太りやすくなる原因としては、基礎代謝の低下があげられます。 基礎代謝とは、呼吸や睡眠、消化など、生命を維持するための活動に必要な最低限のエネルギーのことです。 年をとると活動量が減り、筋肉が落ち、また若い頃のように成長に必要なエネルギーもいらなくなります。 こうして基礎代謝は老化に伴い低下していくのですが、さらに運動不足などが加わると、基礎代謝の低下にも拍車がかかります。 基礎代謝は成人で平均1200kcalとされており、これより低下すればするほど、エネルギー収支のバランスが崩れて太りやすくなります。 肥満、とくに内臓脂肪の蓄積は、さまざまな生活習慣病を合併することで知られています。具体的には脂質異常症をはじめ、糖尿病、高血圧、高尿酸血症、脂肪肝、動脈硬化など。さらには脳卒中や心筋梗塞などの引き金となるといわれています。 また、近年はメタボリックシンドロームの概念からも、内臓脂肪型肥満が問題視されています。 脂肪細胞からは、アディポサイトカインと呼ばれる生理活性物質が分泌されています。 アディポサイトカインには、血糖値の上昇、脂質異常の促進、血圧の上昇にかかわる悪玉アディポサイトカインと、動脈硬化の抑制や糖代謝の改善に働く善玉アディポサイトカイン(アディポネクチンという)があり、健康な体内では善玉と悪玉のバランスが保たれています。 しかし、内臓脂肪が蓄積した状態では、善玉であるアディポネクチンの分泌が低下し、悪玉アディポサイトカインの分泌が過剰になるのです。 このアンバランスが生活習慣病の連鎖を引き起こし、動脈硬化を促進させると考えられています。 そのほかにも、内臓脂肪、皮下脂肪にかかわらず、肥満を放置していると、ひざや腰などに過剰な負荷がかかり続けるため、膝関節症などの運動器疾患をもたらします。 また、睡眠時無呼吸症候群や、女性では月経異常など婦人科系疾患との関連も指摘されています。