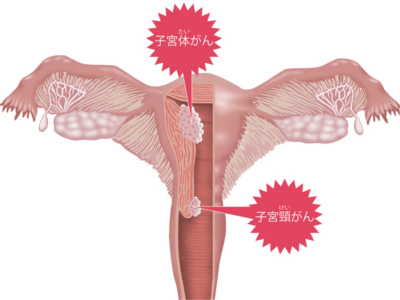
女性生殖器の病気の仕組み(子宮内膜症/子宮筋腫/子宮がん)
子宮は全長約7㎝、最大幅約4㎝、西洋なしを逆さにしたような臓器です。上3分の2を「子宮体部」といい、下3分の1を「子宮頸部」といいます。 子宮がんは、女性生殖器では、もっとも多くみられるがんです。子宮体部のがんである「子宮体がん」と子宮頸部の「子宮頸がん」の2種類があります。 また、子宮の壁は、内面を覆う「子宮内膜」とその下の「筋肉の層(筋層)」、さらに子宮の外側を覆う「漿膜(しょうまく)」からなります。「子宮筋腫」や「子宮内膜症」は、30歳代前後の女性によくみられる病気です。 本来、子宮の内面を覆っている子宮内膜が、ほかの場所で発生・増殖する病気を「子宮内膜症」といいます。異常な内膜は、子宮の筋層に発生する場合と子宮の外に発生する場合があります。前者は「子宮腺筋症」と呼ばれます。後者のタイプでは、卵巣、卵管、ダグラス窩(子宮と直腸の間のくぼみ)など子宮に近い部位で発生することが多いのですが、まれに肺やへそなど遠い場所に発生することもあります。 子宮の筋層から発生する良性の腫瘍が「子宮筋腫」です。子宮筋腫は筋腫の発育方向によって①「粘膜下筋腫」(子宮内膜に向かってできる)、②「漿膜(しょうまく)下筋腫」(漿膜に向かってできる)、③「壁内筋腫」(子宮筋層内にとどまる)に分類されます。また、①と②では、きのこのように茎をもった「有茎(ゆうけい)筋腫」というタイプもあります。さらに、「有茎粘膜下筋腫」(①でかつ有茎筋腫)が膣内に脱出したものは、「筋腫分娩」といいます。 子宮体部の内面を覆う子宮内膜から発生する悪性腫瘍です。女性ホルモン(エストロゲン)が、細胞のがん化に関与している種類と、関与していない種類があると考えられています。 子宮頸部に発生する悪性腫瘍で、とくに外子宮口付近に発生することが多いとされています。ヒトパピローマウイルス感染の関与が指摘されています。
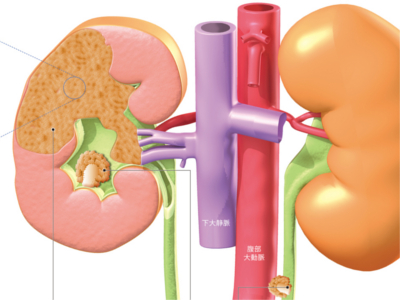
腎臓・泌尿器の病気の仕組み(腎がん・急性腎炎・尿路結石など)
腎臓は尿をつくるだけでなく、体液に含まれるナトリウムやカリウムなどの成分を調節したり、赤血球の産生を促すホルモンや血圧を調節するホルモンをつくるなど、多様なはたらきを担っています。そんな腎臓にダメージを与えるのが「腎炎(糸球体腎炎)」や腎臓のがんです。 また、「尿路結石」や「腎不全」、「前立腺肥大」がおこると、尿が出にくくなったり、出なくなったり、逆に頻尿になったりと、排尿に異変が生じます。 腎臓の中心部にある腎盂は尿を尿管へ送る通路です。この腎盂で発生するのが腎盂がんです。腎盂は移行上皮と呼ばれる粘膜で構成されており、がんはここで発生します。尿管も移行上皮で構成されているため、腎盂がんに尿管がんを合併することも少なくありません。 腎臓の尿細管の上皮細胞から発生するがんで、腎臓にできるがんの約9割を占めるといわれています。腎細胞がんは静脈へ侵入して広がる傾向があり、腎静脈から下大動脈へと腫瘍血栓をつくって、心臓の右心房へ達することもあります。 腎炎の一種である急性糸球体腎炎は、腎臓以外のところで感染がおき、その後、感染した病原体に対する免疫反応が糸球体を障害していくというものです。不要なものをこしとる毛細血管の"基底膜"という部分に、感染した病原体とこれに立ち向かう物質が結合した"免疫複合体"が沈着して炎症がおきます。すると、基底膜が分厚くなったり、毛細血管の内皮細胞が壊死するなどの異変が発生します。 急性腎不全は①血圧低下や全身の血流量低下、②重い急性腎炎や尿細管の閉塞など、③尿路以降の病変(腎臓から下の尿路結石など)が原因で数時間から数日の間に腎機能が著しく低下した状態です。1日の尿量が400ml以下になります。 慢性腎不全は糖尿病や慢性糸球体腎炎などの腎臓病が原因で、糸球体の能力が50%以下になった状態です。クレアチニンクリアランスという検査の数値が30~50ml/分になったころから、夜間の多尿などの症状が現れます。 ①ネフロンの壊死が始まり、その機能が中程度に障害された状態 ②ネフロンの壊死が進んだ状態。腎機能はかなり低下する 尿路結石 尿路結石は、尿の通り道である尿路に結石ができる病気の総称。結石がある場所により、 腎杯結石、腎盂結石、尿管結石、膀胱結石、尿道結石に分類されます。 進行過程 第1期 さほど肥大は進んでいないが、膀胱・尿道が刺激されるため下腹部に不快感がある。また、頻尿(とくに夜間の頻尿)がみられたり、排尿してもまだ尿が残っているような感じがする。 第2期 結節性腫瘤が中等度に肥大。尿が出るまでに時間がかかったり、排尿が終わるまでに時間がかかるようになる。残尿感、頻尿も強くなる。また、膀胱に尿が残るようにもなる。 第3期 前立腺全体が肥大すると尿道は閉じてしまう。膀胱の残尿量は300~400mlとなり、膀胱が拡大。残尿量がさらに増えると自分の意思で尿を出すことができず、絶えず尿が少量ずつもれ出る状態になる。
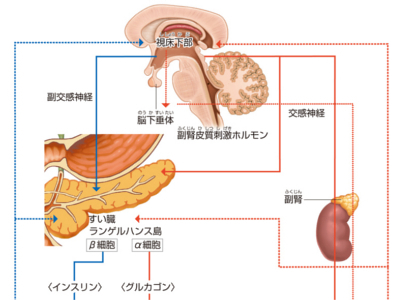
すい臓から分泌されるホルモン
消化・吸収を助けるすい液は、無色透明、無臭、わずかに粘り気をおびた液体で、三大栄養素である糖質、たんぱく質、脂肪を分解する消化酵素が含まれています。 糖質は、消化酵素によって「単糖」に分解・吸収されます。すい液に含まれる糖質分解酵素である、「アミラーゼ」は、でんぷんをまず二糖類(単糖類が2つ結合した物資。麦芽糖、ショ糖、乳糖など)に分解します。 さらに小腸でブドウ糖などの単糖類に分解されて吸収されます。 また小腸ではラクターゼが二糖類の乳糖を、ブドウ糖やガラクトースといった単糖類に分解します。 たんぱく質は、数種類のアミノ酸が数個~数十個つながった「ペプチド」という物質でできています。 すい液にはトリプシン、キモトリプシン、エラスターゼなどのたんぱく質分解酵素が含まれており、それぞれ独自にペプチドを切り離します。 切り離されたペプチドは、小腸でさらに分解されて吸収されます。また、エラスターゼには、線維を分解する作用もあります。 脂肪は、すい液に含まれるリパーゼなどの脂肪分解酵素によって、脂肪酸とグリセリンに分解・吸収されます。 また、すい液には消化酵素以外にも、すい管から分泌されるアルカリ性物質の重炭酸塩が多量に含まれています。これによってすい液は弱アルカリ性となり、強い酸性の胃酸を中和しています。 するホルモンを分泌 すい臓から分泌されるホルモンは、インスリンやグルカゴンなどで、血液中のブドウ糖の濃度(血糖値という)をコントロールするはたらきがあります。 インスリンは、血液中のブドウ糖を筋肉や肝臓のなかに取り込んだり、ブドウ糖からグリコーゲンをつくって肝臓に貯蔵するなどして、血糖値を下げます。 また、インスリンには、脂肪の分解を抑えて体内に蓄積するはたらきもあります。 グルカゴンは、血糖値が著しく低下したときに分泌されます。 肝臓に蓄えられたグリコーゲンからブドウ糖をつくって血液中に送り込んだり、体内のアミノ酸や脂肪から新たにブドウ糖をつくるなどして、血糖値を上昇させます。 また、脂肪細胞を刺激して、中性脂肪の分解を促す作用もあります。 さらにすい臓では、「ソマトスタチン」といって、インスリンやグルカゴンの分泌を抑制するホルモンも分泌されています。
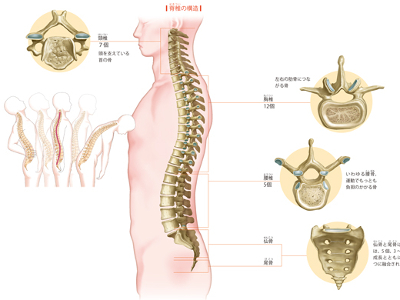
背骨のメカニズム
背骨は、首からお尻にかけて5種類26個の椎骨が縦に並び、これらを軟骨がつなぐ構造になっています。 まず、頸椎は7個の首の骨で、頭を支えています。その下にある胸椎は12個で、左右に12対ある肋骨につながっています。 胸椎の下にある腰椎5個は、上半身を曲げる動作をする際に、もっとも負担がかかる部位です。 その下に続く仙骨、尾骨は、生まれたときにはそれぞれ5個、3~5個の椎骨で形成されていますが、成長とともに骨が融合して、成人ではそれぞれ1個になっています。尾骨は人間の進化により、失われた尻尾の名残ともいわれています。 背骨を横から見ると直線ではなく、アルファベットのS字形にゆるやかなカーブを描いています。 これは、脊椎の"生理的弯曲"といい、基本的に直立生活をする人間が重たい頭を支え、運動などによる外部からの衝撃を和らげるための形状です。カーブを利用して重力を分散させ、筋肉の負担を減らしているのです。 このカーブが崩れたり、側方に弯曲したりしてしまうと、重力の分散がうまくいかず、一部に大きな負荷がかかります。結果、肩こり、腰痛などを引き起こし、全身のバランスが狂い、猫背やお腹が前に出るなど、姿勢も崩れます
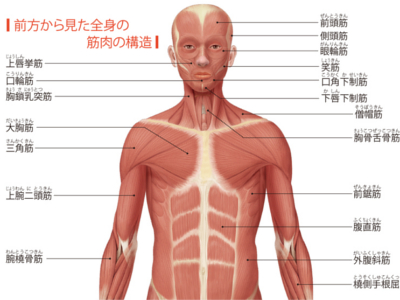
全身の筋肉のしくみ
筋肉は、からだや臓器を動かす原動力となる運動器官です。 筋細胞(筋線維)という収縮性のある細胞の集合体である筋肉は、骨格に付着してからだを動かす骨格筋、血管や内臓の器官を動かす平滑筋、心臓を動かす心筋と大きく3種類に分けられます。 また、骨格筋だけでも600種以上あり、それぞれに名前がつけられています。付着する骨の部位によって大きさや形もさまざまです。
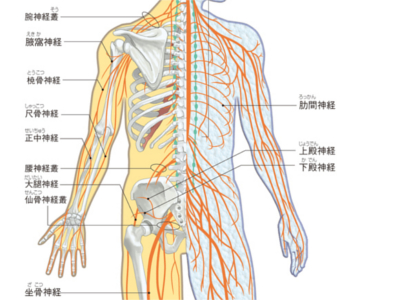
全身の神経網
判断や思考などの知的な活動や、呼吸など体内で営まれる生命活動、あるいは歩く、走るといった運動は、人体の情報処理システム「神経系」によってコントロールされています。 この情報処理システムは、脳・脊髄からなる中枢神経と、中枢神経とからだの各部を結ぶ情報連絡路である末梢神経によって支えられています。 末梢神経が集めた情報は、すべて電気信号化されて神経細胞間で伝達されます。そして、最終的に中枢神経に届けられると、その信号を中枢神経が処理し、脳からの伝達信号にして末梢神経に送るシステムになっています。 末梢神経には、脳からでている脳神経、脊髄からでている脊髄神経があります。また、伝達する情報の種類により、体性神経と自律神経の2種類に分類されます。 体性神経には、感覚神経、運動神経の2種類があります。感覚神経は、視覚、聴覚、触覚、味覚などの情報を信号にして中枢神経(脳)に伝達し、運動神経は、脳から出る指令(運動命令)を、運動をする部位の筋に伝達します。 自律神経には、交感神経、副交感神経の2種類の神経があります。からだや環境の状況に応じて、脳からの調整を受けながら呼吸、心拍、体温、血圧、発汗、消化吸収、尿の生成など生命を維持するための機能をコントロールしています。
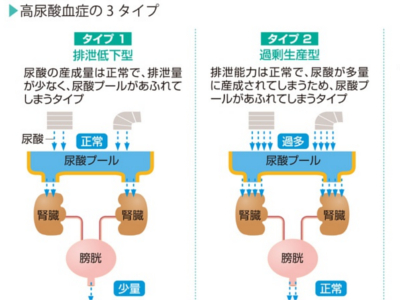
尿酸値検査の目的
高尿酸血症の有無をチェック 採血して、血液中に含まれる尿酸の量(尿酸値)を計ります。通常、尿酸の8割は尿とともに、残り2割は汗や便とともに排泄されるので、生産と排泄のバランスがとれていれば、尿酸値は基準値の範囲内におさまっています。 しかし、何らかの原因で生産と排泄のバランスが崩れると、血液中に尿酸が増え、尿酸値は上昇します。 ただ、尿酸値は食事や飲酒、運動などの影響を受けやすいものです。絶食、脱水、強度の運動、大量の飲食などで尿酸値は上昇するので、検査前は注意が必要です。また、薬の影響で尿酸値が低値になることがあります。 尿酸値の平均は、男性で約5.5mg/mg、女性で約4.5mg/dlです。基準値は2.1~7.0mg/dl以下とされています。尿酸が血液中に溶けることのできる限度は7.0mg/dlなので、7.1mg/dl以上は高尿酸血症となります。 尿酸値は、尿酸プールから尿酸があふれ出したときに高くなります。そして、尿酸プールがあふれる原因には、以下の3つのタイプがあります。 ①尿酸の排泄量が少な過ぎる (排泄低下型) ②尿酸が多くつくられ過ぎている (過剰生産型) ③過剰生産型と排泄低下型が混合している(混合型) 過剰生産型の原因としては、プリン体代謝の障害や、プリン体を多く含む食品のとり過ぎなどが考えられます。 一方、排泄低下型の原因としては、尿酸をろ過する腎臓の機能低下が考えられます。 両者のおおもとの原因ははっきり解明されていませんが、高尿酸血症は男性に圧倒的に多く、そのほかには遺伝的な体質や生活習慣、肥満や糖尿病が深くかかわっていることがわかっています。また、降圧薬の一種など薬の影響で尿酸値が高くなることもあります。 尿酸値が高いだけでは、これといった自覚症状はありません。しかし、高尿酸血症を放置していると、ある日突然、足の親指の激痛におそわれることがあります。「痛風」の発作です。高尿酸値の第一の問題点は、この痛風発作です。 7.0mg/dl以上の高尿酸値が長年にわたって持続していると、血液中に溶け切らなかった尿酸が、足の親指などの関節のなかで尿酸ナトリウムという結晶(尿酸結晶)をつくります。 尿酸結晶は体内で異物と認識され、白血球がこれを排除するため集まってきて、炎症をおこします。痛風発作とは、尿酸結晶を排除するためにおこった炎症なのです。 また、高尿酸血症は、全身にさまざまな合併症をもたらします。 まず、体内の尿酸が増えると、尿酸を排泄する腎臓や尿路に結晶がたまり、腎不全や腎結石、尿路結石などをおこしやすくなります。 さらに、高尿酸血症は糖尿病や肥満をはじめ、高血圧や脂質異常症などの生活習慣病を合併することが多く、結果、動脈硬化を促進し、脳卒中や心筋梗塞を引き起こすことがあります。
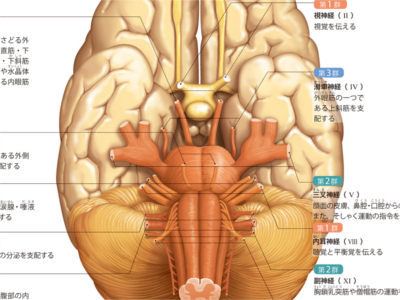
「脳神経」は3つに分類される
脳からは12対の脳神経が出ています。いずれも、脳とからだの各部位とを結んでいる末梢神経で、各神経は第1群~3群に分類されます。 第1群~3群の神経には、Ⅰ嗅神経、Ⅱ視神経、Ⅲ動眼神経、Ⅳ滑車神経、Ⅴ三叉神経、Ⅵ外転神経、Ⅶ顔面神経Ⅷ内耳神経、Ⅸ舌咽神経、Ⅹ迷走神経、XI副神経、XII舌下神経のように、神経と脳が接続されている部位によって、頭部から尾部の順に番号がつけられています。 このうち嗅神経と視神経、内耳神経は、受け取った情報を脳に伝える"求心性神経"のみで、動眼神経、滑車神経、外転神経、舌下神経は、"遠心性神経"のみですが、そのほかの5種の神経は、求心性神経と脳からの指令を各器官に送る"遠心性神経"が混在しています。
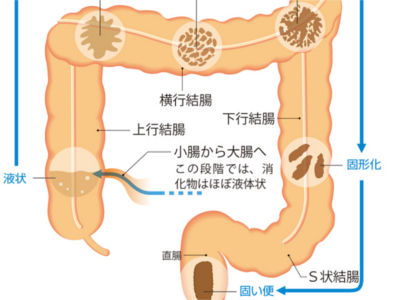
便が形成されるしくみ
大腸には、1日約1.5Lから2Lの液状の消化物が運び込まれます。大腸は、結腸の蠕動運動によって直腸へと消化物を運ぶ過程で、消化物から水分を吸収し、適度な固さの便をつくります。 まず、上行結腸では水分が吸収されて液状の消化物が半流動状になります。横行結腸で粥状に、下行結腸で半粥状になり、S状結腸では半固形まで水分が吸収されます。直腸で適度な固さのかたまりとなり、最終的に1日あたり約100~250gの便として排出されます。 直腸の便は、約75%が水分で、残り約25%が固形成分です。水分が80%を超えると下痢になります。 大腸でつくられた便には、消化物の残りかすのほか、脂肪、小腸で吸収されなかった繊維、たんぱく質、消化酵素、粘液、腸の粘膜からはがれ落ちた上皮細胞、そして"腸内細菌"などが含まれています。 大腸のなかには、1000種類100兆個以上もの腸内細菌がすみついています。 腸内細菌には、いわゆる"善玉菌"と"悪玉菌"があり、善玉菌は糖の未消化物を分解し、発酵させます。また、ビフィズス菌や乳酸菌なども善玉菌の一つで、腸の蠕動運動を促して便通をよくしたり、悪玉菌の繁殖を抑えたり、免疫力を高めたりなどといったはたらきを担っています。 一方、大腸菌や腸球菌、ウェルッシュ菌などの悪玉菌はアミノ酸を分解しますが、こちらは発酵ではなく、腐敗です。 腐敗によって生じる有毒ガスには、インドールやスカトールなどが含まれており、これらは便の悪臭の原因となります。臭気は便やおならとして排出されるほか、吸収されて血液に溶け込み、有毒成分は肝臓で解毒されます。
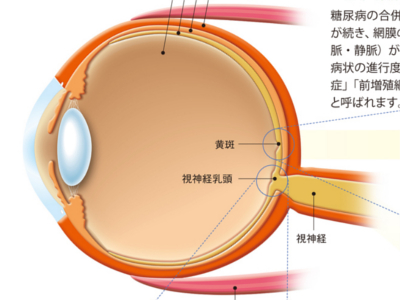
目の病気の仕組み(糖尿病網膜症/網膜静脈閉塞症/網膜剥離)
目の病気のなかでも、網膜に何らかの異常を引き起こす病気は、視覚に大きなダメージを与えます。眼底(主に網膜)に出血がおきる「糖尿病網膜症」や「網膜静脈閉塞症」、網膜がはがれてしまう「網膜剥離」がその代表です。 糖尿病の合併症の一つで、高血糖が続き、網膜の細かな血管(細小動脈・静脈)が障害された状態です。病状の進行度により、「非増殖網膜症」「前増殖網膜症」「増殖網膜症」と呼ばれます。 ・第1段階 非増殖網膜症 障害された血管にコブのようなもの(毛細血管瘤)ができます。このコブから血液中の成分がもれると網膜がむくみます。また、網膜に白いシミのようなもの(白斑)ができたり、傷んだ血管から出血することもあります。 ・第2段階 前増殖網膜症 細小動脈血管に血栓ができると血流が途絶え、神経線維が壊死して、白い斑点(軟性白斑)が出現します。また、血管の太さが不規則になり、不完全でもろい血管(新生血管)が新たにでき始めます。 ・第3段階 増殖網膜症 酸欠状態を切り抜けようと新生血管が硝子体内へ出現します。新生血管はもろいため、出血をおこします。また、新生血管の周囲に膜状の組織(増殖膜)がつくられ、網膜や硝子体を足場に成長。成長過程で増殖膜が収縮し、網膜を引っ張った場合、網膜剥離がおきます。 網膜の静脈が詰まってしまう病気です。平行して走行する動脈が硬化したために静脈が圧迫され、詰まるケースがほとんどです。多くの場合、視神経乳頭のあたりから枝分かれして網膜全体に広がっている網膜動脈・静脈の交差している部分で詰まります。詰まったのちに静脈から出血して網膜に血液があふれてくると、その部分の網膜は光を感知できず、視野が欠損します。 何らかのきっかけで網膜に穴があき、そこから液化した硝子体が流入して、網膜がはがれてしまう病気です。 網膜の穴には、何かのはずみで硝子体に網膜が引っ張られて破れた「裂孔」と、網膜に自然に生じた「円孔」の2種類があります。 図は後部硝子体剥離によって生じた裂孔から網膜剥離へと至る過程を表したものです。 裂孔原性網膜剥離の経過 ①加齢とともに、ゼリー状の硝子体内部が液化して流れ出したり、収縮をおこすと、硝子体が網膜からはがれて前方へ移動する(後部硝子体剥離) ②硝子体が前方へ移動するため、網膜が引っ張られて穴(裂孔)があく ③液化した硝子体が裂孔に流れ込み、神経網膜が色素上皮層からはがれて浮き上がる 「牽引性網膜剥離」と「浸出性網膜剥離」の2つのタイプがあります。 ・牽引性網膜剥離 網膜の血管(新生血管)が硝子体中にのび、硝子体と網膜が癒着し、硝子体は液化する。新生血管の周囲にできた増殖膜が収縮して網膜を引っ張り、剥離させる。糖尿病網膜症に多い ・浸出性網膜剥離 脈絡膜に腫瘍や炎症が生じ、その部分からしみ出た水分(浸出液)が神経網膜と色素上皮層・脈絡膜の間にたまり、網膜を剥離させる