血圧検査の目的
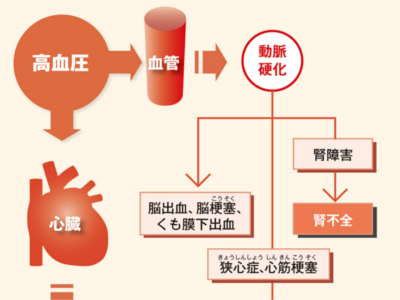
高血圧の有無をチェック 血圧検査は、高血圧の有無や高血圧をもたらす病気を調べるための検査です。心臓がもっとも強いポンプ力で血液を送り出す"収縮期"の血圧と、心臓、静脈から血液を戻す"拡張期"の血圧を測定します。 医療機関の血圧測定では、正確な数値が得られる「水銀血圧計」を用いて、上腕動脈の血圧を測定します。 上腕動脈は心臓に近く、心臓に直結する大動脈起始部の血圧が反映されるため、心臓の状態を知る重要な手がかりになるからです。 実際の検査では、上腕部にカフ(駆血帯)を巻き、カフに空気を送って締め付け、空気を抜きながら測定します。 血圧は"心拍出量"と"血管抵抗"によって決められます。 たとえば、激しい運動をしているときは、心臓は心拍数を上げて大量の血液を送り出すため、血圧が上昇します。 また、気温が低いときや精神的に緊張したときなどは、末梢血管が収縮し、血管の抵抗性が高まるため、心臓は強い圧力で血液を送り出します。結果、やはり血圧は上昇します。 逆に、睡眠中やリラックスしているときは、それほどたくさんの血液を必要としませんから、心拍数も血圧も下がっています。 こうした心臓のはたらきや血圧は、自律神経によって自動的に調節されています。運動時や興奮状態にあるときは、交感神経が優位に働き、血圧が上がります。一方、安静時には副交感神経が優位となり、血圧は下がります。 日内変動 血圧は1日のなかで数値が変動します。 一般的には起床時に大きく上昇し、昼食時にピークとなります。夕方以降はゆるやかに低下し、睡眠時はもっとも低い状態で安定します。 日常の動作、行動、生活習慣など 血圧は食事、入浴、排泄、運動時などのほか、ストレスや喜怒哀楽などの興奮状態のときに上昇します。また、喫煙や飲酒などの生活習慣も、血圧を上昇させる大きな要因となります。 環境 血圧は、寒暖の差が激しいとき(10度以上の温度差)、季節の変わり目、冬の寒さなどのストレスによって上昇します。季節では、春から夏にかけては比較的低く、秋から冬にかけて高くなります。 ほかの病気との関連 血圧は脂質異常症、糖尿病、高尿酸血症、肥満、腎臓病、ホルモンの病気などと深い関連があります。 正常範囲を超えた血圧を長期間放置していると、血圧の負担のかかる血管や臓器が障害され、さまざまな合併症がおこってきます。 合併症をもたらす代表は、動脈硬化です。動脈硬化が進行すると、とくに脳、心臓、腎臓に深刻な合併症を引き起こします。 脳の血管の動脈硬化が進むと、脳出血や脳梗塞、くも膜下出血などの危険が高まります。また、心臓では、狭心症や心筋梗塞をおこしやすくなります。 いずれも命にかかわる重大な病気です。また、腎臓の細動脈や糸球体が硬化する腎硬化症では、腎機能の低下から腎不全に至ることもあります。 日本高血圧学会では、収縮期血圧140mmHg以上、拡張期血圧90mmHg以上を高血圧とし、治療の対象とされています。しかし、メタボリックシンドロームの診断基準では、収縮期血圧130mmHg以上、拡張期血圧85mmHg以上(いずれか、あるいは両方)であれば、内臓脂肪蓄積の改善をはじめとする生活改善が必要とされています。
腎臓・泌尿器の病気の仕組み(腎がん・急性腎炎・尿路結石など)
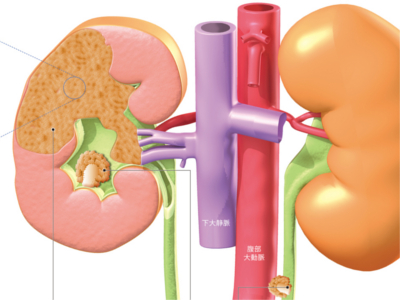
腎臓は尿をつくるだけでなく、体液に含まれるナトリウムやカリウムなどの成分を調節したり、赤血球の産生を促すホルモンや血圧を調節するホルモンをつくるなど、多様なはたらきを担っています。そんな腎臓にダメージを与えるのが「腎炎(糸球体腎炎)」や腎臓のがんです。 また、「尿路結石」や「腎不全」、「前立腺肥大」がおこると、尿が出にくくなったり、出なくなったり、逆に頻尿になったりと、排尿に異変が生じます。 腎臓の中心部にある腎盂は尿を尿管へ送る通路です。この腎盂で発生するのが腎盂がんです。腎盂は移行上皮と呼ばれる粘膜で構成されており、がんはここで発生します。尿管も移行上皮で構成されているため、腎盂がんに尿管がんを合併することも少なくありません。 腎臓の尿細管の上皮細胞から発生するがんで、腎臓にできるがんの約9割を占めるといわれています。腎細胞がんは静脈へ侵入して広がる傾向があり、腎静脈から下大動脈へと腫瘍血栓をつくって、心臓の右心房へ達することもあります。 腎炎の一種である急性糸球体腎炎は、腎臓以外のところで感染がおき、その後、感染した病原体に対する免疫反応が糸球体を障害していくというものです。不要なものをこしとる毛細血管の"基底膜"という部分に、感染した病原体とこれに立ち向かう物質が結合した"免疫複合体"が沈着して炎症がおきます。すると、基底膜が分厚くなったり、毛細血管の内皮細胞が壊死するなどの異変が発生します。 急性腎不全は①血圧低下や全身の血流量低下、②重い急性腎炎や尿細管の閉塞など、③尿路以降の病変(腎臓から下の尿路結石など)が原因で数時間から数日の間に腎機能が著しく低下した状態です。1日の尿量が400ml以下になります。 慢性腎不全は糖尿病や慢性糸球体腎炎などの腎臓病が原因で、糸球体の能力が50%以下になった状態です。クレアチニンクリアランスという検査の数値が30~50ml/分になったころから、夜間の多尿などの症状が現れます。 ①ネフロンの壊死が始まり、その機能が中程度に障害された状態 ②ネフロンの壊死が進んだ状態。腎機能はかなり低下する 尿路結石 尿路結石は、尿の通り道である尿路に結石ができる病気の総称。結石がある場所により、 腎杯結石、腎盂結石、尿管結石、膀胱結石、尿道結石に分類されます。 進行過程 第1期 さほど肥大は進んでいないが、膀胱・尿道が刺激されるため下腹部に不快感がある。また、頻尿(とくに夜間の頻尿)がみられたり、排尿してもまだ尿が残っているような感じがする。 第2期 結節性腫瘤が中等度に肥大。尿が出るまでに時間がかかったり、排尿が終わるまでに時間がかかるようになる。残尿感、頻尿も強くなる。また、膀胱に尿が残るようにもなる。 第3期 前立腺全体が肥大すると尿道は閉じてしまう。膀胱の残尿量は300~400mlとなり、膀胱が拡大。残尿量がさらに増えると自分の意思で尿を出すことができず、絶えず尿が少量ずつもれ出る状態になる。
背骨が神経をガードするしかけ
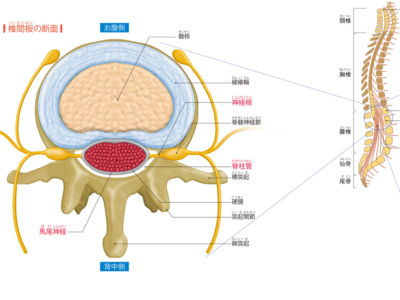
脊椎を構成する椎骨は、前方部の椎体と、後方部にいくつもの突起が連なる椎弓からなります。 椎弓は上下の椎弓とうまく組み合わさって、関節をつくっています。また、椎体と椎弓の間には脊柱管と呼ばれる管状の隙間があり、ここを脊髄やたくさんの神経線維が通っています。 また、脊髄神経をガードしている背骨のサポート役を担っているのが椎間板と靱帯です。 椎体の一つ一つの骨の間には、椎間板と呼ばれる円形の線維軟骨があります。椎間板は、ゼラチン状の髄核とコラーゲンを含む線維輪で構成され、運動などによる椎体にかかる衝撃を吸収するクッションになっています。 さらに、椎間板のつなぎ目を靱帯が補強し、椎体や椎間板が飛び出さないように束ねています。 背骨は、からだの中心の骨格としてからだの動きを支えながら、外部の衝撃から脳や脊髄を保護している、まさにからだの大黒柱なのです。 脊柱管(脊髄腔)のなかを通っている脊髄は、延髄の尾側から始まり、第一腰椎と第二腰椎の間で脊髄円錐となって終わり、その先は終糸と呼ばれるひも状の線維につながっていきます。 脊髄から直接出ている神経を神経根と呼び、神経は脊柱管から出る位置によって、頸神経、胸神経、腰神経、仙骨神経、尾骨神経となります。 また、脊髄は脊椎より短く、第1腰椎より下の脊柱管は神経根だけのびていて、その部分を馬尾神経と呼びます。
背骨のメカニズム
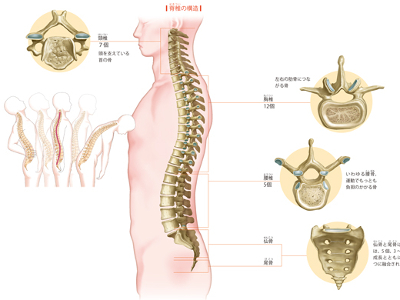
背骨は、首からお尻にかけて5種類26個の椎骨が縦に並び、これらを軟骨がつなぐ構造になっています。 まず、頸椎は7個の首の骨で、頭を支えています。その下にある胸椎は12個で、左右に12対ある肋骨につながっています。 胸椎の下にある腰椎5個は、上半身を曲げる動作をする際に、もっとも負担がかかる部位です。 その下に続く仙骨、尾骨は、生まれたときにはそれぞれ5個、3~5個の椎骨で形成されていますが、成長とともに骨が融合して、成人ではそれぞれ1個になっています。尾骨は人間の進化により、失われた尻尾の名残ともいわれています。 背骨を横から見ると直線ではなく、アルファベットのS字形にゆるやかなカーブを描いています。 これは、脊椎の"生理的弯曲"といい、基本的に直立生活をする人間が重たい頭を支え、運動などによる外部からの衝撃を和らげるための形状です。カーブを利用して重力を分散させ、筋肉の負担を減らしているのです。 このカーブが崩れたり、側方に弯曲したりしてしまうと、重力の分散がうまくいかず、一部に大きな負荷がかかります。結果、肩こり、腰痛などを引き起こし、全身のバランスが狂い、猫背やお腹が前に出るなど、姿勢も崩れます
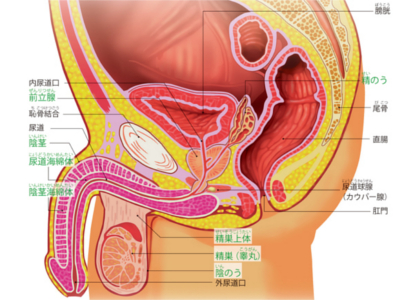
男性の生殖器のしくみ
男性の生殖器は、「外生殖器」と「内生殖器」に分かれます。 陰茎(ペニス)と陰のう部分を外生殖器といい、陰茎の根元から袋状の陰のうがぶら下がるような構造になっています。内生殖器は、精巣(睾丸)、精巣上体(副睾丸)、精管、精のう、前立腺からなり、精巣上体と精巣は陰のうの内部に位置します。 陰茎の内部は、尿道海綿体と陰茎海綿体で構成されてます。 陰茎は尿の排出と精液の排出という2つのはたらきをするため、尿道海綿体の中心には尿道が通り、また陰茎海綿体には、多くの細かい空洞が集まっており、その中心と上部には血管が通っています。 陰茎海綿体の細かい空洞が血液で満たされたとき、膨張して陰茎が勃起します。 精巣内部には、男性ホルモンと精子をつくる精細管という細い管が多数張り巡らされています。精細管は、精巣に連結された精巣上体のなかにも続いています。複数の精細管は精巣の出口付近で1本になり、精管にまとまります。 前立腺は、男性のみがもつ生殖器です。膀胱直下にある栗の実ほどの大きさの器官で、尿道を取り囲むように位置しています。器官全体が筋質に富んでいて、そのなかに腺(外腺、内腺)があります。 前立腺から分泌される前立腺液に、精のうから分泌された精のう液と精巣でつくられた精子が混ざり合って精液になり、射精されます。また、精液は前立腺内に貯蔵することもできます。 男性の長い尿道は、膀胱のすぐ下にある前立腺のところで圧迫を受けることがしばしばあります。男性は加齢とともに、大きさは違うものの前立腺が肥大化していきます。そのため尿道は細くなっていき、排尿に時間がかかるようになります。
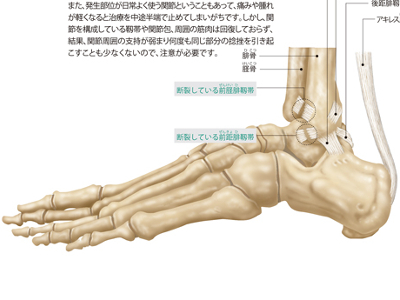
骨・関節の異常(骨粗鬆症/関節リウマチ/脱臼/捻挫)
骨・関節に生じるトラブルの代表は、「骨粗鬆症」と、複数の関節に左右対称の関節炎を引き起こす「関節リウマチ」です。どちらも、中高年に多くみられます。 骨を硬く充実させている骨塩(リン酸カルシウムなど)は加齢とともに減少していきます。その減少が過度に進んで、骨の中身がスカスカになり、骨折しやすくなった状態が骨粗鬆症です。 骨粗鬆症の影響が、早い時期から現れるのが"脊椎骨"です。身長が縮んだり、腰痛がおきたり、背中や腰が曲がるなどの症状が現れ、進行すると、上半身の重みで脊椎に圧迫骨折がおきることもあります。また、つまずくなど、ちょっとしたことで大腿骨や手首、腕の付け根を骨折することもよくあります。 骨粗鬆症は、閉経後の女性に多くみられます。これは女性ホルモンのエストロゲンの分泌が減少し、骨吸収がすすむためです。 今もなお原因解明の途上にある病気ですが、自己免疫による炎症が関与していると考えられています。 関節は関節包という「袋」で覆われています。その内側にある滑膜という部分から関節をスムーズに動かすための関節液が分泌されています。この滑膜に炎症がおこると、滑膜が増殖して軟骨や骨を侵食して破壊してしまい、やがて関節全体が変形して、その機能が障害されていきます。 炎症が進行、悪化すると骨の破壊や関節機能の障害はもとより、心臓、肺、腎臓などの器官への合併症を引き起こすこともあります。 関節組織には骨と骨が向かい合っている面があり、この面の位置関係が外的な力や病的な原因で本来の状態からずれてしまった状態を「脱臼」といいます。 外力により発生する脱臼を「外傷性脱臼」といいます。全身の関節でおこりますが、主に肩鎖(けんさ)関節、肩関節、肘(ちゅう)関節、指関節など上肢の関節に多くみられます。 病的な原因の脱臼は、化膿性関節炎などが原因で関節内に膿がたまってしまい、関節包が過度に伸張した状態になったり、慢性関節リウマチで靱帯や関節包がゆるんでしまうとおこります。 また、一度脱臼をおこした関節は、支える組織の修復が不十分な場合、軽微な外力で脱臼を繰り返してしまうことがあります。これを「反復性脱臼」といいます。 脱臼の症状は、弾発性固定(関節が動かない)、関節部の変形や疼痛、腫脹(しゅちょう)を伴います。発生頻度は青・壮年に高く、小児や高齢者では比較的低くなっています。小児や高齢者の骨は青・壮年に比べて硬度が低く、外力が働いた場合に脱臼ではなく骨折をおこすためと考えられています。 捻挫は、関節が可動域を超える運動をしいられて、一時的に偏位する(一方に偏る)ことによっておこります。 骨と骨をつないでいる関節は、衝撃が集まりやすく障害を受けやすい部位です。具体的には、関節を包む関節包や、関節を補強する靱帯が損傷します。 関節は動かせる範囲が決まっており、継続して力のかかる動きには弱いため、運動時に限らず日常生活でも捻挫はよく引き起こされます。"むち打ち症""突き指"などは日常生活でおこる捻挫の代表例です。 捻挫をおこすと、患部に熱感や腫脹、痛みなどを伴う炎症が発症します。損傷が重度のケースでは、骨折や靱帯断裂があり、これらは放置すると、運動障害や関節の軸変形になる可能性があるので、自己判断に頼らずに初期の診断をしっかりと行う必要があります。 また、発生部位が日常よく使う関節ということもあって、痛みや腫れが軽くなると治療を中途半端で止めてしまいがちです。しかし、関節を構成している靱帯や関節包、周囲の筋肉は回復しておらず、結果、関節周囲の支持が弱まり何度も同じ部分の捻挫を引き起こすことも少なくないので、注意が必要です。