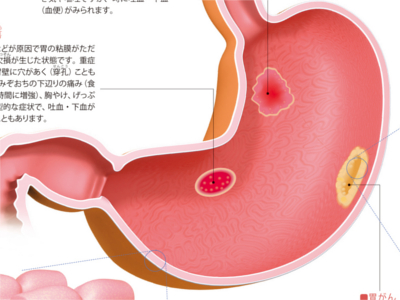
胃と大腸の病気(胃がん/急性胃炎/胃潰瘍/大腸ポリープ/結腸がん/虫垂炎/直腸がん)
胃と大腸の内側は表面を粘膜で覆われていますが、異変には非常にデリケートにできています。 そのため、胃は暴飲暴食などの刺激で胃粘膜が傷つきやすく、病的な変化をおこすと、痛みが生じたり、胸やけや吐き気など不快な症状が現れます。また、大腸は腹痛をはじめ、下痢や便秘、お腹が張った感じ、下血(血便)などの症状が現れます。 しかし、胃、大腸ともにがんやポリープなどができた場合、早期には自覚症状が現れにくく、病気を進行させてしまう恐れがあります。普段、異変を感じないからといって、胃や腸が丈夫だと過信はせずに定期的に検診を受けるよう心がけましょう。 胃壁の最も内側にある粘膜内の細胞が、何らかの原因でがん細胞となり、無秩序に増殖を繰り返すのが胃がんです。 がんは、はじめは30~60μm(1μmは1000分の1mm)の大きさから出発し、5㎜程度の大きさになったころから発見が可能になります。 がんは胃壁の外に向かって、粘膜下層、筋層、漿膜下層(しょうまくかそう)、漿膜へと徐々に深く広がり始めます。がんの深さが粘膜下層までのものを「早期胃がん」、粘膜下層を超えて筋層より深くに及ぶものを「進行胃がん」といいます。 早期胃がんは、診断・治療上の必要から、その病変部の表面の形状によって隆起型、表面隆起型、表面陥凹(かんおう)型、陥凹型に分類されます。 早期胃がんに特有の症状はありません(多くの場合、無症状です)。胸やけやげっぷ、食欲不振など胃炎とよく似た症状がでるケースもありますが、これは粘膜の炎症に関係したものです。 暴飲暴食や香辛料など刺激の強い食品、薬、ストレスなどが原因で胃粘膜に急性の炎症がおきた状態です。主な症状はみぞおちの下辺りの痛み、吐き気や嘔吐ですが、時に吐血・下血(血便)がみられます。 ストレスなどが原因で胃の粘膜がただれ、深い欠損が生じた状態です。重症になると胃壁に穴があく(穿孔(せんこう))こともあります。みぞおちの下辺りの痛み(食後1~2時間に増強)、胸やけ、げっぷなどが典型的な症状で、吐血・下血がみられることもあります。 結腸に発生するがんで、発生部位により右側結腸がん(上行結腸がん)、左側結腸がん(下行結腸がん、S状結腸がん)と呼ばれます。とくにS状結腸にはがんができやすく、直腸がんと合わせて大腸がん全体の約7割を占めます。 多くの場合、初期には無症状です。この部位にある内容物(便)は液状であり、比較的腸管が太いため、がんができても閉塞することはあまりありません。ただし、進行すると右下腹部のしこり、便秘や下痢、黒色便、貧血などの症状がみられます。 初期症状は下血(血便あるいは血液と粘液が混じった粘血便)です。この部位にある内容物(便)は固形で腸管も細いため、がんができると狭くなったり閉塞することがよくあります。そうなると便秘と下痢を繰り返したり、腹痛がしたり、便とガスが出なくなったりします。 盲腸の下にある腸管の一部・虫垂が細菌やウイルスに感染して炎症をおこし、化膿した状態です。主な症状は腹痛(初期にみぞおちやへその辺りから痛みだし、右下腹部へと移動)、吐き気、嘔吐です。炎症が進むにつれ、37~38℃の発熱がみられます。 大腸の粘膜から発生する隆起した突出物(腫瘤)を大腸ポリープといいます。 大腸ポリープは、がん化することはない"非腫瘍性ポリープ"とがん化する"腫瘍性ポリープ"に大別されます。 非腫瘍性ポリープには、若年性ポリープ(幼児、小児の直腸にできる)、炎症性ポリープ(大腸炎が治る過程でできる)、過形成ポリープ(高齢者の直腸にできる)があります。 腫瘍性ポリープは腺腫ともいいます。大腸ポリープの約8割は腺腫です。腺腫のほとんどが1cm以下の大きさですが、2cm以上に成長するとがん化の可能性が高くなります。大腸がんの多くはこの腺腫から発生すると考えられています。 大腸ポリープの形状は、茎のあるものや扁平なものまでさまざまです。加齢とともに増加する病気で、多くは無症状ですが、まれに下血がみられます。 大腸の終末部・直腸にできるがんです。固形状になった便が病変部を刺激するため、早期に下血(血便、粘血便)がみられることがよくあります。がんが大きくなって腸管を詰まらせると便秘と下痢を繰り返したり、排出された便が普段より細くなります。また、がんがあるため、排便しても腸に便が残っている感じがします。

胃の構造とはたらき
胃は袋状の臓器で、長さは成人で約25㎝。からだの中心よりやや左よりの、左上腹部からへその間に位置しています。 胃の容積は、空腹時には50ml以下ですが、食後には1.5l、詰め込めば2lにもなります。口腔から肛門まで連なる消化管のなかで、もっとも大きな容積をもつ臓器が胃です。 胃は食道から送られてきた食べ物を消化しながら、小腸の受け入れを待ちます。そして、少しずつゆっくりと、粥状になった食べ物を小腸の最初の部分である十二指腸へ送り出します。このように、食べ物を一時的に蓄えること、胃液(塩酸とペプシン)によって、たんぱく質を分解することが胃の二大機能です。 食べ物が胃を通過するのに要する時間は、液体ならば数分以内、固形物では1~2時間程度です。しかし、脂肪を多く含む脂っこい食べ物は、3~4時間ほど胃にとどまります。 食道とつながる胃の入り口部分を「噴門」、胃の天井に当たる部分を「胃底」、胃の大部分を占める中央部を「胃体」、そして十二指腸とつながる胃の出口部分を「幽門」と呼びます。 幽門は括約筋という筋肉でできています。括約筋は輪状の筋肉で、胃の出口を閉じたり開いたりすることによって、胃の内容物の貯留・排出を調節しています。「括る」という文字にあるように、バルブのような役割をもつ筋肉といってもよいでしょう。 幽門は、食べ物が中性か弱酸性ならば開きますが、強い酸性の場合は、十二指腸の内壁が酸でただれないよう、反射的に閉じるようになっています。 胃液は、胃の内側を覆う粘膜の「胃腺」から分泌されます。胃腺には、①「塩酸」を分泌する「壁細胞」、②「ペプシノーゲン」「胃リパーゼ」を分泌する「主細胞」、③胃壁を守る「粘液」を分泌する「副細胞」の3つの細胞があります。胃底部や胃体部の胃腺からは塩酸やペプシノーゲンが多めに分泌され、噴門と幽門の胃腺からは粘液が多めに分泌されます。 塩酸、ペプシノーゲン、粘液が合わさって胃液となりますが、塩酸には食べ物を殺菌して、腐敗・発酵を防ぐはたらきがあります。 ペプシノーゲンは、たんぱく質を分解する強力な消化酵素「ペプシン」の前駆物質です。 ペプシノーゲンは、壁細胞が分泌する塩酸に活性化されて、ペプシンに変化して初めて機能します。副細胞が分泌する粘液は、塩酸で胃壁がただれないよう防御する役割を果たします。
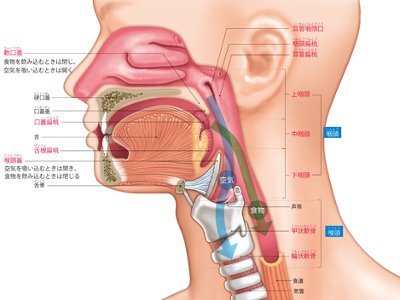
咽頭・喉頭の3つのはたらき
鼻腔、口腔から食道の上端までを咽頭と呼びます。 咽頭は、食物を食道に送る通路と、空気を気管に送る通路が交差する場所です。 咽頭の中ほどにある軟口蓋と、喉頭の上部にある喉頭蓋を使って、鼻腔から運ばれた酸素を気管へ、口腔から運ばれた食物を食道へと、それぞれ振り分けています。 口や鼻から酸素を取り入れる際に侵入する病原菌に対し、その防御機構として、のどにはリンパ球の集合組織である扁桃があります。 扁桃には、咽頭扁桃、耳管扁桃、口蓋扁桃、舌根扁桃の4種類があります。俗に"扁桃腺"と呼ばれるのは口蓋扁桃のこと。口を開けたときに喉の奥、両側に見える部分です。 喉頭は、咽頭の下、気管への入り口付近にあり、甲状軟骨、輪状軟骨などの軟骨に囲まれています。 成人男性では、甲状軟骨の一部が突起して首の全面に飛び出しており、"のどぼとけ"と呼ばれています。 哺乳類は喉頭をもちますが、その形状は咽頭のなかに高く飛び出す形で鼻腔の後ろにはまりこんでおり、空気を通すだけのはたらきです。 人間の喉頭は低く、咽頭のなかにわずかに飛び出している形状になっています。そのため、通常、人間の喉頭は咽頭のなかで開いており、食物が通るときだけ喉頭蓋によってふさがれるというしくみになっています。空気と食物の通り道で、その交通整理をするのが喉頭というわけです。 声帯は、喉頭の中央にあるひだ状(声帯ひだ)の器官で、弾力性の高い筋肉からできています。 前方は甲状軟骨、後方は披裂軟骨につながっています。左右の声帯ひだの隙間が声門です。 喉頭筋が声帯を開閉させて、声門が伸縮します。呼吸時には大きく開き、声を出すときにはゆるやかに開閉します。肺から吐き出された空気がゆるやかに開閉される声門を通るとき、声帯に振動を与え、声となって発せられます。 声は、出すときに声帯が振動する数やその大きさにより、高低、大小の違いがあります。 声帯の長さは男性およそ20mmに対し、女性はおよそ16mm。その厚みも若干男性のほうが厚く、女性が薄くなっています。女性のほうが声帯は振動しやすく、高い声になります。思春期以降の男性はのどぼとけができることから、より声帯が長く、厚くなり、振動しにくくなるため、声が低くなります。 声門が閉じて、声帯の振幅が大きいと声は大きく、声門を少し開いて、振幅が小さいと声は小さくなります。 カラオケで熱唱したり、大声で怒鳴ったり……。そんな声の酷使が粘膜の充血をまねきます。 粘膜が充血した状態のまま、さらに大声を張り上げるなどして、声帯に激しい刺激が加わると、粘膜下の血管が傷害されて血腫ができます。 安静にしていれば、血腫が吸収される可能性もありますが、そのまま声帯を酷使し続けるとポリープ(良性腫瘍)になります。 声帯ポリープの症状は、主に声がれですが、同時にのどや発声時の違和感などの症状が出る場合もあります。 治療法としては、一般的には、喉頭顕微鏡下手術(ラリンゴマイクロサージェリー)が用いられますが、手術を希望しない場合や、全身麻酔が不可能な場合は、外来でファイバースコープを用いた摘出術を行います。 手術後は、声帯の傷の安静のため、1週間前後の沈黙期間が必要になります。 予防法としては、声をなるべく使わないようにし、声やのどに違和感があるときは、のどの安静を心がけます。また、お酒やたばこも控えるようにします。 のどを安静にしてから2週間たっても改善されないようなら、耳鼻咽喉科を受診し、喉頭がんなどほかの病気がないか、検査が必要です。

血中脂質検査の目的
脂質異常症(高脂血症)の有無をチェック 血液検査によって、血液中の「総コレステロール」「中性脂肪」「LDLコレステロール」「HDLコレステロール」を測定し、脂質異常症の有無を調べます。脂質異常症は、LDLコレステロールが過剰になる「高LDLコレステロール血症」、HDLコレステロールが少なすぎる「低HDLコレステロール血症」、中性脂肪が過剰になる「高中性脂肪血症」の3つに分類されます。 血中脂質が基準値から外れるもっとも大きな要因は、やはり生活習慣にあるといえます。高カロリーの食事、コレステール・脂肪・糖分を多く含む食品の食べ過ぎやアルコールの飲み過ぎは、コレステロールや中性脂肪を増加させます。また、運動不足は脂質の代謝能力を低下させ、中性脂肪の蓄積につながります。さらに、喫煙はHDLコレステロールを減らして、LDLコレステロールを優位にするといわれています。 そのほかの要因としては、ほかの病気が原因で、二次的に脂質異常を来す場合です。脂質異常の原因となる病気には、甲状腺機能低下症、糖尿病、クッシング症候群、ネフローゼ症候群、尿毒症、原発性胆汁性肝硬変、閉塞性黄疸、膠原病などがあげられます。また、遺伝性の高コレステロール血症や高中性脂肪血症もあります。 服用中の薬が原因で脂質異常症になることもあります。なかでも服用者がとくに多いのが高血圧に用いられる降圧薬です。そのほかにも、副腎皮質ホルモン薬、向精神薬、女性では経口避妊薬(ピル)や、更年期障害などに用いられる女性ホルモン薬などが原因となります。 高LDLコレステロール血症、低HDLコレステロール血症、高中性脂肪血症といった脂質異常は、動脈硬化を促進して、脳卒中や心臓病のリスクを高めます。 LDLそのものは、全身に必要なコレステロールを供給するという重要な役目を担っており、決して悪玉ではありません。しかし、血液中のLDLが過剰になると、LDLは動脈の内膜の傷から内部に侵入し、動脈壁に蓄積していきます。結果、動脈壁は厚く硬くなり、粥状動脈硬化が進んで行くのです。 一方、HDLは余分なコレステロールを回収してくれるので、動脈硬化を抑制します。しかし、HDLが少ないと、余分なコレステロールが十分に回収されず、たまったままになります。つまり、LDLとHDLのバランスがとれていれば、動脈硬化にはなりにくく、両者のバランスが崩れてLDLが優位になると、動脈硬化を促進してしまうということです。 また、中性脂肪が過剰になると、それに反比例するように、HDLが減ることがわかっています。さらに、中性脂肪が高くなると、LDLが小型化したLDL、「スモール・デンス・LDL」が増加します。小型化したLDLは、もっているコレステロールは少なくなるものの、動脈壁に侵入しやすくなっています。このことから、小型化したLDLは"超悪玉コレステロール"とも呼ばれており、通常のLDLよりもさらに質が悪くなっているということです。また、同じコレステロール量でも、小型化したLDLをもっている人は、心筋梗塞に3倍かかりやすいといわれています。 動脈硬化に直接悪影響を及ぼすのはLDLですが、中性脂肪も間接的に動脈硬化促進に働きます。また、HDLは低下することでLDLを野放しにし、動脈硬化を間接的に促進します。

血糖値検査の目的
糖尿病の有無をチェック 血液中に含まれる血糖の量を示す値を血糖値といいます。血糖を調べる検査にはいくつかの種類がありますが、一般の健康診断や人間ドックで調べられるのは、「空腹時血糖値」と「HbA1c」です。いずれも高血糖、すなわち、糖尿病の有無を調べるために行われます。 空腹時血糖値は、その名のとおり、空腹の状態のときの血糖値を調べる検査です。食後は食事の影響を受けて、誰しも血糖値が上昇します。その後、インスリンが働いて、通常、食前などの空腹時には血糖値は下がります。しかし、糖尿病でインスリンの作用が低下していると、ブドウ糖が代謝されず、血糖値が高い状態がいつまでも続きます。そこで、空腹時血糖値の検査を受けるときは、9時間以上絶食したのちの空腹時に血液を採取し、血糖値を測定します。通常は、検査前日の夜から飲食を控え、翌日の朝に採血します。 血糖の状態を調べるもう一つの検査が、「HbA1c(ヘモグロビン・エーワンシー)」です。血糖値が高い状態が長く続くと、血液中の赤血球の成分であるヘモグロビンにグルコースが結合し、グリコヘモグロビンを形成します。これが、HbA1cです。 赤血球の寿命は約4カ月といわれ、その間ヘモグロビンは体内を巡り、血液中のブドウ糖と少しずつ結びついていきます。つまり、血糖値が高い状態が長く続いていればいるほど、HbA1cも多くなるということです。 血液中のHbA1cは、赤血球の寿命の約半分くらいにあたる時期の血糖値を反映するといわれ、過去1~2カ月の血糖の状態を推定できることになります。HbA1cは、空腹時血糖値同様、採血して調べますが、食事の影響を受けないので、いつでも検査することができます。 血糖値が範囲を超えて上昇する要因としては、インスリンの分泌不足、あるいはインスリンの作用低下があげられます。健康な人では、一定濃度のインスリンが常に分泌されており、作用も安定しています。食後は血糖値が少し上昇しますが、インスリンの分泌も増加し、その働きによって血糖値は正常範囲を超えて上がらないようになっています。 ところが、インスリンの分泌量が少なかったり、分泌されるタイミングが悪かったり、インスリン抵抗性といって、分泌されたインスリンがうまく働かなかったりすると、血糖値は正常範囲を保てなくなります。このような状態はⅡ型糖尿病といい、日本人の糖尿病のほとんどがこのⅡ型糖尿病です。Ⅱ型糖尿病の原因には、遺伝的素因に加えて過食、運動不足、肥満、ストレスなどの生活習慣が大きくかかわっているといわれています。 また、糖尿病には、インスリンがほとんど分泌されないⅠ型糖尿病というものもあり、こちらは一種の自己免疫疾患であり、遺伝的体質が深く関係していると考えられています。 高血糖や糖尿病は、それ自体は命にかかわる病気ではありませんが、糖尿病のもっとも大きな問題点は合併症です。糖尿病の合併症は、細小血管合併症と大血管合併症の2つに大きく分けられます。 細小血管合併症には、「糖尿病性網膜症」、「糖尿病性神経障害」、「糖尿病性腎症」の3つがあり、高血糖によって細い血管の壁が破壊されておこります。いずれも糖尿病特有の合併症で、三大合併症と呼ばれています。 大血管合併症は、動脈硬化に由来するものです。糖尿病は動脈硬化の危険因子の一つであり、高血圧や脂質異常症、肥満などと相まって、動脈硬化を促進します。 結果、脳梗塞や脳出血などの脳血管障害、心筋梗塞や狭心症などの虚血性心疾患の引き金となります。 さらに、糖尿病で血糖コントロールの悪い人は、肺炎、腎盂腎炎、壊疽などのさまざまな感染症にもかかりやすくなります。 また、糖尿病の領域には至らなくとも、境界域にある人も合併症には要注意です。とくに食後2時間血糖値(ブドウ糖負荷試験)が境界域にある人(IGT=耐糖能異常)は、動脈硬化が進みやすく、脳卒中や心筋梗塞のリスクが高まります。
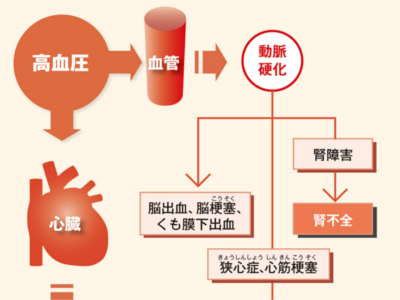
血圧検査の目的
高血圧の有無をチェック 血圧検査は、高血圧の有無や高血圧をもたらす病気を調べるための検査です。心臓がもっとも強いポンプ力で血液を送り出す"収縮期"の血圧と、心臓、静脈から血液を戻す"拡張期"の血圧を測定します。 医療機関の血圧測定では、正確な数値が得られる「水銀血圧計」を用いて、上腕動脈の血圧を測定します。 上腕動脈は心臓に近く、心臓に直結する大動脈起始部の血圧が反映されるため、心臓の状態を知る重要な手がかりになるからです。 実際の検査では、上腕部にカフ(駆血帯)を巻き、カフに空気を送って締め付け、空気を抜きながら測定します。 血圧は"心拍出量"と"血管抵抗"によって決められます。 たとえば、激しい運動をしているときは、心臓は心拍数を上げて大量の血液を送り出すため、血圧が上昇します。 また、気温が低いときや精神的に緊張したときなどは、末梢血管が収縮し、血管の抵抗性が高まるため、心臓は強い圧力で血液を送り出します。結果、やはり血圧は上昇します。 逆に、睡眠中やリラックスしているときは、それほどたくさんの血液を必要としませんから、心拍数も血圧も下がっています。 こうした心臓のはたらきや血圧は、自律神経によって自動的に調節されています。運動時や興奮状態にあるときは、交感神経が優位に働き、血圧が上がります。一方、安静時には副交感神経が優位となり、血圧は下がります。 日内変動 血圧は1日のなかで数値が変動します。 一般的には起床時に大きく上昇し、昼食時にピークとなります。夕方以降はゆるやかに低下し、睡眠時はもっとも低い状態で安定します。 日常の動作、行動、生活習慣など 血圧は食事、入浴、排泄、運動時などのほか、ストレスや喜怒哀楽などの興奮状態のときに上昇します。また、喫煙や飲酒などの生活習慣も、血圧を上昇させる大きな要因となります。 環境 血圧は、寒暖の差が激しいとき(10度以上の温度差)、季節の変わり目、冬の寒さなどのストレスによって上昇します。季節では、春から夏にかけては比較的低く、秋から冬にかけて高くなります。 ほかの病気との関連 血圧は脂質異常症、糖尿病、高尿酸血症、肥満、腎臓病、ホルモンの病気などと深い関連があります。 正常範囲を超えた血圧を長期間放置していると、血圧の負担のかかる血管や臓器が障害され、さまざまな合併症がおこってきます。 合併症をもたらす代表は、動脈硬化です。動脈硬化が進行すると、とくに脳、心臓、腎臓に深刻な合併症を引き起こします。 脳の血管の動脈硬化が進むと、脳出血や脳梗塞、くも膜下出血などの危険が高まります。また、心臓では、狭心症や心筋梗塞をおこしやすくなります。 いずれも命にかかわる重大な病気です。また、腎臓の細動脈や糸球体が硬化する腎硬化症では、腎機能の低下から腎不全に至ることもあります。 日本高血圧学会では、収縮期血圧140mmHg以上、拡張期血圧90mmHg以上を高血圧とし、治療の対象とされています。しかし、メタボリックシンドロームの診断基準では、収縮期血圧130mmHg以上、拡張期血圧85mmHg以上(いずれか、あるいは両方)であれば、内臓脂肪蓄積の改善をはじめとする生活改善が必要とされています。
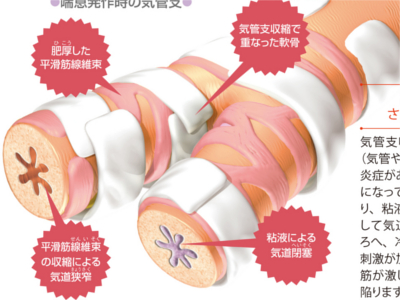
呼吸器の病気の仕組み(喘息/気管支炎/肺炎/肺気腫/肺がん)
気管支には平滑筋という筋肉が張り巡らされ、肺のすみずみにわたる空気の流れを調節しています。気管支の平滑筋が激しく収縮したり、粘液の分泌が高まるなどして気管支が狭くなると空気がスムーズに流れなくなり、呼吸困難をきたします。このような事態を招く代表的な病気が「気管支喘息」や「急性気管支炎」です。また、「肺炎」や「肺気腫」など、肺胞に異常がある場合も、スムーズな呼吸ができなくなります。 気管支喘息の患者さんの気道(気管や気管支)には、慢性の炎症があり、気道の粘膜が過敏になっています。また、むくんだり、粘液の分泌が増加するなどして気道が狭くなっているところへ、冷気やたばこの煙などの刺激が加わると、気管支の平滑筋が激しく収縮し、呼吸困難に陥ります。 気管支の内面を覆う粘膜には、線毛の生えた粘膜上皮細胞がきれいに並んでいます。粘液の分泌も活発ではなく、血管にもうっ血は生じていません。 ウイルスや細菌に感染して急性の炎症がおきると、気管支の粘膜にむくみが生じ、粘液の分泌も増加します。さらに進行すると粘膜上皮細胞がはがれ落ちて血管のうっ血が生じ、膿のような粘液が出てきます。 肺がんは、肺や気管支などにできる悪性の腫瘍です。肺がんは「小細胞」がんと「非小細胞がん」とに大別され、さらに非小細胞がんは"腺がん""扁平上皮がん""大細胞がん"に分けられます。 いずれも、肺や気管支などの正常な細胞が、がん細胞化して増殖・進行していきます。また、肺には無数の毛細血管が走っているため、肺にできたがんが血液にのって全身に運ばれ、他臓器に転移しやすいのが特徴です。発がんの主な原因は、喫煙、大気汚染、アスベストなどが考えられています。 肺がんのなかで、日本人にもっとも多いのが腺がんです。腺がんは肺の末梢部に発生するがんの一つで、とくに肺を包んでいる膜である胸膜に近い場所に発症しやすいのが特徴です。 また、がんに侵された肺胞はつぶれていきますが、その際につぶれた部分を覆っている胸膜が引っ張られます。そのため、腺がんに侵された肺の組織を肉眼で見てみると、胸膜が引きつれているように見えます。たばこの成分や粉塵がたまって肺胞に沈着した炭粉もがんの病巣中心部に集まっています。 腺がんの次に多い肺がんが扁平上皮がんです。扁平上皮がんは肺門部にある太い気管支に発症することが多いがんです。 肺がんのなかでは比較的症状が早くから現れるのが特徴で、がんが比較的小さなうちから血痰や咳などが現れます。進行や転移もほかの肺がんと比べて遅いといわれています。また、発症には喫煙が大きな要因となっています。 大細胞がんも腺がんと同じ肺の末梢部に多く発症します。肺がん全体の5%にすぎないがんですが、進行・転移のスピードは小細胞がんの次に速く、早期発見が予後を左右します。 扁平上皮がんと同じに肺門部に多くできるのが小細胞がんです。小細胞がんの特徴は肺がんのなかでも非常に増殖のスピードが速く、ほかの部位に転移もしやすいことです。発見段階ではすでに進行していることが多く、手術のみで治癒することが難しく、抗がん剤などの化学療法がメインの治療となります。 長年の多量喫煙や大気汚染などがきっかけで肺胞の壁が破壊されて大きな穴(気腔の拡大)が多発し、肺の弾力性が弱まっていきます。 肺は気道を通じて直接外界に接しているため、病原菌や塵芥など、さまざまな有害物質に侵されやすくなっています。こうした因子により生じる肺の炎症が肺炎です。 気管支肺炎は、空気の通りが悪い末梢の気管支の炎症として始まり、まわりの肺胞へ広がっていきます。肺気腫では呼吸細気管支や肺胞、肺胞のうなど「肺実質」と呼ばれる組織が破壊されます。
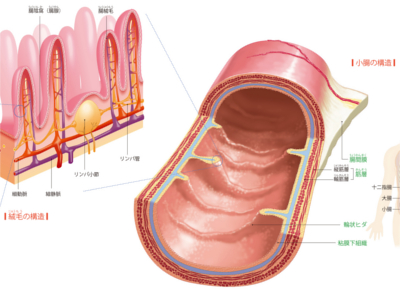
小腸のはたらき
小腸は十二指腸・空腸・回腸からなる臓器ですが、ここでは空腸と回腸を中心に解説します。 小腸は、消化における最終段階の作業を担うとともに、栄養素の吸収を行っています。 スムーズに栄養素を吸収するため、小腸はとても長く(6~7m)、その内壁を覆う粘膜には輪状のヒダがあるなど、表面積を大きくする構造になっています。 小腸は、十二指腸から先の前半約5分の2が空腸、後半約5分の3を回腸が占めています。 空腸と回腸は、解剖学的にはほとんど同じ構造をしており、生理学的に回腸のほうが腸液の分泌がやや多いという違いがありますが、両者のはたらきもほぼ同じです。 回腸と大腸の境には回盲弁という弁があり、これによって大腸の内容物が逆流しないようになっています。 小腸の直径は約4㎝あり、小腸の壁は外側の縦走筋と内側の輪状筋からなる2層構造になっています。これらの筋肉層のはたらきによって蠕動運動を行い、消化物を先へ先へと送り出します。 小腸の内壁は、表面を覆う粘膜が輪状のヒダになっていることに加え、粘膜が500万個もの絨毛に覆われています。この構造によって小腸全体の表面積は約200㎡と広くなり、効率よい栄養素の吸収を可能にしています。 絨毛の長さは約1mmで、表面は小腸上皮細胞(「栄養吸収細胞」ともいう)に覆われています。さらにその表面には微絨毛という細かい突起があり、この突起部分を刷子縁といいます。最終的な消化は、この刷子縁で行われています。 また、絨毛のなかには毛細血管網と1本のリンパ管が通っており、脂質はリンパ管に吸収されて静脈へ、脂質以外の栄養素は小腸上皮細胞に吸収され、毛細血管の血液に溶け込んで肝臓へと運ばれます。
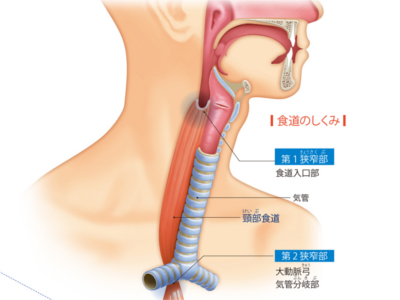
食道のはたらき・食道の構造
食道は、のどと胃をつなぐ細長い管状の器官です。胃や腸などと同じ消化器官の一つですが、消化の機能はなく、食べ物を胃へと運ぶための輸送路として働いています。 食道の長さは成人で25㎝~30㎝ほどあり、長径約2㎝、短径約1㎝の楕円形をしています。ふだん食道は前後につぶれて閉じており、食べ物が通るときにだけ、大きく広がります。 食べ物は、液体で1秒~10秒、固形物で30秒~60秒ほどで、食道を通過していきます。 食道は3つのセクションに分けられます。のどから鎖骨の辺りまでが「頸部食道」。「胸部食道」は最も長く、大動脈、気管支、心臓など重要な器官と隣り合っています。そして、横隔膜から食道・胃接合部(噴門部)までの最も短い部分が「腹部食道」です。 また、食道には生理的狭窄といって、もともとくびれて狭くなっている部分が3カ所あります。食道の入り口部分の「第1狭窄部」。「第2狭窄部」は気管支が交差する部分。「第3狭窄部」は、胃液が逆流しないよう狭くなっています。 これら狭窄部にはがんができやすく、"食べ物がつかえる"などの違和感がある場合は要注意です。 食道の壁は厚さが約4mm。一番内側は「粘膜」で覆われています。この粘膜は、食べ物が通過しやすいよう、また食道が食べ物で傷つかないよう丈夫で滑らかな「重層扁平上皮細胞」という組織でつくられています。 粘膜の外には、「粘膜筋板」という薄い筋肉の層があり、その外は「粘膜下層」といいます。 粘膜下層のさらに外には、「輪状筋」と「縦走筋」からなる固有筋層があり、食道の蠕動運動を担っているのがこれら筋肉の層です。そして、いちばん外側は「外膜」という膜状の結合組織で覆われています。
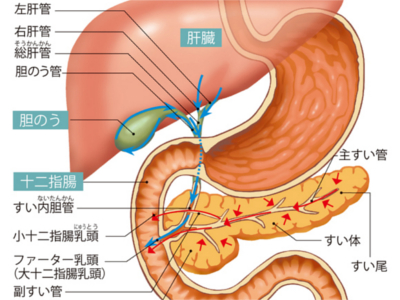
十二指腸のはたらき
腸は、十二指腸から肛門まで、全長約7.5mの管です。はたらきの違いから大きく小腸と大腸に分けられ、さらに小腸は十二指腸、空腸、回腸に、大腸は盲腸、結腸、直腸に分けられます。 十二指腸は、胃に続く小腸のはじまりの部分です。胃から送られてきた食べ物に胆汁やすい液といった消化液が加えられ、本格的な消化が開始されます。ただし、ここではまだ吸収は行われません。 十二指腸はC字形の形をした25cmほどの臓器。およそ指12本分ほどの長さであることから、その名で呼ばれています。十二指腸は、入り口付近の球部とこれに続く管部からなります。 球部は胃に近いため、胃液に含まれる胃酸による潰瘍ができやすい場所です。 管部には、ファーター乳頭(大十二指腸乳頭)、小十二指腸乳頭(副すい管)と呼ばれる大小2つの乳頭(孔の開いた突起のようなもの)があり、これらの孔から胆汁やすい液といった消化液が分泌されます。 十二指腸では、肝臓でつくられる胆汁と、すい臓から分泌されるすい液によって食べ物の消化を一気に進めます。 肝臓でつくられた胆汁は、胆のうに一時蓄えられ、濃縮されたのち、総胆管を経て十二指腸へと排出されます。 一方、すい臓から分泌されたすい液は、すい管を通って運ばれます。 胃から送られてきた食べ物が十二指腸に入ると、酸の刺激によって十二指腸腺からコレシストキニン・パンクレオザイミンというホルモンが分泌されます。 このホルモンのはたらきかけで、胆汁とすい液が十二指腸の小十二指腸乳頭とファーター乳頭から排出されます。