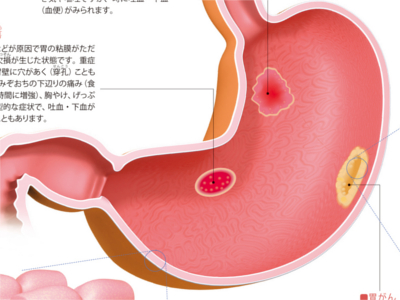
胃と大腸の病気(胃がん/急性胃炎/胃潰瘍/大腸ポリープ/結腸がん/虫垂炎/直腸がん)
胃と大腸の内側は表面を粘膜で覆われていますが、異変には非常にデリケートにできています。 そのため、胃は暴飲暴食などの刺激で胃粘膜が傷つきやすく、病的な変化をおこすと、痛みが生じたり、胸やけや吐き気など不快な症状が現れます。また、大腸は腹痛をはじめ、下痢や便秘、お腹が張った感じ、下血(血便)などの症状が現れます。 しかし、胃、大腸ともにがんやポリープなどができた場合、早期には自覚症状が現れにくく、病気を進行させてしまう恐れがあります。普段、異変を感じないからといって、胃や腸が丈夫だと過信はせずに定期的に検診を受けるよう心がけましょう。 胃壁の最も内側にある粘膜内の細胞が、何らかの原因でがん細胞となり、無秩序に増殖を繰り返すのが胃がんです。 がんは、はじめは30~60μm(1μmは1000分の1mm)の大きさから出発し、5㎜程度の大きさになったころから発見が可能になります。 がんは胃壁の外に向かって、粘膜下層、筋層、漿膜下層(しょうまくかそう)、漿膜へと徐々に深く広がり始めます。がんの深さが粘膜下層までのものを「早期胃がん」、粘膜下層を超えて筋層より深くに及ぶものを「進行胃がん」といいます。 早期胃がんは、診断・治療上の必要から、その病変部の表面の形状によって隆起型、表面隆起型、表面陥凹(かんおう)型、陥凹型に分類されます。 早期胃がんに特有の症状はありません(多くの場合、無症状です)。胸やけやげっぷ、食欲不振など胃炎とよく似た症状がでるケースもありますが、これは粘膜の炎症に関係したものです。 暴飲暴食や香辛料など刺激の強い食品、薬、ストレスなどが原因で胃粘膜に急性の炎症がおきた状態です。主な症状はみぞおちの下辺りの痛み、吐き気や嘔吐ですが、時に吐血・下血(血便)がみられます。 ストレスなどが原因で胃の粘膜がただれ、深い欠損が生じた状態です。重症になると胃壁に穴があく(穿孔(せんこう))こともあります。みぞおちの下辺りの痛み(食後1~2時間に増強)、胸やけ、げっぷなどが典型的な症状で、吐血・下血がみられることもあります。 結腸に発生するがんで、発生部位により右側結腸がん(上行結腸がん)、左側結腸がん(下行結腸がん、S状結腸がん)と呼ばれます。とくにS状結腸にはがんができやすく、直腸がんと合わせて大腸がん全体の約7割を占めます。 多くの場合、初期には無症状です。この部位にある内容物(便)は液状であり、比較的腸管が太いため、がんができても閉塞することはあまりありません。ただし、進行すると右下腹部のしこり、便秘や下痢、黒色便、貧血などの症状がみられます。 初期症状は下血(血便あるいは血液と粘液が混じった粘血便)です。この部位にある内容物(便)は固形で腸管も細いため、がんができると狭くなったり閉塞することがよくあります。そうなると便秘と下痢を繰り返したり、腹痛がしたり、便とガスが出なくなったりします。 盲腸の下にある腸管の一部・虫垂が細菌やウイルスに感染して炎症をおこし、化膿した状態です。主な症状は腹痛(初期にみぞおちやへその辺りから痛みだし、右下腹部へと移動)、吐き気、嘔吐です。炎症が進むにつれ、37~38℃の発熱がみられます。 大腸の粘膜から発生する隆起した突出物(腫瘤)を大腸ポリープといいます。 大腸ポリープは、がん化することはない"非腫瘍性ポリープ"とがん化する"腫瘍性ポリープ"に大別されます。 非腫瘍性ポリープには、若年性ポリープ(幼児、小児の直腸にできる)、炎症性ポリープ(大腸炎が治る過程でできる)、過形成ポリープ(高齢者の直腸にできる)があります。 腫瘍性ポリープは腺腫ともいいます。大腸ポリープの約8割は腺腫です。腺腫のほとんどが1cm以下の大きさですが、2cm以上に成長するとがん化の可能性が高くなります。大腸がんの多くはこの腺腫から発生すると考えられています。 大腸ポリープの形状は、茎のあるものや扁平なものまでさまざまです。加齢とともに増加する病気で、多くは無症状ですが、まれに下血がみられます。 大腸の終末部・直腸にできるがんです。固形状になった便が病変部を刺激するため、早期に下血(血便、粘血便)がみられることがよくあります。がんが大きくなって腸管を詰まらせると便秘と下痢を繰り返したり、排出された便が普段より細くなります。また、がんがあるため、排便しても腸に便が残っている感じがします。
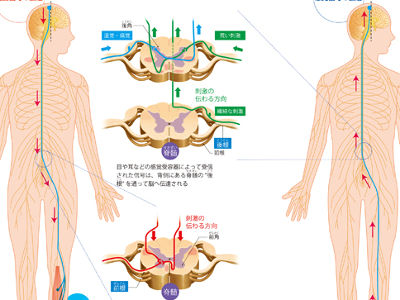
感覚神経と運動神経
末梢神経は、感覚神経と運動神経の2つに分けられます。 感覚神経には、脊髄神経後根のほか、「内耳神経」、「視神経」、「嗅神経」などがあります。 聞く、見る、触れる、嗅ぐなどの体外から受けた刺激に興奮して、脳の中枢にそれらの情報を伝える神経です。 感覚神経は伝達経路が末端から中央・中心に向かっているので「求心性神経」とも呼ばれます。 多くの脊髄神経では、皮膚の触覚・味覚を伝える感覚神経は、運動神経と混ざった形でからだ中に張り巡らされています。 運動神経は、大脳皮質から発せられた指令を、からだの各部位に伝えるための神経です。 伝達経路が中枢から末端、遠方に向かっているので「遠心性神経」とも呼ばれます。 また、向かった先が骨格筋の場合は「体性運動神経」、分泌腺や内臓の平滑筋の場合は「自律神経」となります。
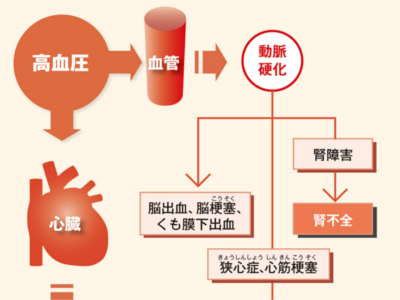
血圧検査の目的
高血圧の有無をチェック 血圧検査は、高血圧の有無や高血圧をもたらす病気を調べるための検査です。心臓がもっとも強いポンプ力で血液を送り出す"収縮期"の血圧と、心臓、静脈から血液を戻す"拡張期"の血圧を測定します。 医療機関の血圧測定では、正確な数値が得られる「水銀血圧計」を用いて、上腕動脈の血圧を測定します。 上腕動脈は心臓に近く、心臓に直結する大動脈起始部の血圧が反映されるため、心臓の状態を知る重要な手がかりになるからです。 実際の検査では、上腕部にカフ(駆血帯)を巻き、カフに空気を送って締め付け、空気を抜きながら測定します。 血圧は"心拍出量"と"血管抵抗"によって決められます。 たとえば、激しい運動をしているときは、心臓は心拍数を上げて大量の血液を送り出すため、血圧が上昇します。 また、気温が低いときや精神的に緊張したときなどは、末梢血管が収縮し、血管の抵抗性が高まるため、心臓は強い圧力で血液を送り出します。結果、やはり血圧は上昇します。 逆に、睡眠中やリラックスしているときは、それほどたくさんの血液を必要としませんから、心拍数も血圧も下がっています。 こうした心臓のはたらきや血圧は、自律神経によって自動的に調節されています。運動時や興奮状態にあるときは、交感神経が優位に働き、血圧が上がります。一方、安静時には副交感神経が優位となり、血圧は下がります。 日内変動 血圧は1日のなかで数値が変動します。 一般的には起床時に大きく上昇し、昼食時にピークとなります。夕方以降はゆるやかに低下し、睡眠時はもっとも低い状態で安定します。 日常の動作、行動、生活習慣など 血圧は食事、入浴、排泄、運動時などのほか、ストレスや喜怒哀楽などの興奮状態のときに上昇します。また、喫煙や飲酒などの生活習慣も、血圧を上昇させる大きな要因となります。 環境 血圧は、寒暖の差が激しいとき(10度以上の温度差)、季節の変わり目、冬の寒さなどのストレスによって上昇します。季節では、春から夏にかけては比較的低く、秋から冬にかけて高くなります。 ほかの病気との関連 血圧は脂質異常症、糖尿病、高尿酸血症、肥満、腎臓病、ホルモンの病気などと深い関連があります。 正常範囲を超えた血圧を長期間放置していると、血圧の負担のかかる血管や臓器が障害され、さまざまな合併症がおこってきます。 合併症をもたらす代表は、動脈硬化です。動脈硬化が進行すると、とくに脳、心臓、腎臓に深刻な合併症を引き起こします。 脳の血管の動脈硬化が進むと、脳出血や脳梗塞、くも膜下出血などの危険が高まります。また、心臓では、狭心症や心筋梗塞をおこしやすくなります。 いずれも命にかかわる重大な病気です。また、腎臓の細動脈や糸球体が硬化する腎硬化症では、腎機能の低下から腎不全に至ることもあります。 日本高血圧学会では、収縮期血圧140mmHg以上、拡張期血圧90mmHg以上を高血圧とし、治療の対象とされています。しかし、メタボリックシンドロームの診断基準では、収縮期血圧130mmHg以上、拡張期血圧85mmHg以上(いずれか、あるいは両方)であれば、内臓脂肪蓄積の改善をはじめとする生活改善が必要とされています。
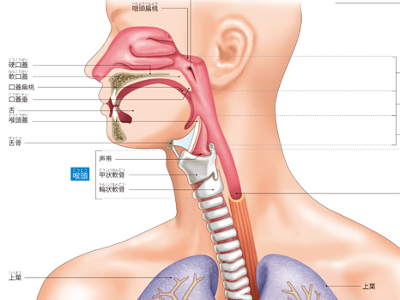
呼吸器のしくみ
通常「のど」と呼ばれている部分は、口腔、鼻腔、食道上部の咽頭、気管上部の喉頭までを指します。 のどは、呼吸器官としては外気との出入口にあたり、酸素を取り入れ、二酸化炭素を排出するはたらきをしています。また、食べ物の通り道、声を出すための器官という複数の役割も担っています。そして、外気から取り込まれた空気は、喉頭からさらに気管の奥へ送られます。 気管は、のどと肺をつなぐ管状の部分で、軟骨と筋肉でできています。気管は下端が2本に分岐しており、分岐から先を「気管支」と呼びます。 気管支は、左右の肺まで続く主気管支、肺の中で細かく分岐する細気管支からなります。 肺は、脊椎、肋骨、胸骨でつくられた鳥かご状の胸郭で囲まれている、リーフ型をした袋状の呼吸器官です。左右の肺は対称ではなく、右肺は上葉、中葉、下葉の3つに分かれているのに対し、左肺は近くに心臓があることから上葉、下葉のみで、右肺に比べて小さめにできています。内部では、気管支、肺動脈、肺静脈がすみずみまでのびています。 呼吸器経路で運ばれてきた空気は、肺の中の呼吸細気管支と呼ばれるいちばん末端の気管支から、酸素と二酸化炭素の交換を行う肺胞まで到達します。
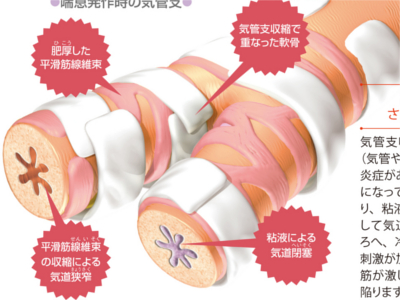
呼吸器の病気の仕組み(喘息/気管支炎/肺炎/肺気腫/肺がん)
気管支には平滑筋という筋肉が張り巡らされ、肺のすみずみにわたる空気の流れを調節しています。気管支の平滑筋が激しく収縮したり、粘液の分泌が高まるなどして気管支が狭くなると空気がスムーズに流れなくなり、呼吸困難をきたします。このような事態を招く代表的な病気が「気管支喘息」や「急性気管支炎」です。また、「肺炎」や「肺気腫」など、肺胞に異常がある場合も、スムーズな呼吸ができなくなります。 気管支喘息の患者さんの気道(気管や気管支)には、慢性の炎症があり、気道の粘膜が過敏になっています。また、むくんだり、粘液の分泌が増加するなどして気道が狭くなっているところへ、冷気やたばこの煙などの刺激が加わると、気管支の平滑筋が激しく収縮し、呼吸困難に陥ります。 気管支の内面を覆う粘膜には、線毛の生えた粘膜上皮細胞がきれいに並んでいます。粘液の分泌も活発ではなく、血管にもうっ血は生じていません。 ウイルスや細菌に感染して急性の炎症がおきると、気管支の粘膜にむくみが生じ、粘液の分泌も増加します。さらに進行すると粘膜上皮細胞がはがれ落ちて血管のうっ血が生じ、膿のような粘液が出てきます。 肺がんは、肺や気管支などにできる悪性の腫瘍です。肺がんは「小細胞」がんと「非小細胞がん」とに大別され、さらに非小細胞がんは"腺がん""扁平上皮がん""大細胞がん"に分けられます。 いずれも、肺や気管支などの正常な細胞が、がん細胞化して増殖・進行していきます。また、肺には無数の毛細血管が走っているため、肺にできたがんが血液にのって全身に運ばれ、他臓器に転移しやすいのが特徴です。発がんの主な原因は、喫煙、大気汚染、アスベストなどが考えられています。 肺がんのなかで、日本人にもっとも多いのが腺がんです。腺がんは肺の末梢部に発生するがんの一つで、とくに肺を包んでいる膜である胸膜に近い場所に発症しやすいのが特徴です。 また、がんに侵された肺胞はつぶれていきますが、その際につぶれた部分を覆っている胸膜が引っ張られます。そのため、腺がんに侵された肺の組織を肉眼で見てみると、胸膜が引きつれているように見えます。たばこの成分や粉塵がたまって肺胞に沈着した炭粉もがんの病巣中心部に集まっています。 腺がんの次に多い肺がんが扁平上皮がんです。扁平上皮がんは肺門部にある太い気管支に発症することが多いがんです。 肺がんのなかでは比較的症状が早くから現れるのが特徴で、がんが比較的小さなうちから血痰や咳などが現れます。進行や転移もほかの肺がんと比べて遅いといわれています。また、発症には喫煙が大きな要因となっています。 大細胞がんも腺がんと同じ肺の末梢部に多く発症します。肺がん全体の5%にすぎないがんですが、進行・転移のスピードは小細胞がんの次に速く、早期発見が予後を左右します。 扁平上皮がんと同じに肺門部に多くできるのが小細胞がんです。小細胞がんの特徴は肺がんのなかでも非常に増殖のスピードが速く、ほかの部位に転移もしやすいことです。発見段階ではすでに進行していることが多く、手術のみで治癒することが難しく、抗がん剤などの化学療法がメインの治療となります。 長年の多量喫煙や大気汚染などがきっかけで肺胞の壁が破壊されて大きな穴(気腔の拡大)が多発し、肺の弾力性が弱まっていきます。 肺は気道を通じて直接外界に接しているため、病原菌や塵芥など、さまざまな有害物質に侵されやすくなっています。こうした因子により生じる肺の炎症が肺炎です。 気管支肺炎は、空気の通りが悪い末梢の気管支の炎症として始まり、まわりの肺胞へ広がっていきます。肺気腫では呼吸細気管支や肺胞、肺胞のうなど「肺実質」と呼ばれる組織が破壊されます。
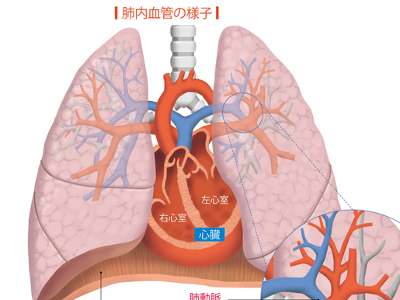
呼吸をつかさどる気管・気管支・肺
喉頭から肺へのびる気管は、直径約15mm、長さ約10㎝―。軟骨と筋肉でつくられている管状の器官です。 私たちは、呼吸が止まると生命を維持することができません。そのため空気の通り道となる気管は、管をガードするように気管軟骨というU字形の軟骨が積み重なり、気管が狭まらないよう確保されています。 気管から枝分かれした2本の気管支(主気管支)は、右肺と左肺に分かれ、さらに肺のなかで20回ほど分岐を繰り返して肺のなかに広がっています。 分岐した気管支は先端から末端へ向かって、細気管支、終末気管支、呼吸気管支、肺胞管となり、終点は肺胞がブドウの房のようにつながった形状になっています。 呼吸筋の作用による肺の拡張で、鼻や口から空気を吸い込むと、空気は咽頭で合流し、気管から左右の肺へ運ばれ、最終的に肺胞へ送られます。 途中、気管や気管支の内面の粘膜や線毛が、通過する空気中の異物、細菌などを捕らえます。このように気管や気管支は、空気清浄機のように空気中の異物をろ過しつづけ、清浄な空気を肺へ送るのです。途中で捕らえられた異物や細菌は、咳やくしゃみ、痰と共に口や鼻から排出されます。 肺は脊椎、肋骨、胸骨で囲まれた臓器です。 灰は呼吸を通じて、空気から酸素を体内に取り込むという、大切な役割を担っています。 しかし、肺は自らの力で空気の出し入れはできず、胸壁の拡大・縮小にしたがって空気の吸入・排出を行っています。 また、肺の表面を覆う胸膜という軟らかい膜が、胸壁と肺との間で起こる衝撃を緩和しています。 肺の構成は上葉、中葉、下葉、の3つに分かれた「右肺」、上葉、下葉に分かれた「左肺」の2つで1対になります。 左肺が右肺よりも少し小さいのは、心臓が近くにあるためです。 肺のなかは気管支と心臓からつながる肺動脈、肺静脈がすみずみまでのびていて、それぞれが肺胞に入り込んでいます。 気管支が分岐した呼吸細気管支の末端に、ブドウの房のように複数ある小さな袋が肺胞です。 一つ一つの肺胞の外側には、肺動脈、肺静脈からそれぞれ分岐した肺胞毛細血管が走っていて、この毛細血管内の血液中二酸化炭素と、肺胞内の酸素がガス交換を行っています。 一つひとつの肺胞は微小ですが、左右2つの肺に約6億もの肺胞が広がり、その表面積は60㎡にも及ぶといわれます。 肺には2種類の血管があります。1つは血液ガス交換をするための「機能血管」で、心臓の右心室から出ている肺動脈から肺胞までをつないでいます。ガス交換をしたのちに肺静脈となり、心臓の左心室へつながります。 もう1つは、肺そのものを養っている「栄養血管」です。栄養血管へは直接大動脈から血液が送られ、大静脈へ戻っていきます。 肺の役割は、血液に酸素を送り、血液から二酸化炭素を受け取るという、血液中の"ガス交換"です。 ガス交換を行うのは、気管支の末端とつながる"肺胞"です。 安静時、直径約0.2mmの袋状の肺胞は、壁も非常に薄く、表面を網の目のように走る肺胞毛細血管と肺胞との間で、酸素と二酸化炭素の交換を行います。 このガス交換時、赤血球に含まれるヘモグロビンのはたらきが重要となります。 ヘモグロビンは、血中の酸素が濃いところでは酸素と結合し、薄いところでは酸素を放出します。 また、二酸化炭素が濃いと二酸化炭素と結合し、薄いと放出するはたらきも併せもっています。 全身から肺に戻ってきた二酸化炭素を多く含んだヘモグロビンは、肺のなかで二酸化炭素を放出し、新しい酸素を取り入れて、再び全身へと出ていきます。 そして、酸素を必要とする細胞をみつけると、ヘモグロビンは間質液という組織間液のなかに酸素をうつし、細胞はそこから酸素を受け取ります。 逆に細胞からは間質液中に不要となった二酸化炭素が排出され、それが血液に取り込まれて肺に運ばれていきます。 肺胞内のガス交換を「外呼吸」、全身の細胞とのガス交換を「内呼吸」といいます。 全身から心臓に戻された二酸化炭素を含んだ血液は、肺内で新たな酸素を受け取り、再び勢いよく全身に送り出されていきます。
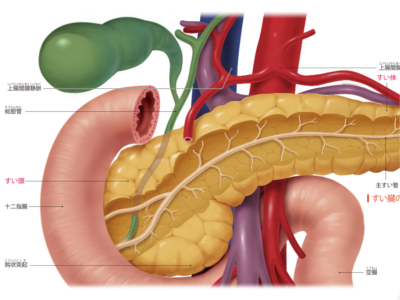
すい臓のはたらき
すい臓は胃の裏側、脊椎の間に位置する長さ15㎝ほどの小さな臓器です。 形はおたまじゃくしに似た横長。右端は「十二指腸」に抱え込まれるように接し、左端は「脾臓」と隣り合っています。十二指腸に接している部分を「すい頭部」、中間を「すい体部」、脾臓に接している部分を「すい尾部」といいます。 すい臓は肝臓に次ぐ大きさをもつ腺組織で、消化液を分泌する"外分泌部"と、ホルモンを分泌する"内分泌部"からなっています。 外分泌部は枝分かれした導管と、その末端につながる腺房からできており、すい液の主成分である消化酵素は腺房の腺房細胞から、水分や電解質は導管から分泌されます。これを「外分泌」といいます。 腺房細胞から分泌されたすい液は、導管を通って送り出されます。導管は合流を重ねながら、次第に太い1本の管になり(主すい管といいます)すい液は、主すい管を通って、十二指腸へと運ばれます。 また、すい臓には、ホルモンを分泌する機能もあります。これを「内分泌」といい、内分泌部で行われます。 内分泌部は外分泌組織のなかに点在し、顕微鏡で見ると海に浮かぶ島のようにも見えることから、発見者の名前をとって「ランゲルハンス島(すい島ともいう)」と呼ばれています。ランゲルハンス島は特別な細胞の小さな集団で、すい臓全体に100万個以上の島があるといわれています。 ランゲルハンス島ではインスリン、グルカゴン、ソマトスタチンなどのホルモンが分泌されています。これらのホルモンは、島をとりまく毛細血管に分泌され、血液にのって全身へと運ばれます。
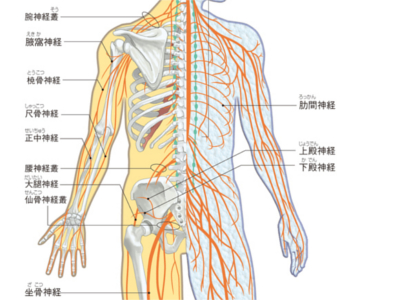
全身の神経網
判断や思考などの知的な活動や、呼吸など体内で営まれる生命活動、あるいは歩く、走るといった運動は、人体の情報処理システム「神経系」によってコントロールされています。 この情報処理システムは、脳・脊髄からなる中枢神経と、中枢神経とからだの各部を結ぶ情報連絡路である末梢神経によって支えられています。 末梢神経が集めた情報は、すべて電気信号化されて神経細胞間で伝達されます。そして、最終的に中枢神経に届けられると、その信号を中枢神経が処理し、脳からの伝達信号にして末梢神経に送るシステムになっています。 末梢神経には、脳からでている脳神経、脊髄からでている脊髄神経があります。また、伝達する情報の種類により、体性神経と自律神経の2種類に分類されます。 体性神経には、感覚神経、運動神経の2種類があります。感覚神経は、視覚、聴覚、触覚、味覚などの情報を信号にして中枢神経(脳)に伝達し、運動神経は、脳から出る指令(運動命令)を、運動をする部位の筋に伝達します。 自律神経には、交感神経、副交感神経の2種類の神経があります。からだや環境の状況に応じて、脳からの調整を受けながら呼吸、心拍、体温、血圧、発汗、消化吸収、尿の生成など生命を維持するための機能をコントロールしています。
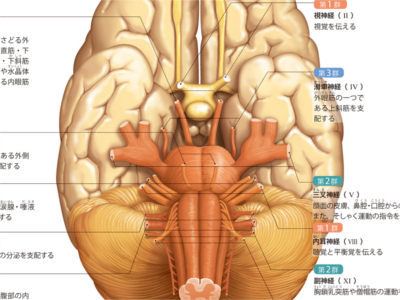
「脳神経」は3つに分類される
脳からは12対の脳神経が出ています。いずれも、脳とからだの各部位とを結んでいる末梢神経で、各神経は第1群~3群に分類されます。 第1群~3群の神経には、Ⅰ嗅神経、Ⅱ視神経、Ⅲ動眼神経、Ⅳ滑車神経、Ⅴ三叉神経、Ⅵ外転神経、Ⅶ顔面神経Ⅷ内耳神経、Ⅸ舌咽神経、Ⅹ迷走神経、XI副神経、XII舌下神経のように、神経と脳が接続されている部位によって、頭部から尾部の順に番号がつけられています。 このうち嗅神経と視神経、内耳神経は、受け取った情報を脳に伝える"求心性神経"のみで、動眼神経、滑車神経、外転神経、舌下神経は、"遠心性神経"のみですが、そのほかの5種の神経は、求心性神経と脳からの指令を各器官に送る"遠心性神経"が混在しています。
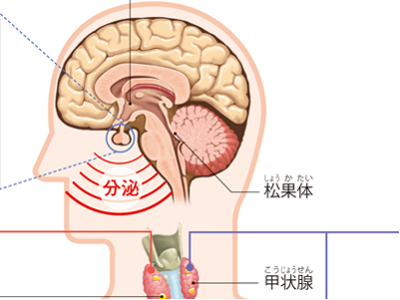
ホルモンのはたらきと役割
からだの各器官の活動は、「神経系」と「内分泌系」によって制御されています。 神経系とは、神経細胞と神経線維からなるネットワークで、脳とからだの各部位を結び、情報と指令の受け渡しをしています。 一方、内分泌系とは、からだのある場所で分泌(生産)されたホルモンが血液などを介して全身に運ばれ、各臓器や器官のはたらきを調節するものです。 ホルモンを分泌する器官を「内分泌腺」といいます。さまざまな臓器や器官の機能は、脳の中枢神経によって統合され、内分泌腺から分泌されるホルモンによって、適度な状態に保たれているのです。 ホルモンを分泌している内分泌腺には、脳にある「視床下部」「下垂体」「松果体」、頸部にある「甲状腺」とその後ろにある「副甲状腺」、胸部にある「心臓」、腹部にある「消化管」、「副腎」、「腎臓」、「すい臓」、そして男性では「精巣」、女性では「卵巣」と「胎盤」があります。また、これらの内分泌腺以外にも、肥満細胞から産生されるホルモンもあります。 体内には前述のようにホルモンを分泌するさまざまな内分泌腺がありますが、ホルモン分泌の司令塔としてはたらいているのが、視床下部と下垂体です。 まず、視床下部は、脳からの指令やからだからの情報を受けてホルモンを分泌します。 次に、視床下部から分泌されたホルモンを受けとった下垂体は、からだが必要としているホルモンを末梢の内分泌腺に分泌させるための指令となるホルモンを分泌します。 そして、副腎、甲状腺などの末梢の内分泌腺が、送られてきたホルモンに従って自らのホルモンを分泌することで、からだの生命バランスが保たれているのです。