
胃の構造とはたらき
胃は袋状の臓器で、長さは成人で約25㎝。からだの中心よりやや左よりの、左上腹部からへその間に位置しています。 胃の容積は、空腹時には50ml以下ですが、食後には1.5l、詰め込めば2lにもなります。口腔から肛門まで連なる消化管のなかで、もっとも大きな容積をもつ臓器が胃です。 胃は食道から送られてきた食べ物を消化しながら、小腸の受け入れを待ちます。そして、少しずつゆっくりと、粥状になった食べ物を小腸の最初の部分である十二指腸へ送り出します。このように、食べ物を一時的に蓄えること、胃液(塩酸とペプシン)によって、たんぱく質を分解することが胃の二大機能です。 食べ物が胃を通過するのに要する時間は、液体ならば数分以内、固形物では1~2時間程度です。しかし、脂肪を多く含む脂っこい食べ物は、3~4時間ほど胃にとどまります。 食道とつながる胃の入り口部分を「噴門」、胃の天井に当たる部分を「胃底」、胃の大部分を占める中央部を「胃体」、そして十二指腸とつながる胃の出口部分を「幽門」と呼びます。 幽門は括約筋という筋肉でできています。括約筋は輪状の筋肉で、胃の出口を閉じたり開いたりすることによって、胃の内容物の貯留・排出を調節しています。「括る」という文字にあるように、バルブのような役割をもつ筋肉といってもよいでしょう。 幽門は、食べ物が中性か弱酸性ならば開きますが、強い酸性の場合は、十二指腸の内壁が酸でただれないよう、反射的に閉じるようになっています。 胃液は、胃の内側を覆う粘膜の「胃腺」から分泌されます。胃腺には、①「塩酸」を分泌する「壁細胞」、②「ペプシノーゲン」「胃リパーゼ」を分泌する「主細胞」、③胃壁を守る「粘液」を分泌する「副細胞」の3つの細胞があります。胃底部や胃体部の胃腺からは塩酸やペプシノーゲンが多めに分泌され、噴門と幽門の胃腺からは粘液が多めに分泌されます。 塩酸、ペプシノーゲン、粘液が合わさって胃液となりますが、塩酸には食べ物を殺菌して、腐敗・発酵を防ぐはたらきがあります。 ペプシノーゲンは、たんぱく質を分解する強力な消化酵素「ペプシン」の前駆物質です。 ペプシノーゲンは、壁細胞が分泌する塩酸に活性化されて、ペプシンに変化して初めて機能します。副細胞が分泌する粘液は、塩酸で胃壁がただれないよう防御する役割を果たします。
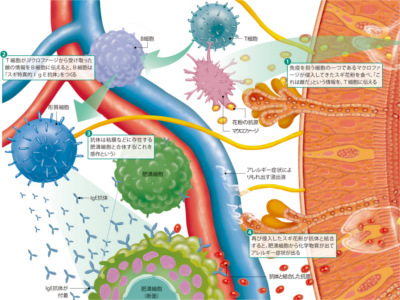
花粉症の仕組みと人体への影響(スギ花粉皮膚炎)
免疫が花粉に対して過敏に反応し(アレルギー反応)、多彩な症状が現れるのが花粉症です。さまざまな植物の花粉で花粉症がおきますが、代表格は"スギ花粉"です。 スギ花粉症がわが国で初めて報告されたのは昭和30年代終盤。以来、毎春、スギ花粉に悩まされる人(とくに小児)が増加しているといわれます。その要因の一つとして、国産木材の利用低迷などにより伐採が進まず、花粉を多くつける樹齢30年以上のスギ林が増加―。スギ花粉飛散量が増えたことがあげられます。 花粉症は、アトピー性皮膚炎などのアレルギー疾患をもつ人、あるいは家族に何らかのアレルギーがある人がなりやすいと考えられています。 また、今まで花粉症になったことがない人でも、大量の花粉にさらされると免疫が花粉に過敏に反応するようになり、花粉症を発症しやすくなります。 花粉症は、まず体内で以前侵入した花粉を"悪者"と記憶する「感作(かんさ)」という状態がつくられたところへ、新たに花粉が侵入してきた際に発症します。鼻の粘膜に花粉がつくと、くしゃみや鼻水、鼻づまりなどの症状が現れます。目(結膜)の粘膜に花粉がつくと、目のかゆみや涙目、充血などの症状が現れます。大半はこのような目や鼻の症状を訴えるため、「花粉症は目や鼻の病気」と思われがちです。しかし近年、前述の症状以外に、咳や頭痛、全身倦怠感、発熱などを伴うことがあることが知られるようになり、現在、「花粉症は全身性疾患だ」と考えられています。 花粉症の多彩な症状のなかで、最近、とくに注目されているのが"スギ花粉皮膚炎"です。目の周りや頬、あるいは首の皮膚がカサカサして赤い斑点ができ、かゆみが現れます。多くの場合、ジュクジュクした湿疹にはならず、軽症のまま軽快します。また、春以外の季節には見られないことも特徴です。 スギ花粉皮膚炎は、皮膚に花粉が触れることによって発症します。本来、皮膚の一番外側にある角層が花粉などの異物を通さないバリアとして機能し、健康な皮膚が保たれていますが、乾燥などで角層のバリア機能が弱まってしまうと花粉が角層の奥へ侵入してアレルギー反応が出現、スギ花粉皮膚炎がおきる、と考えられています。 ①免疫を担う細胞の一つであるマクロファージが侵入してきたスギ花粉を食べ、「これは敵だ」という情報を、T細胞に伝える ②T細胞が、マクロファージから受け取った敵の情報をB細胞に伝えると、B細胞は「スギ特異的IgE抗体」をつくる ③抗体は粘膜などに存在する肥満細胞と合体する(これを感作という) ④再び侵入したスギ花粉が抗体と結合すると、肥満細胞から化学物質が出てアレルギー症状が出る
肝臓の病気(急性肝炎/劇症肝炎/慢性肝炎/肝硬変/肝がん)
肝臓は胆汁の生成をはじめ、糖質やたんぱく質、脂肪などの栄養素の分解・合成と貯蔵、有害な物質の無毒化・排泄、各種ビタミンの活性化および貯蔵など、数多くの仕事をこなしています。そのほとんどは、肝臓の体積の約8割を占める肝細胞が担っています。 肝細胞が障害されると肝機能は低下しますが、このような事態を招く病気の代表が、「肝炎」です。 本来、肝臓は再生力の旺盛な臓器ですが、肝炎が慢性化して肝細胞の壊死が進んで、「肝硬変」に至ると、元に戻らなくなります。また、肝硬変になると「肝がん」を発症する危険も増してきます。 6カ月以上肝臓の炎症が持続し、検査数値の異常が続くものが慢性肝炎です。B型肝炎、C型肝炎の慢性化以外に、免疫異常やアルコールによる慢性肝炎もあります。肝細胞壊死は比較的軽度ですが、壊死・再生を繰り返すうちに肝臓の線維化(細胞がなくなり、固くなる)が進みます。 肝細胞が壊死と再生を繰り返すうちに、線維が増えてきてこぶのようなもの(結節)をつくり、肝臓が硬くなっていきます。こうなると肝臓内の血流が悪くなり、さらに肝機能が低下。食道粘膜下層の静脈が瘤状に隆起する食道静脈瘤などの問題が生じやすくなります。また、肝がんに進展することもあります。 肝臓に初発するがんの約9割は、肝細胞から発生する肝細胞がんです。肝細胞がんの8割以上に肝硬変がみられますが、慢性肝炎から発生する場合もあります。 肝炎ウイルス(主にA型・B型・C型)やアルコール、薬剤などによって肝細胞が破壊されますが、多くの場合は、再び修復されて元に戻ります。ただし、まれに劇症肝炎に陥ることもあります。また、ウイルス性肝炎のうちB型肝炎、C型肝炎は慢性化しやすいとされています。 肝臓が広い範囲で侵されて、肝機能が高度に障害されます。昏睡などの意識障害が発生し、生命の危険にさらされます。急性肝炎の約2%が劇症化するといわれています。
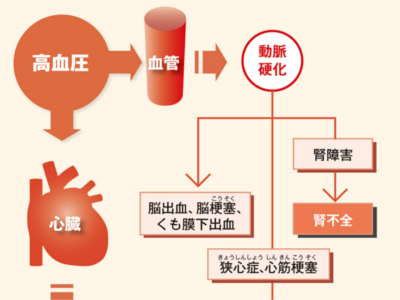
血圧検査の目的
高血圧の有無をチェック 血圧検査は、高血圧の有無や高血圧をもたらす病気を調べるための検査です。心臓がもっとも強いポンプ力で血液を送り出す"収縮期"の血圧と、心臓、静脈から血液を戻す"拡張期"の血圧を測定します。 医療機関の血圧測定では、正確な数値が得られる「水銀血圧計」を用いて、上腕動脈の血圧を測定します。 上腕動脈は心臓に近く、心臓に直結する大動脈起始部の血圧が反映されるため、心臓の状態を知る重要な手がかりになるからです。 実際の検査では、上腕部にカフ(駆血帯)を巻き、カフに空気を送って締め付け、空気を抜きながら測定します。 血圧は"心拍出量"と"血管抵抗"によって決められます。 たとえば、激しい運動をしているときは、心臓は心拍数を上げて大量の血液を送り出すため、血圧が上昇します。 また、気温が低いときや精神的に緊張したときなどは、末梢血管が収縮し、血管の抵抗性が高まるため、心臓は強い圧力で血液を送り出します。結果、やはり血圧は上昇します。 逆に、睡眠中やリラックスしているときは、それほどたくさんの血液を必要としませんから、心拍数も血圧も下がっています。 こうした心臓のはたらきや血圧は、自律神経によって自動的に調節されています。運動時や興奮状態にあるときは、交感神経が優位に働き、血圧が上がります。一方、安静時には副交感神経が優位となり、血圧は下がります。 日内変動 血圧は1日のなかで数値が変動します。 一般的には起床時に大きく上昇し、昼食時にピークとなります。夕方以降はゆるやかに低下し、睡眠時はもっとも低い状態で安定します。 日常の動作、行動、生活習慣など 血圧は食事、入浴、排泄、運動時などのほか、ストレスや喜怒哀楽などの興奮状態のときに上昇します。また、喫煙や飲酒などの生活習慣も、血圧を上昇させる大きな要因となります。 環境 血圧は、寒暖の差が激しいとき(10度以上の温度差)、季節の変わり目、冬の寒さなどのストレスによって上昇します。季節では、春から夏にかけては比較的低く、秋から冬にかけて高くなります。 ほかの病気との関連 血圧は脂質異常症、糖尿病、高尿酸血症、肥満、腎臓病、ホルモンの病気などと深い関連があります。 正常範囲を超えた血圧を長期間放置していると、血圧の負担のかかる血管や臓器が障害され、さまざまな合併症がおこってきます。 合併症をもたらす代表は、動脈硬化です。動脈硬化が進行すると、とくに脳、心臓、腎臓に深刻な合併症を引き起こします。 脳の血管の動脈硬化が進むと、脳出血や脳梗塞、くも膜下出血などの危険が高まります。また、心臓では、狭心症や心筋梗塞をおこしやすくなります。 いずれも命にかかわる重大な病気です。また、腎臓の細動脈や糸球体が硬化する腎硬化症では、腎機能の低下から腎不全に至ることもあります。 日本高血圧学会では、収縮期血圧140mmHg以上、拡張期血圧90mmHg以上を高血圧とし、治療の対象とされています。しかし、メタボリックシンドロームの診断基準では、収縮期血圧130mmHg以上、拡張期血圧85mmHg以上(いずれか、あるいは両方)であれば、内臓脂肪蓄積の改善をはじめとする生活改善が必要とされています。
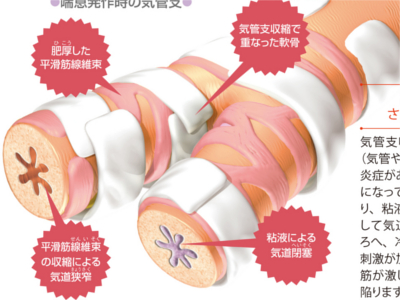
呼吸器の病気の仕組み(喘息/気管支炎/肺炎/肺気腫/肺がん)
気管支には平滑筋という筋肉が張り巡らされ、肺のすみずみにわたる空気の流れを調節しています。気管支の平滑筋が激しく収縮したり、粘液の分泌が高まるなどして気管支が狭くなると空気がスムーズに流れなくなり、呼吸困難をきたします。このような事態を招く代表的な病気が「気管支喘息」や「急性気管支炎」です。また、「肺炎」や「肺気腫」など、肺胞に異常がある場合も、スムーズな呼吸ができなくなります。 気管支喘息の患者さんの気道(気管や気管支)には、慢性の炎症があり、気道の粘膜が過敏になっています。また、むくんだり、粘液の分泌が増加するなどして気道が狭くなっているところへ、冷気やたばこの煙などの刺激が加わると、気管支の平滑筋が激しく収縮し、呼吸困難に陥ります。 気管支の内面を覆う粘膜には、線毛の生えた粘膜上皮細胞がきれいに並んでいます。粘液の分泌も活発ではなく、血管にもうっ血は生じていません。 ウイルスや細菌に感染して急性の炎症がおきると、気管支の粘膜にむくみが生じ、粘液の分泌も増加します。さらに進行すると粘膜上皮細胞がはがれ落ちて血管のうっ血が生じ、膿のような粘液が出てきます。 肺がんは、肺や気管支などにできる悪性の腫瘍です。肺がんは「小細胞」がんと「非小細胞がん」とに大別され、さらに非小細胞がんは"腺がん""扁平上皮がん""大細胞がん"に分けられます。 いずれも、肺や気管支などの正常な細胞が、がん細胞化して増殖・進行していきます。また、肺には無数の毛細血管が走っているため、肺にできたがんが血液にのって全身に運ばれ、他臓器に転移しやすいのが特徴です。発がんの主な原因は、喫煙、大気汚染、アスベストなどが考えられています。 肺がんのなかで、日本人にもっとも多いのが腺がんです。腺がんは肺の末梢部に発生するがんの一つで、とくに肺を包んでいる膜である胸膜に近い場所に発症しやすいのが特徴です。 また、がんに侵された肺胞はつぶれていきますが、その際につぶれた部分を覆っている胸膜が引っ張られます。そのため、腺がんに侵された肺の組織を肉眼で見てみると、胸膜が引きつれているように見えます。たばこの成分や粉塵がたまって肺胞に沈着した炭粉もがんの病巣中心部に集まっています。 腺がんの次に多い肺がんが扁平上皮がんです。扁平上皮がんは肺門部にある太い気管支に発症することが多いがんです。 肺がんのなかでは比較的症状が早くから現れるのが特徴で、がんが比較的小さなうちから血痰や咳などが現れます。進行や転移もほかの肺がんと比べて遅いといわれています。また、発症には喫煙が大きな要因となっています。 大細胞がんも腺がんと同じ肺の末梢部に多く発症します。肺がん全体の5%にすぎないがんですが、進行・転移のスピードは小細胞がんの次に速く、早期発見が予後を左右します。 扁平上皮がんと同じに肺門部に多くできるのが小細胞がんです。小細胞がんの特徴は肺がんのなかでも非常に増殖のスピードが速く、ほかの部位に転移もしやすいことです。発見段階ではすでに進行していることが多く、手術のみで治癒することが難しく、抗がん剤などの化学療法がメインの治療となります。 長年の多量喫煙や大気汚染などがきっかけで肺胞の壁が破壊されて大きな穴(気腔の拡大)が多発し、肺の弾力性が弱まっていきます。 肺は気道を通じて直接外界に接しているため、病原菌や塵芥など、さまざまな有害物質に侵されやすくなっています。こうした因子により生じる肺の炎症が肺炎です。 気管支肺炎は、空気の通りが悪い末梢の気管支の炎症として始まり、まわりの肺胞へ広がっていきます。肺気腫では呼吸細気管支や肺胞、肺胞のうなど「肺実質」と呼ばれる組織が破壊されます。
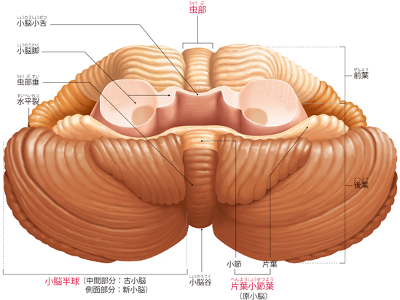
小脳・脳幹のはたらき
脳全体の約1割の重量をもつ小脳は、小脳虫部を中央に、左右一対の小脳半球で構成されています。 小脳は新小脳、古小脳、原小脳の3つに分けられ、新小脳は大脳から送られる運動指令を自動化して脳にフィードバックするはたらきを、古小脳と原小脳は、平衡感覚や筋からの情報を利用した姿勢の維持や、細かい運動調整に関与しています。 細かい溝が多数走っている小脳表面は、神経細胞が集まっている小脳皮質で覆われています。全身から届いた情報を整理、統合し、赤核や視床を経由して大脳皮質や全身に伝達しています。 また、手足、眼球などの運動動作は、大脳皮質に情報を送らず、小脳自らが脳幹や脊髄経由で直接筋肉に指令を送り、調整しています。 脳幹は、大脳の下方にある間脳に続く中脳、橋、延髄で構成されています。小脳は橋の背面にのるように位置することから、脳幹は大脳と脊髄を結ぶ通路の役割も果たしています。 間脳は、視床と視床下部に分けられます。視床は脊髄を通って送られてきた嗅覚以外の感覚情報を大脳に伝える中継点の役割があります。視床下部は、自律神経系と内分泌系の神経伝達の中枢です。 脳幹では、中脳が視覚・聴覚の反射、橋では呼吸リズム、嚥下などの反射運動の神経伝達を担当しています。さらに、延髄は代謝・血液循環の調節に関与しています。 生命の維持に重要な自律神経の中枢と関係するほか、呼吸、心拍、体温調節など、間脳・脳幹は生命維持に深くかかわる重要なはたらきを遂行する器官です。
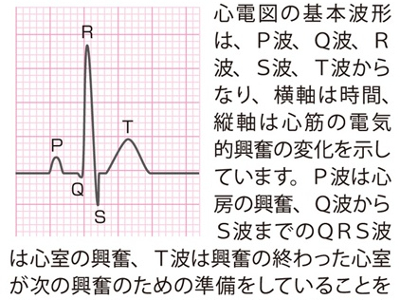
心臓検査の目的
心電図とは、心臓の機能や心臓病の有無を調べる検査です。心筋が収縮する際の電気的な興奮をからだの表面に貼り付けた電極でとらえ、時間的な変化を波形として記録します。 心臓は、洞結節という部分が発する電気信号の刺激によって、心筋が収縮と拡張を繰り返しています。電流の伝わり方や心臓そのものに異常があると、心電図の波形に異常が現れます。 「正常」の場合の心電図では、一連の波形が規則正しく連続して現れますが、波形が乱れたり、波がとんだり、波の間隔が不規則になるときは「異常あり」とされます。ただし、心電図の異常だけでは、心臓病を診断することはできず、さらにくわしい検査が必要になります。 心電図の異常の要因には、不整脈など心臓のリズムの異常、狭心症や心筋梗塞、心筋症、心肥大、心膜炎、心臓弁膜症、心房中隔欠損症などが考えられます。 不整脈には洞性徐脈や洞性頻脈、脚ブロック、期外収縮、心房細動、房室ブロックなどさまざまな種類がありますが、不整脈のすべてが危険なわけではありません、くわしい検査を受けた上で「治療の必要なし」とされた場合は、必要以上に不安がらないことです。 不整脈が発見された場合は、さらにくわしい検査をして、危険な不整脈なのか、そうではない不整脈なのかを見極めることが大切です。

腎臓・尿検査の目的
尿たんぱく・尿糖・尿潜血・尿沈渣は、主に腎臓や尿路の機能の障害を調べるための検査です。 血液中のたんぱくは、腎臓の糸球体でろ過され、99%以上は尿細管で再吸収されて血液に戻り、残りの約1%が尿中に排泄されます。尿たんぱくでは、この尿中のたんぱくの量を調べます。 尿糖では、血液中から尿中にもれ出したブドウ糖を調べる検査です。糖尿病の有無を調べる代表的な検査です。 尿潜血は、主に腎臓や膀胱、尿道など、尿の通り道の出血を調べます。 尿沈渣とは、採取した尿を遠心分離機にかけて沈殿してくる固形成分を調べる検査で、尿たんぱくや尿糖、尿潜血などで異常がみられたときに、尿中に出てくる細胞や細菌などをくわしく調べるために行われます。 尿たんぱく(定性検査)は、試薬や試験紙を使って行われます。そして、試薬や試験の色が変わらなければ「陰性」、異常なしとされます。定量検査で1日100mg以下であれば問題はありません。 尿糖(定性検査)、尿潜血も尿たんぱく同様、試験紙の変色具合で判定されます。色が変わらなければ「陰性」、異常なしです。尿糖の定量検査の基準値は、1日1g以下です。 尿潜血で「陽性」となった場合は、尿沈渣で尿中の赤血球数を調べます。1視野(400倍)に赤血球が1個以内、白血球が3個以内、上皮細胞や結晶成分も少量であれば、異常なしとされます。 尿たんぱくで陽性となる主な原因は、腎臓や尿路の機能異常や尿路感染症などです。腎炎、腎盂腎炎、膀胱炎、糖尿病性腎症、腎硬化症、ネフローゼ症候群、などが考えられます。そのほかにも、慢性関節リウマチなどの膠原病で、尿たんぱくが異常値を示すことがあります。また、妊娠中に尿たんぱくがみられる場合は、妊娠中毒症が疑われます。 尿糖が陽性となる原因の大半は糖尿病です。そのほかにも、甲状腺機能亢進症などのホルモン異常、腎性糖尿などが考えられます。 尿潜血が陽性になる原因の病気には、腎臓の外傷、特発性腎出血、腎腫瘍、腎結核、腎結石、急性腎炎、尿管結石、尿管腫瘍、膀胱炎、膀胱結石、前立腺炎などがあります。 尿沈渣は、異常となった成分によって関係する病気が異なりますが、急性腎炎、慢性腎炎、腎結石、尿路結石、尿路感染症、痛風、閉塞性黄疸、急性肝炎、悪性腫瘍、白血病などが考えられます。
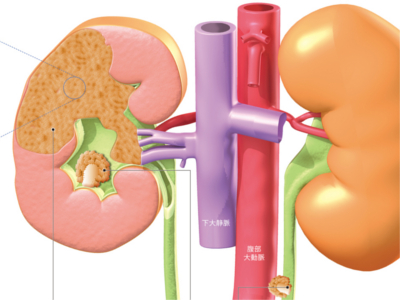
腎臓・泌尿器の病気の仕組み(腎がん・急性腎炎・尿路結石など)
腎臓は尿をつくるだけでなく、体液に含まれるナトリウムやカリウムなどの成分を調節したり、赤血球の産生を促すホルモンや血圧を調節するホルモンをつくるなど、多様なはたらきを担っています。そんな腎臓にダメージを与えるのが「腎炎(糸球体腎炎)」や腎臓のがんです。 また、「尿路結石」や「腎不全」、「前立腺肥大」がおこると、尿が出にくくなったり、出なくなったり、逆に頻尿になったりと、排尿に異変が生じます。 腎臓の中心部にある腎盂は尿を尿管へ送る通路です。この腎盂で発生するのが腎盂がんです。腎盂は移行上皮と呼ばれる粘膜で構成されており、がんはここで発生します。尿管も移行上皮で構成されているため、腎盂がんに尿管がんを合併することも少なくありません。 腎臓の尿細管の上皮細胞から発生するがんで、腎臓にできるがんの約9割を占めるといわれています。腎細胞がんは静脈へ侵入して広がる傾向があり、腎静脈から下大動脈へと腫瘍血栓をつくって、心臓の右心房へ達することもあります。 腎炎の一種である急性糸球体腎炎は、腎臓以外のところで感染がおき、その後、感染した病原体に対する免疫反応が糸球体を障害していくというものです。不要なものをこしとる毛細血管の"基底膜"という部分に、感染した病原体とこれに立ち向かう物質が結合した"免疫複合体"が沈着して炎症がおきます。すると、基底膜が分厚くなったり、毛細血管の内皮細胞が壊死するなどの異変が発生します。 急性腎不全は①血圧低下や全身の血流量低下、②重い急性腎炎や尿細管の閉塞など、③尿路以降の病変(腎臓から下の尿路結石など)が原因で数時間から数日の間に腎機能が著しく低下した状態です。1日の尿量が400ml以下になります。 慢性腎不全は糖尿病や慢性糸球体腎炎などの腎臓病が原因で、糸球体の能力が50%以下になった状態です。クレアチニンクリアランスという検査の数値が30~50ml/分になったころから、夜間の多尿などの症状が現れます。 ①ネフロンの壊死が始まり、その機能が中程度に障害された状態 ②ネフロンの壊死が進んだ状態。腎機能はかなり低下する 尿路結石 尿路結石は、尿の通り道である尿路に結石ができる病気の総称。結石がある場所により、 腎杯結石、腎盂結石、尿管結石、膀胱結石、尿道結石に分類されます。 進行過程 第1期 さほど肥大は進んでいないが、膀胱・尿道が刺激されるため下腹部に不快感がある。また、頻尿(とくに夜間の頻尿)がみられたり、排尿してもまだ尿が残っているような感じがする。 第2期 結節性腫瘤が中等度に肥大。尿が出るまでに時間がかかったり、排尿が終わるまでに時間がかかるようになる。残尿感、頻尿も強くなる。また、膀胱に尿が残るようにもなる。 第3期 前立腺全体が肥大すると尿道は閉じてしまう。膀胱の残尿量は300~400mlとなり、膀胱が拡大。残尿量がさらに増えると自分の意思で尿を出すことができず、絶えず尿が少量ずつもれ出る状態になる。
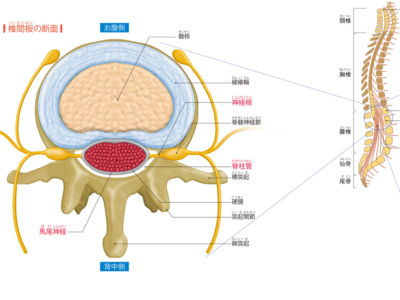
背骨が神経をガードするしかけ
脊椎を構成する椎骨は、前方部の椎体と、後方部にいくつもの突起が連なる椎弓からなります。 椎弓は上下の椎弓とうまく組み合わさって、関節をつくっています。また、椎体と椎弓の間には脊柱管と呼ばれる管状の隙間があり、ここを脊髄やたくさんの神経線維が通っています。 また、脊髄神経をガードしている背骨のサポート役を担っているのが椎間板と靱帯です。 椎体の一つ一つの骨の間には、椎間板と呼ばれる円形の線維軟骨があります。椎間板は、ゼラチン状の髄核とコラーゲンを含む線維輪で構成され、運動などによる椎体にかかる衝撃を吸収するクッションになっています。 さらに、椎間板のつなぎ目を靱帯が補強し、椎体や椎間板が飛び出さないように束ねています。 背骨は、からだの中心の骨格としてからだの動きを支えながら、外部の衝撃から脳や脊髄を保護している、まさにからだの大黒柱なのです。 脊柱管(脊髄腔)のなかを通っている脊髄は、延髄の尾側から始まり、第一腰椎と第二腰椎の間で脊髄円錐となって終わり、その先は終糸と呼ばれるひも状の線維につながっていきます。 脊髄から直接出ている神経を神経根と呼び、神経は脊柱管から出る位置によって、頸神経、胸神経、腰神経、仙骨神経、尾骨神経となります。 また、脊髄は脊椎より短く、第1腰椎より下の脊柱管は神経根だけのびていて、その部分を馬尾神経と呼びます。