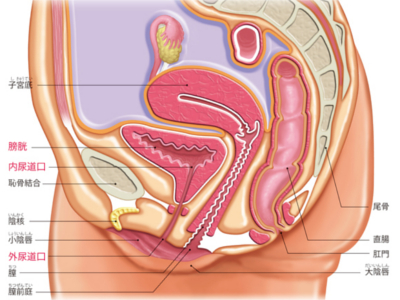
男性の尿道、女性の尿道
男性の尿道は長さが16~25㎝ほどあり、尿道外括約筋より膀胱側を「後部尿道」、前方を「前部尿道」といいます。 後部尿道は、周囲を「前立腺」に囲まれています。前立腺の先には、「尿道球腺(カウパー腺)」があり、多数の側管から粘液を分泌しています。 後面には「精丘」という部分が突出しており、そこに2本の「射精管」がつながっています。精丘の両側には、前立腺排泄管が多く開口しています。 男性の尿道は、膀胱にたまった尿を排出するための通路であると同時に、射精時の精液の通り道でもあります。 睾丸でつくられた精子は、精管を通って前立腺の内側から尿道に入り、前立腺から分泌された前立腺液とともに射精されます。このように、1つの器官が異なる2つの機能を担っているというのが、男性の尿道の大きな特徴です。 さらに、前立腺は加齢とともに肥大し、「前立腺肥大症」になる場合もあります。 女性の尿道は、長さが約3~4㎝と、男性にくらべ短いのが特徴です。尿道は、「膀胱頸部」から「膣前壁」の前面に沿うように走り、「膣前庭」につながります。 女性の場合、膀胱出口から尿道の途中にかけて内括約筋と外括約筋があり、ここで排尿をコントロールしています。 女性の尿道は、膀胱にたまった尿を体外に排泄するためだけの通路です。 女性の尿道は男性にくらべて短いので、構造上どうしても尿道口から細菌が侵入しやすくなっています。 そのため、膀胱に細菌が感染しておこる膀胱炎などがおこりやすいといえます。 健康な膀胱であれば、からだの防除機構が働いて、感染を防いでくれますが、抵抗力が弱っていると、「膀胱炎」をおこしやすくなります。
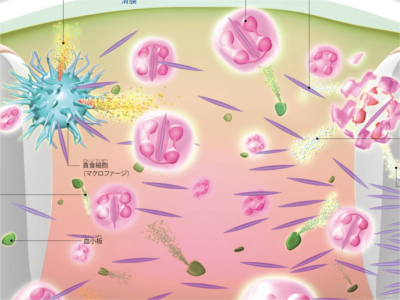
通風のメカニズム
ある日突然、足の親指の付け根の関節が赤く腫れ、激烈な痛みに襲われる―。痛風発作がおこる背景には、血液中に過剰にあふれ出した尿酸があります。症状は1週間から10日ほどでおさまりますが、油断すると再び同じような発作を繰り返すようになり、やがて腎臓などの内臓も障害されていきます。 血液中の尿酸値が高くなると、余分な尿酸がナトリウム結合して「尿酸塩結晶」がつくられ、関節軟骨やその周辺に沈着します。尿酸塩結晶が関節液中にはがれおちると、体の防御機能を担う白血球の一つである「好中球」を中心とした血液細胞は、結晶を排除しようとして、炎症反応がおこります。これが、激痛や腫れといった痛風発作の原因です。 尿酸塩結晶に攻撃を仕掛けた好中球は、たんぱく分解酵素を含むファゴリソソーム内に尿酸塩結晶を取り込むものの、分解できずこわれてしまいます。このときに関節液中に放出されるリソソーム内の酵素が炎症をおこすもっとも重要な因子です。他にも、血小板からセロトニン、マクロファージからインターロイキン、好中球から活性酸素などさまざまな物質の放出が炎症に関係しています。
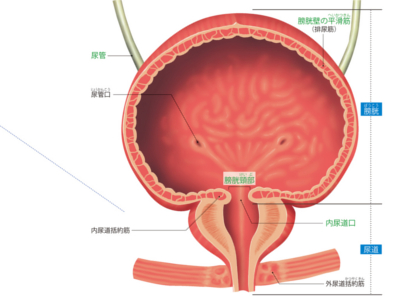
尿を蓄えて排泄する膀胱と尿道
膀胱は、腎臓でつくられた尿を一時的にためておく袋状の器官です。 位置は、恥骨の後方-。膀胱の後ろには直腸があり、女性では子宮と膣に接しています。 膀胱の上部には尿管が左右2つ開口しており、これを尿管口といいます。 また、下部の出口は内尿道口といい、その付近を膀胱頸部といいます。 膀胱の壁は、外側に平滑筋の層があり、内側は粘膜で覆われています。 平滑筋の層には伸縮性があり、膀胱が空のときは1㎝ほどの厚さがありますが、尿がたまってくると引き伸ばされ、3mmほどに薄くなります。 成人の膀胱の容量は約300~500mlです。膀胱はこれだけの尿を蓄える器官であると同時に、たまった尿を排泄する器官でもあります。 尿道は膀胱の尿の出口(内尿道口)と、体外への尿の出口(外尿道口)をつなぐ管状の器官です。 内尿道口の付近には、自分の意思とは無関係に働く"内尿道括約筋"と、自分の意思で働かせられる"外尿道括約筋"があります。 両方の括約筋をゆるめることで尿が尿道に流れ込み、外尿道口から排泄されます。 腎小体でつくられた原尿は尿細管で再吸収され、尿になります。この尿の輸送路を「尿路」といい、腎杯から、腎盂、尿管、膀胱、尿道までを指します。また、腎盂から尿管までを「上部尿路」、膀胱から尿道までを「下部尿路」と呼んでいます。 また、腎杯、腎盂、尿管の壁には平滑筋があり、蠕動運動による収縮の波で、尿を膀胱へと運んでいきます。
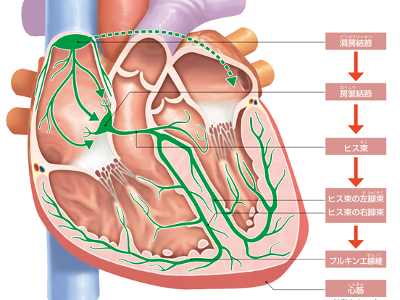
拍動のメカニズム
心臓は、心筋が規則的に収縮と弛緩を繰り返すことによって、一定のリズムで拍動を続けています。 心臓が休むことも大きく乱れることもなく、規則正しく拍動を続けていられるのは、"刺激伝導系"というメカニズムのおかげです。 刺激伝導系の発端は、心臓の運動の司令塔である"洞房結節(右心房の上端にある)"から「動け」という電気刺激の信号が発せられることです。 その信号は右心房の壁を通り、右心室との境界周辺にある房室結節に伝わります。さらに、そこからヒス束→プルキンエ線維(拍動の刺激を伝達する最終部分)に伝わり、最終的に信号に反応した心筋が収縮して拍動が生じます。 この電気信号は、房室結節でとてもゆっくりと伝えられるため、心房と心室では収縮に時間差ができます。 この時間差があることで、心房が収縮し、血液を心室に充満させ、次いで心室が収縮して血液を排出するという流れがスムーズに行われるのです。 血液の循環にあたって、避けなければならないのが血液の逆流です。そこで、血液が一方向だけに流れるように働いているのが、心臓内にある4つの弁です。右心房と右心室の間にある「三尖弁」、左心房と左心室の間にある「僧帽弁」、そして肺動脈への出口にある「肺動脈弁」、大動脈への出口にある「大動脈弁」がそれです。 心臓が静脈から血液を取り込むときには三尖弁と僧帽弁が開き、肺動脈弁と大動脈弁が閉じます。逆に、血液を送り出すときは三尖弁と僧帽弁が閉じ、肺動脈弁と大動脈弁が開くというように、交互に開閉を繰り返して血液の逆流を防いでいます。 安静時と運動時では、心拍数や心拍出量を調節する必要があります。 調節機能としては、心筋が引き伸ばされる力に比例して、心筋細胞自体が収縮力を増すこと。また、自律神経(交感神経、副交感神経)から発せられるシグナルによって、心筋がその時々に必要な心拍をおこし、血液を全身に送り出すことなどがあげられます。 からだの各部位に必要なだけの血液を送る調節は、安静時では毎分の心拍数が70回、心拍出量は5.5L程度ですが、激しい運動を行った直後には、毎分の心拍数は200回以上、血液の拍出量は25Lにも達します。
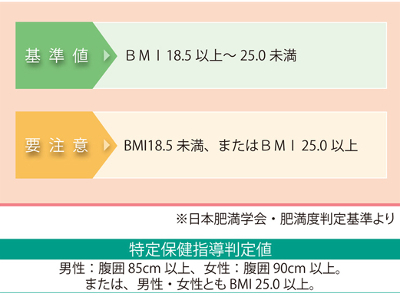
肥満度検査の目的
内臓脂肪蓄積・肥満の有無をチェック むかしは、体重測定だけで肥満の有無を判定していましたが、肥満と肥満がもたらす病気の関係が明らかになるにつれ、検査方法も変化してきました。 現在、肥満の判定に用いられているのは、「BMI」と「腹囲」です。BMIと腹囲を総合して、健康上問題となる肥満を判定します。 BMI(BodyMassIndex=ボディ・マス・インデックス)とは、国際的にも広く用いられている体格指数で、体重と身長からBMI値を割り出します。 肥満の定義上、本来は体脂肪量から判定すべきなのですが、BMIは体脂肪を反映することから、肥満を判定する一つの目安として用いられています。 腹囲は、とくに内臓脂肪の蓄積を知るのに有意な検査で、メタボリックシンドロームの診断基準項目の一つにもなっています。 正確には、腹部CT検査などで、内臓脂肪面積が100c㎡以上ある場合に、内臓脂肪型肥満と診断されるのですが、腹囲は内臓脂肪の蓄積(内臓脂肪面積)を反映することから、こちらも肥満判定に用いられています。 BMIや腹囲が基準値を外れる要因、つまりは肥満の要因には、遺伝的素因や性差も関与していますが、何よりも大きいのは生活習慣です。 食べ過ぎによる摂取エネルギーの過剰、運動不足による消費エネルギーの不足が、エネルギー収支のバランスを崩し、体脂肪や体重の増加をまねきます。 また、肥満をまねく生活習慣の下地にはストレス、睡眠不足、自律神経やホルモンバランスの乱れなども関係しています。これらが過食を招いたり、太りやすい体質をつくる場合も少なくありません。 中年以降に太りやすくなる原因としては、基礎代謝の低下があげられます。 基礎代謝とは、呼吸や睡眠、消化など、生命を維持するための活動に必要な最低限のエネルギーのことです。 年をとると活動量が減り、筋肉が落ち、また若い頃のように成長に必要なエネルギーもいらなくなります。 こうして基礎代謝は老化に伴い低下していくのですが、さらに運動不足などが加わると、基礎代謝の低下にも拍車がかかります。 基礎代謝は成人で平均1200kcalとされており、これより低下すればするほど、エネルギー収支のバランスが崩れて太りやすくなります。 肥満、とくに内臓脂肪の蓄積は、さまざまな生活習慣病を合併することで知られています。具体的には脂質異常症をはじめ、糖尿病、高血圧、高尿酸血症、脂肪肝、動脈硬化など。さらには脳卒中や心筋梗塞などの引き金となるといわれています。 また、近年はメタボリックシンドロームの概念からも、内臓脂肪型肥満が問題視されています。 脂肪細胞からは、アディポサイトカインと呼ばれる生理活性物質が分泌されています。 アディポサイトカインには、血糖値の上昇、脂質異常の促進、血圧の上昇にかかわる悪玉アディポサイトカインと、動脈硬化の抑制や糖代謝の改善に働く善玉アディポサイトカイン(アディポネクチンという)があり、健康な体内では善玉と悪玉のバランスが保たれています。 しかし、内臓脂肪が蓄積した状態では、善玉であるアディポネクチンの分泌が低下し、悪玉アディポサイトカインの分泌が過剰になるのです。 このアンバランスが生活習慣病の連鎖を引き起こし、動脈硬化を促進させると考えられています。 そのほかにも、内臓脂肪、皮下脂肪にかかわらず、肥満を放置していると、ひざや腰などに過剰な負荷がかかり続けるため、膝関節症などの運動器疾患をもたらします。 また、睡眠時無呼吸症候群や、女性では月経異常など婦人科系疾患との関連も指摘されています。
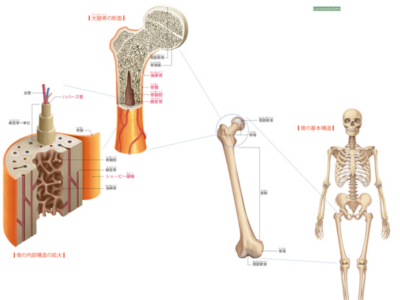
骨の構造
骨は、とても小さな骨細胞(骨芽細胞)の集合体が石灰質化したものです。よくみると複雑な構造をしていて、血管も無数に通っています。 骨の構造は、表面を覆う白色の結合組織である骨膜、その内側の硬い骨質からなる緻密骨、内部に骨髄を含む柔軟な骨質の海綿骨という3層からなります。 骨膜には、神経・血管・リンパ管が通っていて、刺激伝達や栄養の運搬という仕事を担い、骨の成長をつかさどります。 そして、骨膜と緻密骨は、シャーピー線維(結合線維)でしっかりと結合されています。 主成分のカルシウムやリンが厚く沈着した骨質をもつのが、緻密骨です。 緻密骨の中央には、ハバース管という血管を通す管があり、骨細胞に栄養を運ぶ役目を担っています。ハバース管を緻密質の骨が幾重にも包み込んで緻密骨の1単位となり、それが集合体となっています。 そして、緻密骨の集合体の内側には、マングローブの根っこのように密集した柔らかな海綿質でできた海綿骨があり、脊髄を覆っています。 中心にある骨髄腔は、骨はなく空洞になっています。 骨髄腔のなかは、血液をつくる成分の骨髄で満たされています。
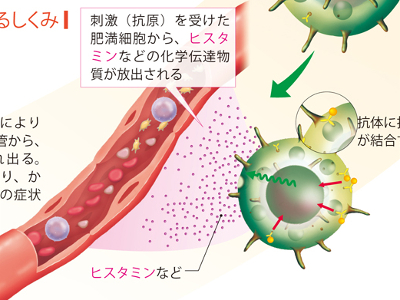
免疫機能の乱れによる不調
免疫機能の中心となる白血球は、体内に侵入した異物(抗原)を攻撃してからだを守ってくれますが、ときには、このはたらきが逆効果となることがあります。 免疫機能が何らかの原因で異常をおこすと、攻撃の必要のないものまで攻撃したり、抗原の威力がそう強くないものに過剰な攻撃をしかけたりしてしまいます。これらのことが原因で、体内の正常な組織や細胞が破壊されてしまうのです。 免疫機能の異常からおこる症状の一つは、アレルギー反応として現れます。アレルギーとは、体内に侵入した、"アレルゲン"という原因物質を攻撃するための抗体が、正常に機能しないためおこるものです。 この抗体は、「肥満細胞」に付着しますが、そこにアレルゲンがついてしまうと、肥満細胞内の化学伝達物質である"ヒスタミン"が血液中に大量に放出されます。ヒスタミンは、毛細血管を拡張する、気管支を収縮させる、血圧を上昇させる、浮腫やかゆみを引き起こすといった作用をもつため、大量に体内放出されると、かゆみ、鼻水、充血、じんましんなどのアレルギー反応がおこります。 代表的なアレルゲンは、花粉、ほこり、動物の毛です。
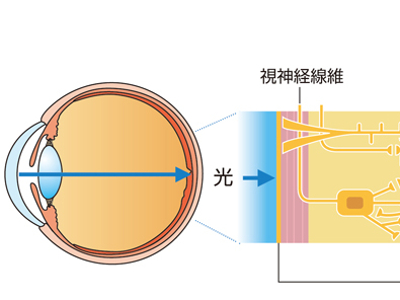
ものを見るメカニズム
人間がものを見るしくみは、カメラを想像すると理解しやすいかもしれません。 カメラは、レンズを通過した光が屈折し、この屈折した光が画像素子(フイルム)上に集まって、被写体を映し出します。 人の眼には「黒目」と呼ばれる角膜があります。角膜は肉眼では黒く見えますが、下の虹彩が透けて見えているだけで、実は透明な組織です。 この角膜と、角膜の後ろにある水晶体という透明な組織は、カメラでいうところのレンズの役割を果しています。 角膜と水晶体を通過した光(視覚情報)は屈折し、さらに硝子体という透明な組織を通り、網膜に象を結びます。 網膜は画像素子(フイルム)のような役割を果たす組織です。 網膜に光が達すると明暗・形・色が感知され、その情報が視神経を経由して脳に伝わります。そして、私たちは"見る"という行為を通じて、外界を認識するわけです。 屈折率(屈折の角度)が正常ならば、光は網膜でピントが合って、ぴったりと像を結びます。これを「正視」といいます。しかし、屈折率が強すぎたり、弱すぎたりすると、網膜の手前や後方で像を結ぶため、ピントが合いません。このような「正視」以外の屈折状態が「屈折異常」いいます。 屈折異常には、「近視」「遠視」「乱視」があります。 近視の多くは、眼球が前後に長くなる「眼軸長」や、光の屈折力が強すぎることによっておこります。網膜の手前でピントが合うため、近くのものはよく見えますが、遠くのものがぼやけてしまいます。 遠視は近視とは逆に、眼球の眼軸が前後に短くなることや、光の屈折力が弱すぎるためにおこります。網膜より後方でピントが合うため、遠いものも、近いものも、はっきり見えにくくなります。 乱視は眼球の表面にゆがみがあり、光が屈折するときにいろいろな方向に行ってしまうためにおこります。目に入ってきた光が、一点で像を結ばないので網膜上にはっきりとした像ができません。軽度ではあまり自覚症状がありませんが、ひどくなると、遠くのものも近くのものもぼやけて見え、片目で見るとものが2重、3重にずれて見えることもあります。 網膜には色を識別する細胞である「錐体」と、光の明暗を感知する「杆体」があります。 錐体の細胞は、赤、青、緑を感じる3種類あり、この細胞が感知する光の割合によって視神経から大脳への信号が送られます。 この情報を元に大脳で色が認識されますが、錐体の機能に異常がある場合、色覚異常といって、色を正しく識別できない状態になることがあります。
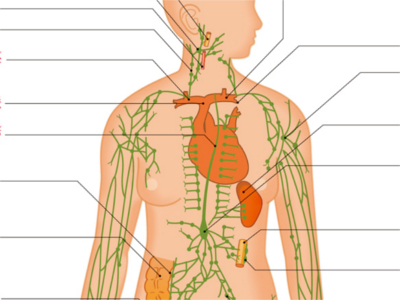
リンパ系の構造とはたらき
からだのなかには、リンパ管という細い管のネットワークが張り巡らされています。 リンパ管は、全身に網の目のように広がっている細いリンパ管(毛細リンパ管)が、合流しながら太くなっていきます。 右側上半身のリンパ管は、合流を繰り返しながら、右リンパ本幹(右胸管)へ、それ以外は左リンパ胸管(胸管)につながります。最終的には右リンパ本幹は内頸静脈へ、左リンパ胸管は鎖骨下静脈へと合流し、血液に戻ります。 毛細リンパ管の壁は内被細胞でできていて、随所に細胞の間が開いている所があり、その隙間からリンパ球を含む組織液がしみ出てリンパ液となります。リンパ管を通って静脈に戻るリンパ液は、心臓から動脈を通り、毛細血管から再びしみ出してリンパ管に入り、循環します。 リンパ管の合流地点の要所には、リンパ節(リンパ腺)と呼ばれる豆状にふくらんだ器官があります。1~20mmという大きさで、数は全身に約800個。首、わき、ひじ、ひざ、足の付け根となる鼠径部など、四肢や頭と体幹をつなぐ関節部に集中しています。 リンパ節は、ケガなどをして細菌などが体内に入った場合、それらをせき止める場所です。細菌が血液に混入するのを防ぐため、傷を負った部位から近いリンパ節で細菌を捕え、その場にとどめます。 そのため、傷口とは別に"リンパ節が腫れる"などの炎症をおこしますが、リンパ節より先に細菌を通さない"関所"の役割を担っているのです。 リンパ液の成分は、血漿とほぼ同じです。しかし、たんぱく質量は少なく、白血球の一部であるリンパ球が含まれています。 リンパ球には、ヘルパーT細胞、キラーT細胞、B細胞、ナチュラルキラー細胞など複数の種類があります。これらは、侵入してきた病原体を攻撃するというはたらきは同じですが、複数の菌に対処できるように、それぞれ攻撃相手となる外敵を違えています。 また、B細胞やT細胞、マクロファージ、樹状細胞などの免疫細胞は、胸腺、脾臓、リンパ節、パイエル板、扁桃、虫垂、赤色骨髄といった付随的なリンパ組織を足場に使って、からだを循環しています。