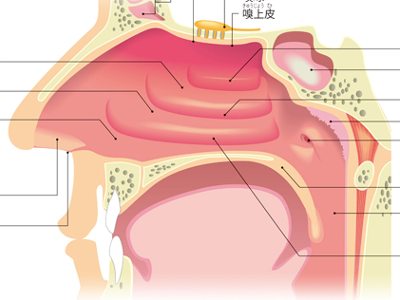
“鼻”の2つのはたらき
鼻は、外側から見える「外鼻」と、孔の中の「鼻腔」とに大きく分けられます。 外鼻の中心を鼻背、目尻の間を鼻根、下方の先端を鼻尖、孔の周りを鼻翼といいます。鼻背の上3分の1ぐらいは骨で硬くなっていますが、それより下は軟骨でできています。 鼻孔から鼻腔に入った空気は、鼻道という空気の通り道を通ります。鼻道は、空気と一緒に吸い込まれた"ほこり"などが気管に入らないように鼻毛や粘膜に覆われており、これらのフィルター効果によって、ほこりを絡め取っています。 鼻腔は、鼻中隔によって左右に分けられて、さらに鼻甲介という横のひだで上、中、下3つに分かれています。鼻から吸い込んだ空気は鼻道・咽頭を通り、気管、肺へと進み、肺から出された空気は再び鼻道から体外へ出されます。 また、鼻中隔と鼻甲介は、毛細血管が通る粘膜に覆われています。鼻腔内では、毛細血管の熱を鼻孔から入った空気に伝えて温め、粘膜上皮から分泌される水分で空気に適度な湿気を与えています。このため、鼻道を通過した空気は、温度25~37℃、湿度35~80%の状態に調整されます。 上鼻道内の天井部の粘膜には、「嗅上皮」という切手1枚程度のスペースがあり、においを感知する嗅細胞が200万個も存在します。ここで"においの元"を感知します。 においの元は、空気とともに鼻から入ってくる化学物質です。 鼻腔内の粘液で融解された化学物質は、嗅上皮にある嗅細胞から出る"嗅小毛"という線毛にとらえられ、においの電気信号となります。 においの信号が、嗅球に伝達され、知覚します。さらに、大脳がこの信号を処理すると、においの識別が行われます。 鼻づまりなどをおこし、口で呼吸をしているときには、においがわからなくなります。これは、化学物質が嗅上皮に届かないことによって、においの信号が脳に届きにくいことからおこる現象です。
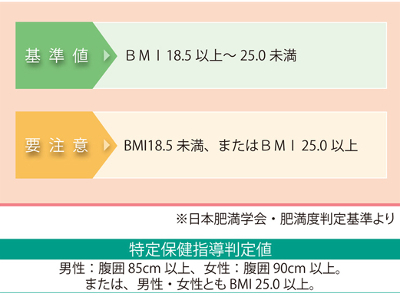
肥満度検査の目的
内臓脂肪蓄積・肥満の有無をチェック むかしは、体重測定だけで肥満の有無を判定していましたが、肥満と肥満がもたらす病気の関係が明らかになるにつれ、検査方法も変化してきました。 現在、肥満の判定に用いられているのは、「BMI」と「腹囲」です。BMIと腹囲を総合して、健康上問題となる肥満を判定します。 BMI(BodyMassIndex=ボディ・マス・インデックス)とは、国際的にも広く用いられている体格指数で、体重と身長からBMI値を割り出します。 肥満の定義上、本来は体脂肪量から判定すべきなのですが、BMIは体脂肪を反映することから、肥満を判定する一つの目安として用いられています。 腹囲は、とくに内臓脂肪の蓄積を知るのに有意な検査で、メタボリックシンドロームの診断基準項目の一つにもなっています。 正確には、腹部CT検査などで、内臓脂肪面積が100c㎡以上ある場合に、内臓脂肪型肥満と診断されるのですが、腹囲は内臓脂肪の蓄積(内臓脂肪面積)を反映することから、こちらも肥満判定に用いられています。 BMIや腹囲が基準値を外れる要因、つまりは肥満の要因には、遺伝的素因や性差も関与していますが、何よりも大きいのは生活習慣です。 食べ過ぎによる摂取エネルギーの過剰、運動不足による消費エネルギーの不足が、エネルギー収支のバランスを崩し、体脂肪や体重の増加をまねきます。 また、肥満をまねく生活習慣の下地にはストレス、睡眠不足、自律神経やホルモンバランスの乱れなども関係しています。これらが過食を招いたり、太りやすい体質をつくる場合も少なくありません。 中年以降に太りやすくなる原因としては、基礎代謝の低下があげられます。 基礎代謝とは、呼吸や睡眠、消化など、生命を維持するための活動に必要な最低限のエネルギーのことです。 年をとると活動量が減り、筋肉が落ち、また若い頃のように成長に必要なエネルギーもいらなくなります。 こうして基礎代謝は老化に伴い低下していくのですが、さらに運動不足などが加わると、基礎代謝の低下にも拍車がかかります。 基礎代謝は成人で平均1200kcalとされており、これより低下すればするほど、エネルギー収支のバランスが崩れて太りやすくなります。 肥満、とくに内臓脂肪の蓄積は、さまざまな生活習慣病を合併することで知られています。具体的には脂質異常症をはじめ、糖尿病、高血圧、高尿酸血症、脂肪肝、動脈硬化など。さらには脳卒中や心筋梗塞などの引き金となるといわれています。 また、近年はメタボリックシンドロームの概念からも、内臓脂肪型肥満が問題視されています。 脂肪細胞からは、アディポサイトカインと呼ばれる生理活性物質が分泌されています。 アディポサイトカインには、血糖値の上昇、脂質異常の促進、血圧の上昇にかかわる悪玉アディポサイトカインと、動脈硬化の抑制や糖代謝の改善に働く善玉アディポサイトカイン(アディポネクチンという)があり、健康な体内では善玉と悪玉のバランスが保たれています。 しかし、内臓脂肪が蓄積した状態では、善玉であるアディポネクチンの分泌が低下し、悪玉アディポサイトカインの分泌が過剰になるのです。 このアンバランスが生活習慣病の連鎖を引き起こし、動脈硬化を促進させると考えられています。 そのほかにも、内臓脂肪、皮下脂肪にかかわらず、肥満を放置していると、ひざや腰などに過剰な負荷がかかり続けるため、膝関節症などの運動器疾患をもたらします。 また、睡眠時無呼吸症候群や、女性では月経異常など婦人科系疾患との関連も指摘されています。
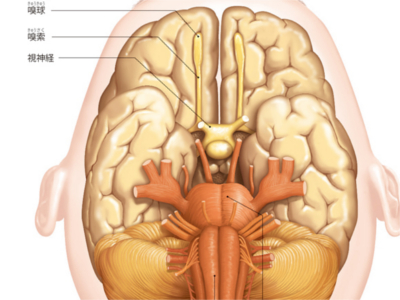
2つに分けられる大脳
大脳は大脳縦裂(縦に走る深い溝)で左右2つに分けられ、右を右脳(右半球)、左を左脳(左半球)といいます。 右脳は、左半身の運動指令と感覚の認知(五感)を担当します。 また、直感的な理解、創造的な発想(絵を描く、音楽を聴くなど)、方向・空間の認識にかかわる機能など、知覚と感性をつかさどり、これらのイメージや感性によって発達する脳といわれます。 左脳は、右半身への運動指令と感覚を担当します。 言語処理(話す、聞く、読む、書くなど)、時間の観念、計算など、思考・論理をつかさどるため、言語脳ともいわれ、対人関係を円滑にする能力がここに備わっています。 言語にかかわっていることからも、日常生活のなかでは左脳が担当する能力を使うことが多くなります。
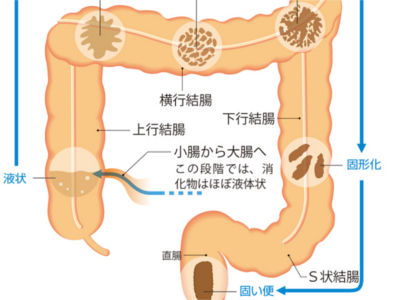
便が形成されるしくみ
大腸には、1日約1.5Lから2Lの液状の消化物が運び込まれます。大腸は、結腸の蠕動運動によって直腸へと消化物を運ぶ過程で、消化物から水分を吸収し、適度な固さの便をつくります。 まず、上行結腸では水分が吸収されて液状の消化物が半流動状になります。横行結腸で粥状に、下行結腸で半粥状になり、S状結腸では半固形まで水分が吸収されます。直腸で適度な固さのかたまりとなり、最終的に1日あたり約100~250gの便として排出されます。 直腸の便は、約75%が水分で、残り約25%が固形成分です。水分が80%を超えると下痢になります。 大腸でつくられた便には、消化物の残りかすのほか、脂肪、小腸で吸収されなかった繊維、たんぱく質、消化酵素、粘液、腸の粘膜からはがれ落ちた上皮細胞、そして"腸内細菌"などが含まれています。 大腸のなかには、1000種類100兆個以上もの腸内細菌がすみついています。 腸内細菌には、いわゆる"善玉菌"と"悪玉菌"があり、善玉菌は糖の未消化物を分解し、発酵させます。また、ビフィズス菌や乳酸菌なども善玉菌の一つで、腸の蠕動運動を促して便通をよくしたり、悪玉菌の繁殖を抑えたり、免疫力を高めたりなどといったはたらきを担っています。 一方、大腸菌や腸球菌、ウェルッシュ菌などの悪玉菌はアミノ酸を分解しますが、こちらは発酵ではなく、腐敗です。 腐敗によって生じる有毒ガスには、インドールやスカトールなどが含まれており、これらは便の悪臭の原因となります。臭気は便やおならとして排出されるほか、吸収されて血液に溶け込み、有毒成分は肝臓で解毒されます。

骨の検査の目的
主に骨粗鬆症の有無を調べるための検査です。骨のなかの骨塩量(カルシウムやリンなど)を測定し、骨量が低下していないかを調べます。 骨塩定量検査は測定する骨の部位によってさまざま方法がとられます。 骨塩量の基準値は、YAM(若年成人平均値)の80%以上です。YAMが70%未満になると骨減少症とされ、骨粗鬆症の危険が高まります。 骨塩量は成長期に増加して30~40歳代で最大に達し、その後は加齢とともに減少します。骨塩量の減少や骨粗鬆症の大半は老化によるものと考えられます。また、骨塩量の減少には女性ホルモンも関係しており、閉経後の女性にも骨粗鬆症が多くみられます。若い人で骨塩量が減少している場合は、カルシウム代謝異常や悪性腫瘍などが疑われます。
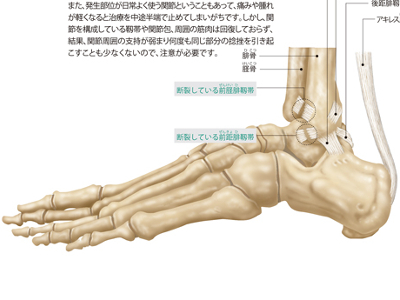
骨・関節の異常(骨粗鬆症/関節リウマチ/脱臼/捻挫)
骨・関節に生じるトラブルの代表は、「骨粗鬆症」と、複数の関節に左右対称の関節炎を引き起こす「関節リウマチ」です。どちらも、中高年に多くみられます。 骨を硬く充実させている骨塩(リン酸カルシウムなど)は加齢とともに減少していきます。その減少が過度に進んで、骨の中身がスカスカになり、骨折しやすくなった状態が骨粗鬆症です。 骨粗鬆症の影響が、早い時期から現れるのが"脊椎骨"です。身長が縮んだり、腰痛がおきたり、背中や腰が曲がるなどの症状が現れ、進行すると、上半身の重みで脊椎に圧迫骨折がおきることもあります。また、つまずくなど、ちょっとしたことで大腿骨や手首、腕の付け根を骨折することもよくあります。 骨粗鬆症は、閉経後の女性に多くみられます。これは女性ホルモンのエストロゲンの分泌が減少し、骨吸収がすすむためです。 今もなお原因解明の途上にある病気ですが、自己免疫による炎症が関与していると考えられています。 関節は関節包という「袋」で覆われています。その内側にある滑膜という部分から関節をスムーズに動かすための関節液が分泌されています。この滑膜に炎症がおこると、滑膜が増殖して軟骨や骨を侵食して破壊してしまい、やがて関節全体が変形して、その機能が障害されていきます。 炎症が進行、悪化すると骨の破壊や関節機能の障害はもとより、心臓、肺、腎臓などの器官への合併症を引き起こすこともあります。 関節組織には骨と骨が向かい合っている面があり、この面の位置関係が外的な力や病的な原因で本来の状態からずれてしまった状態を「脱臼」といいます。 外力により発生する脱臼を「外傷性脱臼」といいます。全身の関節でおこりますが、主に肩鎖(けんさ)関節、肩関節、肘(ちゅう)関節、指関節など上肢の関節に多くみられます。 病的な原因の脱臼は、化膿性関節炎などが原因で関節内に膿がたまってしまい、関節包が過度に伸張した状態になったり、慢性関節リウマチで靱帯や関節包がゆるんでしまうとおこります。 また、一度脱臼をおこした関節は、支える組織の修復が不十分な場合、軽微な外力で脱臼を繰り返してしまうことがあります。これを「反復性脱臼」といいます。 脱臼の症状は、弾発性固定(関節が動かない)、関節部の変形や疼痛、腫脹(しゅちょう)を伴います。発生頻度は青・壮年に高く、小児や高齢者では比較的低くなっています。小児や高齢者の骨は青・壮年に比べて硬度が低く、外力が働いた場合に脱臼ではなく骨折をおこすためと考えられています。 捻挫は、関節が可動域を超える運動をしいられて、一時的に偏位する(一方に偏る)ことによっておこります。 骨と骨をつないでいる関節は、衝撃が集まりやすく障害を受けやすい部位です。具体的には、関節を包む関節包や、関節を補強する靱帯が損傷します。 関節は動かせる範囲が決まっており、継続して力のかかる動きには弱いため、運動時に限らず日常生活でも捻挫はよく引き起こされます。"むち打ち症""突き指"などは日常生活でおこる捻挫の代表例です。 捻挫をおこすと、患部に熱感や腫脹、痛みなどを伴う炎症が発症します。損傷が重度のケースでは、骨折や靱帯断裂があり、これらは放置すると、運動障害や関節の軸変形になる可能性があるので、自己判断に頼らずに初期の診断をしっかりと行う必要があります。 また、発生部位が日常よく使う関節ということもあって、痛みや腫れが軽くなると治療を中途半端で止めてしまいがちです。しかし、関節を構成している靱帯や関節包、周囲の筋肉は回復しておらず、結果、関節周囲の支持が弱まり何度も同じ部分の捻挫を引き起こすことも少なくないので、注意が必要です。
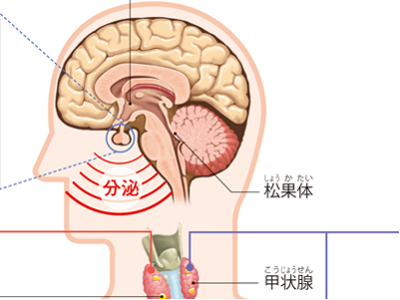
ホルモンのはたらきと役割
からだの各器官の活動は、「神経系」と「内分泌系」によって制御されています。 神経系とは、神経細胞と神経線維からなるネットワークで、脳とからだの各部位を結び、情報と指令の受け渡しをしています。 一方、内分泌系とは、からだのある場所で分泌(生産)されたホルモンが血液などを介して全身に運ばれ、各臓器や器官のはたらきを調節するものです。 ホルモンを分泌する器官を「内分泌腺」といいます。さまざまな臓器や器官の機能は、脳の中枢神経によって統合され、内分泌腺から分泌されるホルモンによって、適度な状態に保たれているのです。 ホルモンを分泌している内分泌腺には、脳にある「視床下部」「下垂体」「松果体」、頸部にある「甲状腺」とその後ろにある「副甲状腺」、胸部にある「心臓」、腹部にある「消化管」、「副腎」、「腎臓」、「すい臓」、そして男性では「精巣」、女性では「卵巣」と「胎盤」があります。また、これらの内分泌腺以外にも、肥満細胞から産生されるホルモンもあります。 体内には前述のようにホルモンを分泌するさまざまな内分泌腺がありますが、ホルモン分泌の司令塔としてはたらいているのが、視床下部と下垂体です。 まず、視床下部は、脳からの指令やからだからの情報を受けてホルモンを分泌します。 次に、視床下部から分泌されたホルモンを受けとった下垂体は、からだが必要としているホルモンを末梢の内分泌腺に分泌させるための指令となるホルモンを分泌します。 そして、副腎、甲状腺などの末梢の内分泌腺が、送られてきたホルモンに従って自らのホルモンを分泌することで、からだの生命バランスが保たれているのです。
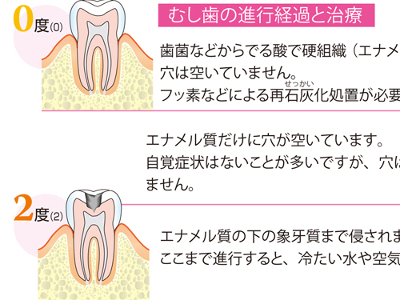
むし歯と歯周病の仕組み
歯は「食べる」という生命維持に不可欠な行為の出発点―。ところが、歯の大切さを軽視し、治療を先送りにしたり、予防を怠る人が少なくありません。激痛のようなはっきりした症状が現れたときには、すでに歯の疾患はかなり進んでしまっています。 ・0度 歯菌などから出る酸で硬組織(エナメル質)は侵されていますが、穴は空いていません。 フッ素などによる再石灰化処置が必要です。 ・1度 エナメル質だけに穴が空いています。 自覚症状はないことが多いですが、穴は埋めなくてはなりません。 ・2度 エナメル質の下の象牙質まで侵されます。 ここまで進行すると、冷たい水や空気が歯にしみるようになります。 ・3度 歯髄まで侵され、歯髄炎をおこして痛みにおそわれます。 ここまでくると、神経を抜く根管治療が必要になります。 ・4度 歯冠のエナメル質や象牙質はなくなってしまい、歯髄も死んだ状態です。抜歯などの処置が必要になる場合もあります。 歯周組織に炎症がおこる病気を総称して「歯周病」と呼びますが、このうち、炎症が歯肉に限られているものを「歯肉炎」といいます。 歯肉炎の原因菌は好気性菌と呼ばれ、酸素を好むため歯肉の表面にすみつき、炎症を引き起こします。 炎症をおこして腫(は)れてくるのは、歯と歯の間の歯肉です。健康な歯肉はピンク色をしていますが、歯肉炎になると三角の部分が赤くなり、腫れて盛り上がって見えます。炎症が進むにつれて、歯肉はさらに赤く腫れ上がり、ブヨブヨしてきます。
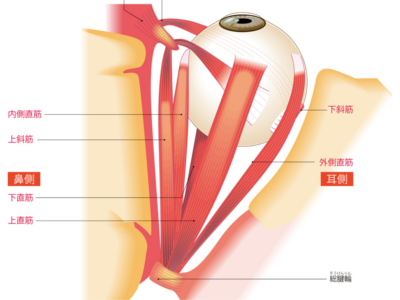
目のしくみ
目は光によって物の色、形や遠近、動きなどを感じる感覚器です。 眼球の黒目を角膜、白目を強膜といいます。角膜の後方には眼球内に光を入れる瞳孔と、入る光の量を調整する虹彩があります。 瞳孔から入ってきた光は、水晶体とゼリー状の物質でできた硝子体を通って、いちばん奥の網膜に達します。網膜では映し出された明暗・形・色を視細胞が感知し、視神経を通して大脳に伝達します。 また、網膜の周囲には、脈絡膜、強膜など複数の膜があり、眼球を保護したり、栄養や酸素を与える役目を果たしています。 眼球は、6つの外眼筋という筋肉のはたらきにより、見たいと思う方向へ視線を制御しています。 視覚をつかさどり、人間が外界からキャッチする情報全体の約80%を処理する目は、感覚器のなかでもっとも重要な役目を担っています。そのため、目の周りには、眼球を保護するためのまぶた(眼瞼)や、まつげがあります。 眼球の表面を保護するまぶたは、数秒間に1回程度まばたきをして上眼瞼の裏側にある涙腺から分泌される涙で眼球の表面をうるおし、ほこりなどを洗い流します。 さらに、まつげも眼球に異物が入らないようガードし、根元のマイボーム腺(まぶたの裏にある皮脂腺)から油分を分泌して、角膜の表面を乾燥から守っています。
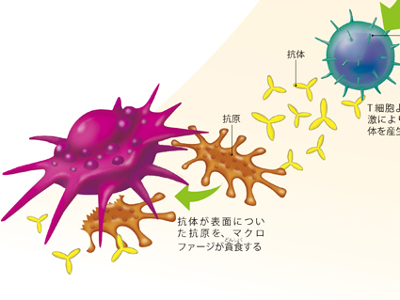
免疫機能のはたらき
免疫とは、からだに侵入したウイルスや細菌など、病原体を血液中から排除するために働く、体内のセキュリティシステムです。 このシステムを機能させるのは、リンパ球のT細胞、B細胞、NK細胞(ナチュラルキラー細胞)、マクロファージ、顆粒球など白血球の仲間たちです。 体内で異物を発見すると、最初にマクロファージや顆粒球の好中球が異物を食べ、NK細胞が異物を破壊します。これが「自然免疫」という初期の防御システムです。 自然免疫で対処しきれない場合は、さらにほかのリンパ球が対応をします。このリンパ球による異物への反応を「獲得免疫」といい、"体液性免疫"と"細胞性免疫"の2種類に分けられます。 体液性免疫は、異物(抗原)が侵入すると、まずマクロファージが異物を捕え、抗原の情報を認識してヘルパーT細胞に伝えます。同時に、化学物質を放出してB細胞を形質細胞に増殖させて大量の抗体をつくり出し、抗原を一つ一つ抗体で取り囲み、マクロファージが飲み込む―というものです。 細胞性免疫では、T細胞とマクロファージが抗原を直接攻撃します。マクロファージは侵入してきた抗原の情報を認識し、ヘルパーT細胞に伝えます。その情報からヘルパーT細胞は、サイトカインを分泌して、キラーT細胞や、マクロファージなどを活性化させ、抗原を破壊して貪食させます。 免疫にかかわる細胞の中心となるのは、白血球の仲間、リンパ球です。 リンパ球には、胸腺(心臓の上にかぶさり、両肺の間の上部に位置する臓器)を経由して分化するT細胞と、胸腺を経由しないB細胞があります。 T細胞は、ウイルスや、がんを攻撃したり、生理活性物質(ホルモン)を生み出すはたらきをします。 T細胞は胸腺で分化し、成熟してサプレッサーT細胞、ヘルパーT細胞、キラーT細胞に分かれます。B細胞は、ヘルパーT細胞の指令により、抗体をつくるために分裂をしながら増殖して、異物(抗原)を攻撃します。 そのほか、自己判断で異物やがん化した細胞を攻撃、処理するNK細胞、病原菌を食べ、リゾチームで溶かして消す好中球など、免疫系にはさまざまな種類と役割の違う細胞があり、それぞれの役割を果たしながら連携して、異物や病原菌からからだを守っているのです。