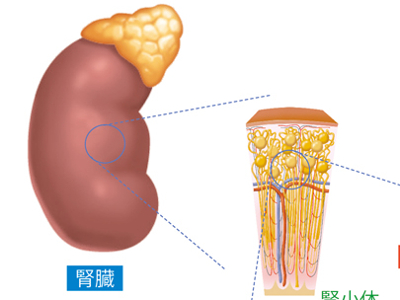
ネフロンのしくみ
腎臓の主なはたらきは、血液をろ過して尿をつくることですが、その中枢ともいえるシステムが「ネフロン」です。 ネフロンとは、糸球体とボーマンのうからなる腎小体と、腎小体から続く尿細管までを一つの単位として表わす言葉です。 腎臓はネフロンの集合体であり、左右の腎臓にはそれぞれ約100万個、合計約200万個ものネフロンが存在するといわれています。 ただし、常に働いているのは、ネフロン全体の6~10%ほどです。ネフロンは交代で働くようになっており、かなりの余裕をもって機能しているといえます。 そのため、腎炎などの病気でネフロンの機能の一部が失われても、残りのネフロンによって機能はカバーされます。 ネフロンの糸球体は、毛細血管が糸玉のように丸く集まってできています。大きさは0.2mmほどで、かろうじて肉眼で見ることができます。 腎臓に流れ込んだ血液は、糸球体の毛細血管を通過する間にろ過されます。毛細血管の壁は3層構造になっており、内側から「毛細血管内皮細胞」「糸球体基底膜」「足細胞」といいます。 毛細血管内皮細胞には、直径50~100mmほどの孔がたくさん開いているため、透過性が高くなっています。糸球体基底膜は、細かな線維が絡み合っており、また、足細胞には約5~10mmの小さな孔があるため、赤血球・白血球・血小板やたんぱく質などの大きな分子は通過できません。 糸球体は、血液を段階的にろ過するシステムになっています。 糸球体でろ過された原尿は、皮質と髄質のなかを複雑に走る尿細管で再吸収されます。 尿細管は、糸球体を出て皮質から髄質に向かう「近位尿細管」「下行脚」、Uターンして皮質に向かう「上行脚」「遠位尿細管」と続きますが、ここまではほかの尿細管との分岐や合流が一切ない1本道です。 遠位尿細管の最後は集合管に合流します。 集合管では、ホルモンなどの作用を受けて、最終的な尿の成分調整が行われます。たとえば、脳下垂体から分泌されるバソプレシンというホルモンは、集合管の細胞膜に働きかけて、水を通しやすくします。結果、水が再吸収され、尿が濃縮されて濃い尿がつくられます。 こうして原尿の約1%が尿として腎杯に注がれ、腎盂を通って尿管へと運ばれます。
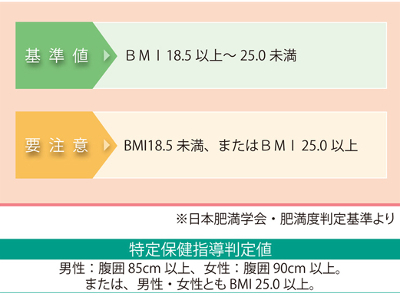
肥満度検査の目的
内臓脂肪蓄積・肥満の有無をチェック むかしは、体重測定だけで肥満の有無を判定していましたが、肥満と肥満がもたらす病気の関係が明らかになるにつれ、検査方法も変化してきました。 現在、肥満の判定に用いられているのは、「BMI」と「腹囲」です。BMIと腹囲を総合して、健康上問題となる肥満を判定します。 BMI(BodyMassIndex=ボディ・マス・インデックス)とは、国際的にも広く用いられている体格指数で、体重と身長からBMI値を割り出します。 肥満の定義上、本来は体脂肪量から判定すべきなのですが、BMIは体脂肪を反映することから、肥満を判定する一つの目安として用いられています。 腹囲は、とくに内臓脂肪の蓄積を知るのに有意な検査で、メタボリックシンドロームの診断基準項目の一つにもなっています。 正確には、腹部CT検査などで、内臓脂肪面積が100c㎡以上ある場合に、内臓脂肪型肥満と診断されるのですが、腹囲は内臓脂肪の蓄積(内臓脂肪面積)を反映することから、こちらも肥満判定に用いられています。 BMIや腹囲が基準値を外れる要因、つまりは肥満の要因には、遺伝的素因や性差も関与していますが、何よりも大きいのは生活習慣です。 食べ過ぎによる摂取エネルギーの過剰、運動不足による消費エネルギーの不足が、エネルギー収支のバランスを崩し、体脂肪や体重の増加をまねきます。 また、肥満をまねく生活習慣の下地にはストレス、睡眠不足、自律神経やホルモンバランスの乱れなども関係しています。これらが過食を招いたり、太りやすい体質をつくる場合も少なくありません。 中年以降に太りやすくなる原因としては、基礎代謝の低下があげられます。 基礎代謝とは、呼吸や睡眠、消化など、生命を維持するための活動に必要な最低限のエネルギーのことです。 年をとると活動量が減り、筋肉が落ち、また若い頃のように成長に必要なエネルギーもいらなくなります。 こうして基礎代謝は老化に伴い低下していくのですが、さらに運動不足などが加わると、基礎代謝の低下にも拍車がかかります。 基礎代謝は成人で平均1200kcalとされており、これより低下すればするほど、エネルギー収支のバランスが崩れて太りやすくなります。 肥満、とくに内臓脂肪の蓄積は、さまざまな生活習慣病を合併することで知られています。具体的には脂質異常症をはじめ、糖尿病、高血圧、高尿酸血症、脂肪肝、動脈硬化など。さらには脳卒中や心筋梗塞などの引き金となるといわれています。 また、近年はメタボリックシンドロームの概念からも、内臓脂肪型肥満が問題視されています。 脂肪細胞からは、アディポサイトカインと呼ばれる生理活性物質が分泌されています。 アディポサイトカインには、血糖値の上昇、脂質異常の促進、血圧の上昇にかかわる悪玉アディポサイトカインと、動脈硬化の抑制や糖代謝の改善に働く善玉アディポサイトカイン(アディポネクチンという)があり、健康な体内では善玉と悪玉のバランスが保たれています。 しかし、内臓脂肪が蓄積した状態では、善玉であるアディポネクチンの分泌が低下し、悪玉アディポサイトカインの分泌が過剰になるのです。 このアンバランスが生活習慣病の連鎖を引き起こし、動脈硬化を促進させると考えられています。 そのほかにも、内臓脂肪、皮下脂肪にかかわらず、肥満を放置していると、ひざや腰などに過剰な負荷がかかり続けるため、膝関節症などの運動器疾患をもたらします。 また、睡眠時無呼吸症候群や、女性では月経異常など婦人科系疾患との関連も指摘されています。
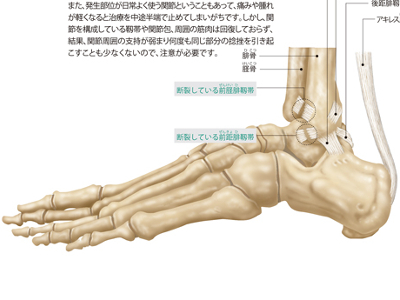
骨・関節の異常(骨粗鬆症/関節リウマチ/脱臼/捻挫)
骨・関節に生じるトラブルの代表は、「骨粗鬆症」と、複数の関節に左右対称の関節炎を引き起こす「関節リウマチ」です。どちらも、中高年に多くみられます。 骨を硬く充実させている骨塩(リン酸カルシウムなど)は加齢とともに減少していきます。その減少が過度に進んで、骨の中身がスカスカになり、骨折しやすくなった状態が骨粗鬆症です。 骨粗鬆症の影響が、早い時期から現れるのが"脊椎骨"です。身長が縮んだり、腰痛がおきたり、背中や腰が曲がるなどの症状が現れ、進行すると、上半身の重みで脊椎に圧迫骨折がおきることもあります。また、つまずくなど、ちょっとしたことで大腿骨や手首、腕の付け根を骨折することもよくあります。 骨粗鬆症は、閉経後の女性に多くみられます。これは女性ホルモンのエストロゲンの分泌が減少し、骨吸収がすすむためです。 今もなお原因解明の途上にある病気ですが、自己免疫による炎症が関与していると考えられています。 関節は関節包という「袋」で覆われています。その内側にある滑膜という部分から関節をスムーズに動かすための関節液が分泌されています。この滑膜に炎症がおこると、滑膜が増殖して軟骨や骨を侵食して破壊してしまい、やがて関節全体が変形して、その機能が障害されていきます。 炎症が進行、悪化すると骨の破壊や関節機能の障害はもとより、心臓、肺、腎臓などの器官への合併症を引き起こすこともあります。 関節組織には骨と骨が向かい合っている面があり、この面の位置関係が外的な力や病的な原因で本来の状態からずれてしまった状態を「脱臼」といいます。 外力により発生する脱臼を「外傷性脱臼」といいます。全身の関節でおこりますが、主に肩鎖(けんさ)関節、肩関節、肘(ちゅう)関節、指関節など上肢の関節に多くみられます。 病的な原因の脱臼は、化膿性関節炎などが原因で関節内に膿がたまってしまい、関節包が過度に伸張した状態になったり、慢性関節リウマチで靱帯や関節包がゆるんでしまうとおこります。 また、一度脱臼をおこした関節は、支える組織の修復が不十分な場合、軽微な外力で脱臼を繰り返してしまうことがあります。これを「反復性脱臼」といいます。 脱臼の症状は、弾発性固定(関節が動かない)、関節部の変形や疼痛、腫脹(しゅちょう)を伴います。発生頻度は青・壮年に高く、小児や高齢者では比較的低くなっています。小児や高齢者の骨は青・壮年に比べて硬度が低く、外力が働いた場合に脱臼ではなく骨折をおこすためと考えられています。 捻挫は、関節が可動域を超える運動をしいられて、一時的に偏位する(一方に偏る)ことによっておこります。 骨と骨をつないでいる関節は、衝撃が集まりやすく障害を受けやすい部位です。具体的には、関節を包む関節包や、関節を補強する靱帯が損傷します。 関節は動かせる範囲が決まっており、継続して力のかかる動きには弱いため、運動時に限らず日常生活でも捻挫はよく引き起こされます。"むち打ち症""突き指"などは日常生活でおこる捻挫の代表例です。 捻挫をおこすと、患部に熱感や腫脹、痛みなどを伴う炎症が発症します。損傷が重度のケースでは、骨折や靱帯断裂があり、これらは放置すると、運動障害や関節の軸変形になる可能性があるので、自己判断に頼らずに初期の診断をしっかりと行う必要があります。 また、発生部位が日常よく使う関節ということもあって、痛みや腫れが軽くなると治療を中途半端で止めてしまいがちです。しかし、関節を構成している靱帯や関節包、周囲の筋肉は回復しておらず、結果、関節周囲の支持が弱まり何度も同じ部分の捻挫を引き起こすことも少なくないので、注意が必要です。
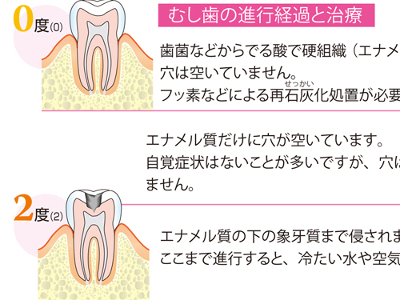
むし歯と歯周病の仕組み
歯は「食べる」という生命維持に不可欠な行為の出発点―。ところが、歯の大切さを軽視し、治療を先送りにしたり、予防を怠る人が少なくありません。激痛のようなはっきりした症状が現れたときには、すでに歯の疾患はかなり進んでしまっています。 ・0度 歯菌などから出る酸で硬組織(エナメル質)は侵されていますが、穴は空いていません。 フッ素などによる再石灰化処置が必要です。 ・1度 エナメル質だけに穴が空いています。 自覚症状はないことが多いですが、穴は埋めなくてはなりません。 ・2度 エナメル質の下の象牙質まで侵されます。 ここまで進行すると、冷たい水や空気が歯にしみるようになります。 ・3度 歯髄まで侵され、歯髄炎をおこして痛みにおそわれます。 ここまでくると、神経を抜く根管治療が必要になります。 ・4度 歯冠のエナメル質や象牙質はなくなってしまい、歯髄も死んだ状態です。抜歯などの処置が必要になる場合もあります。 歯周組織に炎症がおこる病気を総称して「歯周病」と呼びますが、このうち、炎症が歯肉に限られているものを「歯肉炎」といいます。 歯肉炎の原因菌は好気性菌と呼ばれ、酸素を好むため歯肉の表面にすみつき、炎症を引き起こします。 炎症をおこして腫(は)れてくるのは、歯と歯の間の歯肉です。健康な歯肉はピンク色をしていますが、歯肉炎になると三角の部分が赤くなり、腫れて盛り上がって見えます。炎症が進むにつれて、歯肉はさらに赤く腫れ上がり、ブヨブヨしてきます。
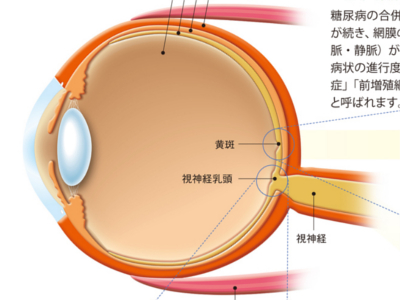
目の病気の仕組み(糖尿病網膜症/網膜静脈閉塞症/網膜剥離)
目の病気のなかでも、網膜に何らかの異常を引き起こす病気は、視覚に大きなダメージを与えます。眼底(主に網膜)に出血がおきる「糖尿病網膜症」や「網膜静脈閉塞症」、網膜がはがれてしまう「網膜剥離」がその代表です。 糖尿病の合併症の一つで、高血糖が続き、網膜の細かな血管(細小動脈・静脈)が障害された状態です。病状の進行度により、「非増殖網膜症」「前増殖網膜症」「増殖網膜症」と呼ばれます。 ・第1段階 非増殖網膜症 障害された血管にコブのようなもの(毛細血管瘤)ができます。このコブから血液中の成分がもれると網膜がむくみます。また、網膜に白いシミのようなもの(白斑)ができたり、傷んだ血管から出血することもあります。 ・第2段階 前増殖網膜症 細小動脈血管に血栓ができると血流が途絶え、神経線維が壊死して、白い斑点(軟性白斑)が出現します。また、血管の太さが不規則になり、不完全でもろい血管(新生血管)が新たにでき始めます。 ・第3段階 増殖網膜症 酸欠状態を切り抜けようと新生血管が硝子体内へ出現します。新生血管はもろいため、出血をおこします。また、新生血管の周囲に膜状の組織(増殖膜)がつくられ、網膜や硝子体を足場に成長。成長過程で増殖膜が収縮し、網膜を引っ張った場合、網膜剥離がおきます。 網膜の静脈が詰まってしまう病気です。平行して走行する動脈が硬化したために静脈が圧迫され、詰まるケースがほとんどです。多くの場合、視神経乳頭のあたりから枝分かれして網膜全体に広がっている網膜動脈・静脈の交差している部分で詰まります。詰まったのちに静脈から出血して網膜に血液があふれてくると、その部分の網膜は光を感知できず、視野が欠損します。 何らかのきっかけで網膜に穴があき、そこから液化した硝子体が流入して、網膜がはがれてしまう病気です。 網膜の穴には、何かのはずみで硝子体に網膜が引っ張られて破れた「裂孔」と、網膜に自然に生じた「円孔」の2種類があります。 図は後部硝子体剥離によって生じた裂孔から網膜剥離へと至る過程を表したものです。 裂孔原性網膜剥離の経過 ①加齢とともに、ゼリー状の硝子体内部が液化して流れ出したり、収縮をおこすと、硝子体が網膜からはがれて前方へ移動する(後部硝子体剥離) ②硝子体が前方へ移動するため、網膜が引っ張られて穴(裂孔)があく ③液化した硝子体が裂孔に流れ込み、神経網膜が色素上皮層からはがれて浮き上がる 「牽引性網膜剥離」と「浸出性網膜剥離」の2つのタイプがあります。 ・牽引性網膜剥離 網膜の血管(新生血管)が硝子体中にのび、硝子体と網膜が癒着し、硝子体は液化する。新生血管の周囲にできた増殖膜が収縮して網膜を引っ張り、剥離させる。糖尿病網膜症に多い ・浸出性網膜剥離 脈絡膜に腫瘍や炎症が生じ、その部分からしみ出た水分(浸出液)が神経網膜と色素上皮層・脈絡膜の間にたまり、網膜を剥離させる
免疫機能不全による病気(膠原病、全身性エリテマトーデス)
膠原病とは全身の関節、血管、内臓など、広範囲に障害をおこす病気です。 血液中の抗体が、正常にはたらかず、自分の細胞に反応するなど異常な振るまいで自らの組織を攻撃し、発病すると考えられています。 発熱、倦怠感、関節痛や、手足の動脈に血流が不足して、冷感や皮膚の色が変化するレイノー現象などを伴います。 病状は慢性化し、一進一退を続けながら、重症の場合は死に至ることもあります。現在でも正確な原因の解明はされておらず、治療法などもみつけられていない難病です。 膠原病の一種として考えられている病気です。全身の臓器に原因不明の炎症がおこり、その独特の形から蝶形紅斑と呼ばれる頬から鼻にかけての紅斑や、全身にじんましん、紫斑、皮膚腫瘍などが現れます。 発生頻度は圧倒的に女性に多く、男女比は1:10程度。日本には約5~7万人くらいの患者がいます。また若年層に頻発し、20歳~30歳代の出産可能な若い年代での発症が多いことから、女性ホルモンとのかかわりがあると考えられています。 発症の原因はウイルス感染のほか、日光に当たること、外科手術、妊娠、ストレスなどです。

目・耳の検査の目的
視力・眼底・眼圧の検査は、目の異常や病気を調べるための検査です。 聴力検査は、耳の聞こえを調べる検査です。主に耳の病気や聞こえの機能の不調などを早期に発見するために行われますが、外耳から脳までのトラブルをチェックできます。 視力検査の基準値は、左右ともに0.7以上です。0.6以下になると、矯正が必要になります。 眼底検査は、0~4までの5段階で程度を分類しています。基準値は0です。 眼圧検査の基準値は、10~21mmHgです。高い眼圧が続くときは、早期に治療をしないと失明するおそれがあります。 聴力検査は、1000Hz・30dB、4000Hz・40dBの音の両方が聴取可能であれば、正常とされます。 眼に入った光は、角膜で大きく屈折し、水晶体で屈折を調節されてから、網膜で像を結びます。この時、屈折率が正常であれば、網膜でぴったりと像を結び、ピントが合うのですが、屈折率が弱過ぎたり、強過ぎたりすると、ピントが合いません。これを屈折異常といい、近視や乱視、遠視などが疑われます。 眼底検査の異常には、緑内障や白内障、網膜剥離、加齢黄斑変性症、糖尿病性網膜症など眼の病気のほか、高血圧や動脈硬化、糖尿病、膠原病、感染症、血液疾患、脳腫瘍、くも膜下出血、硬膜下出血などもかかわっています。 眼圧検査が基準値を超える場合は、高眼圧症や緑内障が疑われます。