胃腸検査の目的
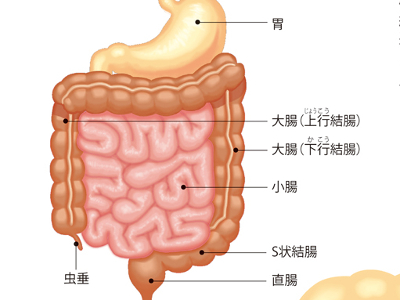
便潜血は、食道や胃などの消化管の潰瘍やポリープ、がんなど、出血を伴う消化管の病気を調べる検査です。胃や腸などの消化管に出血があると、便に血が混じります。便潜血では、採取した便に試薬を使い、その変化から出血しているかどうかを判定します。 腹部単純X線検査では、横隔膜や腹部のガスの状態、腎臓や腰椎、骨盤の形状などを調べ、病変をチェックします。上部消化管X線造影撮影と上部消化管内視鏡検査は、いずれも食道、胃、十二指腸の病変を調べるための検査です。 便潜血は、潜血が確認されなければ「陰性」と判定されます。 腹部単純X線検査、上部消化管X線造影撮影、上部消化管内視鏡検査は、病変が確認されなければ「異常所見なし」と判定されます。 便潜血で陽性となる要因には、消化管の潰瘍やポリープ、がんなどが考えられます。 腹部単純X線検査で異常がみられる場合は、ガスのたまる腸閉塞、腹水のたまる腹膜炎などが疑われます。腎結石や胆石のときは、結石の病変がはっきりした白い陰影として映ります。 上部消化管X線造影撮影と上部消化管内視鏡検査では、食道炎、食道がん、食道静脈瘤など食道の病気、胃炎、胃潰瘍、胃がん、胃ポリープなど胃の病気、十二指腸潰瘍など十二指腸の病気があると、異常所見がみられます。
AST・ALT・γ-GTP検査の目的
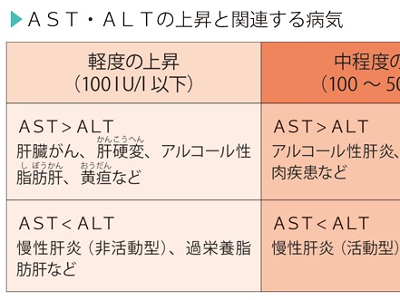
肝臓・胆道などのトラブルをチェック AST、ALT、γ-GTPは、肝臓病や胆道系の病気を調べるための検査です。これらの検査だけで、肝臓病や胆道系の病気を診断することはできませんが、肝臓に障害があるかどうかを調べる第一段階の検査として、重要な意味をもつ検査です。いずれも採血して、血液中のそれぞれの値を計ります。 ASTは、心筋や肝臓、骨格筋、腎臓などに多く含まれているため、これらの臓器の細胞の障害は、血液中のASTにもすぐに反映されます。また、ALTは、とくに肝細胞の変性や壊死に敏感に反応します。そのため、肝臓病を診断するためには、ASTと肝臓の病変に敏感に反応するALTを必ず併せて調べることが重要になります。 γ-GTPは、肝臓では胆管系に多く分布しており、肝臓に毒性のある薬やアルコールに敏感に反応します。また、γ-GTPは胆道系酵素とも呼ばれており、黄疸の鑑別にも有効で、ASTやALTよりも早く異常値を示すため、スクリーニング(ふるい分け)検査としてよく用いられます。 ASTとALTに異常値が出た場合は、急性肝炎や慢性肝炎、アルコール性肝障害、肝硬変、肝臓がん、閉塞性黄疸などが考えられます。また、甲状腺機能亢進症や貧血などでも、AST・ALTが上昇します。ASTは心筋にも多く含まれているため、ASTの高値では心筋梗塞も疑われます。 ただ、両者の値は、肝細胞がどの程度壊れているかを示すものです。肝細胞の再生能力は非常に強いので、多少基準値から外れていても、壊れた分を再生できればとくに問題はありません。 また、ASTとALTは、両者のバランスを見ることも大切です。通常、ASTとALTはほぼ同じ値を示しますが、病気によってはASTとALTの比が変わってくることがあります。 γ-GTPが上昇する第1の要因は、肝臓の薬物代謝酵素が活性化していることです。 多くの薬は、肝臓のミクロゾームという部分にある薬物代謝酵素によって分解、解毒されます。γ-GTPもこの酵素の一種で、常に分解すべき物質が送り込まれていると、活性が高まり、血液中の値が上昇します。 γ-GTPの上昇にかかわる薬には、睡眠薬や抗けいれん薬のフェニトイン、鎮静薬のフェノバルビタール、糖尿病の薬、副腎皮質ホルモン薬などがあります。 また、アルコールも薬物の一種ですから、大量の飲酒を続けていると、アルコール分解酵素の活性が高まり、これを反映してγ-GTPが上昇します。 γ-GTPが上昇する第2の要因は、胆汁の停滞です。がんや胆石などで毛細胆管が圧迫されると、γ-GTPが上昇します。この傾向はASTやALTも同じなので、三者が同じように高値を示す場合は、胆道系の病気が疑われます。一方、γ-GTPだけが高値を示す場合は、第1の要因であげた薬剤性肝障害やアルコール性肝障害の可能性が高くなります。 AST、ALT、γ-GTPの検査で肝機能低下が疑われるときは、さらに詳しい検査を受けます。 肝臓病の代表ともいえる肝炎は、進行すると肝硬変、さらには肝臓がんへ発展することがあります。 AST、ALT、γ-GTPで「異常なし」の判定を受けた場合でも、大量の飲酒の習慣のある人、血糖値や血中脂質に異常がある人は、要注意です。脂肪肝が潜んでいる可能性がゼロではないからです。 脂肪肝では、とくにγ-GTPが高値を示すのですが、アルコール性肝障害でもγ-GTPが高値にならない人がおり、厚生労働省の調査によると、脂肪肝の患者のうち、γ-GTPが異常値を示したのは全体の3割強にとどまるといった報告もあります。 また本来、非アルコール性の脂肪肝は、肥満による内臓脂肪が原因で、肥満を改善したり、飲酒を制限することで回復する良性の病気です。 しかし、この脂肪肝の一部には、肝硬変に移行し、肝がんを合併する悪性のものがあります。これを非アルコール性脂肪肝炎といいます。
クレアチニン検査の目的
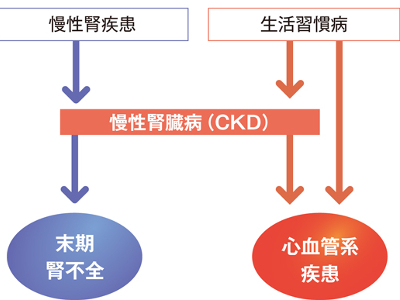
腎機能低下の有無をチェック 血液中のクレアチニンの測定は、腎機能の低下を調べるために重要な検査の一つです。 クレアチニンの尿への排泄が障害されると、血液中のクレアチニンが上昇します。 クレアチニンが高値になるということは、腎臓の排泄機能が低下しているということです。 検査値が高ければ高いほど、腎臓の障害の程度も高いことを示します。 クレアチニンは採血するだけで測定できる簡便な検査なので、腎機能や腎糸球体機能のスクリーニング検査としてよく用いられます。 ただし、高齢者や筋ジストロフィー、長期間病気で休んでいる人などで筋肉量が落ちていると、腎機能が低下していてもクレアチニンが基準値範囲内になることがあります。 また、初期の腎機能低下の場合は、血中クレアチニン値だけでは不十分です。 診断にあたっては、腎糸球体機能をよりくわしく調べるクレアチニン・クリアランスを行います。 クレアチニンは筋肉量に比例するため、男性は女性に比べてやや高めの数値となります。 男性で1.1~1.2mg/dl、女性で0.8~0.9mg/dlになると経過観察が必要とされ、男性で1.3mg/dl、女性で1.0mg/dlを超えると、精密検査または治療を要します。 クレアチニンが基準値を超えて高値になる場合は、急性腎炎、慢性腎炎や糖尿病腎症など腎実質障害が疑われます。 そのほかにも、前立腺肥大や腎結石、腎盂腎炎などによる尿路閉塞性疾患、尿管結腸吻合、火傷や脱水などで血液が濃縮されたときに高値を示します。 一方、尿崩症、妊娠、筋ジストロフィーなどでは、基準値を下回る低値になります。 腎臓病で定期的に透析を受けている患者は年々増加する傾向にあり、今やその数は29万人以上にものぼっています。 原因を疾患別に見てみると、もっとも多いのは糖尿病性腎症と慢性糸球体腎炎で、この2つの疾患で全体の7割以上を占めています。そのほかにも、慢性腎盂腎炎や腎硬化症などの患者が透析を受けています。 透析とは、腎不全に陥り機能が低下した腎臓の代わりに、血液中の老廃物を除去する療法です。1回の治療に3~5時間を要し、1週間に2~3回の治療を受けなければなりません。 腎不全とは、腎機能が正常の30%以下に低下した状態をいい、数時間から数日で発症する"急性腎不全"と、数カ月から数年かけてゆっくり進行する"慢性腎不全"があります。 慢性腎不全は、慢性腎炎や糖尿病性腎症、慢性腎盂腎炎などが進行しておこります。 慢性腎炎や糖尿病腎症で障害された腎機能は、元に戻ることはなく、治療は病気の進行を遅らせることを目的に行われます。 しかし、腎機能が正常の10%以下になると、透析治療を余儀なくされます。 近年は、生活習慣病が背景となって腎機能の低下が持続する慢性腎臓病(CKD:ChronicKidneyDisease)が増えています。 糖尿病や高血圧、肥満、脂質異常症、高尿酸血症などの生活習慣は、脳血管や心血管だけでなく、腎臓や腎臓の血管にも負担をかけます。

腎臓・尿検査の目的
尿たんぱく・尿糖・尿潜血・尿沈渣は、主に腎臓や尿路の機能の障害を調べるための検査です。 血液中のたんぱくは、腎臓の糸球体でろ過され、99%以上は尿細管で再吸収されて血液に戻り、残りの約1%が尿中に排泄されます。尿たんぱくでは、この尿中のたんぱくの量を調べます。 尿糖では、血液中から尿中にもれ出したブドウ糖を調べる検査です。糖尿病の有無を調べる代表的な検査です。 尿潜血は、主に腎臓や膀胱、尿道など、尿の通り道の出血を調べます。 尿沈渣とは、採取した尿を遠心分離機にかけて沈殿してくる固形成分を調べる検査で、尿たんぱくや尿糖、尿潜血などで異常がみられたときに、尿中に出てくる細胞や細菌などをくわしく調べるために行われます。 尿たんぱく(定性検査)は、試薬や試験紙を使って行われます。そして、試薬や試験の色が変わらなければ「陰性」、異常なしとされます。定量検査で1日100mg以下であれば問題はありません。 尿糖(定性検査)、尿潜血も尿たんぱく同様、試験紙の変色具合で判定されます。色が変わらなければ「陰性」、異常なしです。尿糖の定量検査の基準値は、1日1g以下です。 尿潜血で「陽性」となった場合は、尿沈渣で尿中の赤血球数を調べます。1視野(400倍)に赤血球が1個以内、白血球が3個以内、上皮細胞や結晶成分も少量であれば、異常なしとされます。 尿たんぱくで陽性となる主な原因は、腎臓や尿路の機能異常や尿路感染症などです。腎炎、腎盂腎炎、膀胱炎、糖尿病性腎症、腎硬化症、ネフローゼ症候群、などが考えられます。そのほかにも、慢性関節リウマチなどの膠原病で、尿たんぱくが異常値を示すことがあります。また、妊娠中に尿たんぱくがみられる場合は、妊娠中毒症が疑われます。 尿糖が陽性となる原因の大半は糖尿病です。そのほかにも、甲状腺機能亢進症などのホルモン異常、腎性糖尿などが考えられます。 尿潜血が陽性になる原因の病気には、腎臓の外傷、特発性腎出血、腎腫瘍、腎結核、腎結石、急性腎炎、尿管結石、尿管腫瘍、膀胱炎、膀胱結石、前立腺炎などがあります。 尿沈渣は、異常となった成分によって関係する病気が異なりますが、急性腎炎、慢性腎炎、腎結石、尿路結石、尿路感染症、痛風、閉塞性黄疸、急性肝炎、悪性腫瘍、白血病などが考えられます。
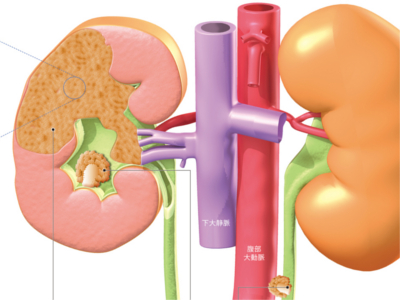
腎臓・泌尿器の病気の仕組み(腎がん・急性腎炎・尿路結石など)
腎臓は尿をつくるだけでなく、体液に含まれるナトリウムやカリウムなどの成分を調節したり、赤血球の産生を促すホルモンや血圧を調節するホルモンをつくるなど、多様なはたらきを担っています。そんな腎臓にダメージを与えるのが「腎炎(糸球体腎炎)」や腎臓のがんです。 また、「尿路結石」や「腎不全」、「前立腺肥大」がおこると、尿が出にくくなったり、出なくなったり、逆に頻尿になったりと、排尿に異変が生じます。 腎臓の中心部にある腎盂は尿を尿管へ送る通路です。この腎盂で発生するのが腎盂がんです。腎盂は移行上皮と呼ばれる粘膜で構成されており、がんはここで発生します。尿管も移行上皮で構成されているため、腎盂がんに尿管がんを合併することも少なくありません。 腎臓の尿細管の上皮細胞から発生するがんで、腎臓にできるがんの約9割を占めるといわれています。腎細胞がんは静脈へ侵入して広がる傾向があり、腎静脈から下大動脈へと腫瘍血栓をつくって、心臓の右心房へ達することもあります。 腎炎の一種である急性糸球体腎炎は、腎臓以外のところで感染がおき、その後、感染した病原体に対する免疫反応が糸球体を障害していくというものです。不要なものをこしとる毛細血管の"基底膜"という部分に、感染した病原体とこれに立ち向かう物質が結合した"免疫複合体"が沈着して炎症がおきます。すると、基底膜が分厚くなったり、毛細血管の内皮細胞が壊死するなどの異変が発生します。 急性腎不全は①血圧低下や全身の血流量低下、②重い急性腎炎や尿細管の閉塞など、③尿路以降の病変(腎臓から下の尿路結石など)が原因で数時間から数日の間に腎機能が著しく低下した状態です。1日の尿量が400ml以下になります。 慢性腎不全は糖尿病や慢性糸球体腎炎などの腎臓病が原因で、糸球体の能力が50%以下になった状態です。クレアチニンクリアランスという検査の数値が30~50ml/分になったころから、夜間の多尿などの症状が現れます。 ①ネフロンの壊死が始まり、その機能が中程度に障害された状態 ②ネフロンの壊死が進んだ状態。腎機能はかなり低下する 尿路結石 尿路結石は、尿の通り道である尿路に結石ができる病気の総称。結石がある場所により、 腎杯結石、腎盂結石、尿管結石、膀胱結石、尿道結石に分類されます。 進行過程 第1期 さほど肥大は進んでいないが、膀胱・尿道が刺激されるため下腹部に不快感がある。また、頻尿(とくに夜間の頻尿)がみられたり、排尿してもまだ尿が残っているような感じがする。 第2期 結節性腫瘤が中等度に肥大。尿が出るまでに時間がかかったり、排尿が終わるまでに時間がかかるようになる。残尿感、頻尿も強くなる。また、膀胱に尿が残るようにもなる。 第3期 前立腺全体が肥大すると尿道は閉じてしまう。膀胱の残尿量は300~400mlとなり、膀胱が拡大。残尿量がさらに増えると自分の意思で尿を出すことができず、絶えず尿が少量ずつもれ出る状態になる。
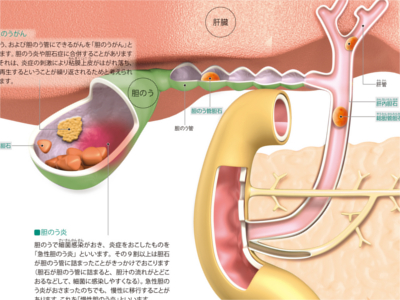
胆道・胆のうの病気の仕組み(胆石/胆のう炎/胆のうがん)
胆のうは肝臓でつくられた胆汁を濃縮して貯蔵します。胆汁は脂肪やビタミンなどを腸で吸収されやすいよう処理するなど、からだにとって役立つ仕事をしています。しかし、時に胆汁に含まれる成分が固まって石(胆石)をつくってしまうことがあります。これが「胆石症」です。胆石症は「胆のう炎」を合併することが少なくありません。また、胆石症や胆のう炎は、「胆のうがん」のリスク要因として知られています。 胆道のどこかで、胆汁の成分が固まって胆石ができる病気です。胆石は、その主成分によって"ビリルビン胆石"と"コレステロール胆石"に大別されます。胆石ができる部位は胆のうが多く、これを「胆のう胆石」といいます。このほか、肝内胆管や総胆管、胆のう管にも胆石ができることもあり、できた場所によって「肝内胆石」「総胆管胆石」「胆のう管胆石」に分類されます。 胆のう、および胆のう管にできるがんを「胆のうがん」といいます。胆のう炎や胆石症に合併することがありますが、それは、炎症の刺激により粘膜上皮がはがれ落ち、また再生するということが繰り返されるためと考えられています。 胆のうで細菌感染がおき、炎症をおこしたものを「急性胆のう炎」といいます。その9割以上は胆石が胆のう管に詰まったことがきっかけでおこります(胆石が胆のう管に詰まると、胆汁の流れがとどこおるなどして、細菌に感染しやすくなる)。急性胆のう炎がおさまったのちでも、慢性に移行することがあります。これを「慢性胆のう炎」といいます。
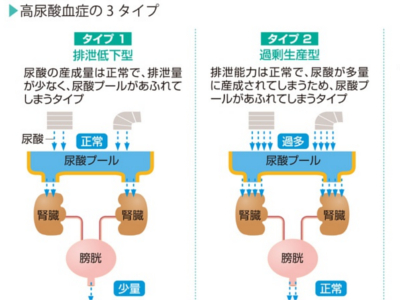
尿酸値検査の目的
高尿酸血症の有無をチェック 採血して、血液中に含まれる尿酸の量(尿酸値)を計ります。通常、尿酸の8割は尿とともに、残り2割は汗や便とともに排泄されるので、生産と排泄のバランスがとれていれば、尿酸値は基準値の範囲内におさまっています。 しかし、何らかの原因で生産と排泄のバランスが崩れると、血液中に尿酸が増え、尿酸値は上昇します。 ただ、尿酸値は食事や飲酒、運動などの影響を受けやすいものです。絶食、脱水、強度の運動、大量の飲食などで尿酸値は上昇するので、検査前は注意が必要です。また、薬の影響で尿酸値が低値になることがあります。 尿酸値の平均は、男性で約5.5mg/mg、女性で約4.5mg/dlです。基準値は2.1~7.0mg/dl以下とされています。尿酸が血液中に溶けることのできる限度は7.0mg/dlなので、7.1mg/dl以上は高尿酸血症となります。 尿酸値は、尿酸プールから尿酸があふれ出したときに高くなります。そして、尿酸プールがあふれる原因には、以下の3つのタイプがあります。 ①尿酸の排泄量が少な過ぎる (排泄低下型) ②尿酸が多くつくられ過ぎている (過剰生産型) ③過剰生産型と排泄低下型が混合している(混合型) 過剰生産型の原因としては、プリン体代謝の障害や、プリン体を多く含む食品のとり過ぎなどが考えられます。 一方、排泄低下型の原因としては、尿酸をろ過する腎臓の機能低下が考えられます。 両者のおおもとの原因ははっきり解明されていませんが、高尿酸血症は男性に圧倒的に多く、そのほかには遺伝的な体質や生活習慣、肥満や糖尿病が深くかかわっていることがわかっています。また、降圧薬の一種など薬の影響で尿酸値が高くなることもあります。 尿酸値が高いだけでは、これといった自覚症状はありません。しかし、高尿酸血症を放置していると、ある日突然、足の親指の激痛におそわれることがあります。「痛風」の発作です。高尿酸値の第一の問題点は、この痛風発作です。 7.0mg/dl以上の高尿酸値が長年にわたって持続していると、血液中に溶け切らなかった尿酸が、足の親指などの関節のなかで尿酸ナトリウムという結晶(尿酸結晶)をつくります。 尿酸結晶は体内で異物と認識され、白血球がこれを排除するため集まってきて、炎症をおこします。痛風発作とは、尿酸結晶を排除するためにおこった炎症なのです。 また、高尿酸血症は、全身にさまざまな合併症をもたらします。 まず、体内の尿酸が増えると、尿酸を排泄する腎臓や尿路に結晶がたまり、腎不全や腎結石、尿路結石などをおこしやすくなります。 さらに、高尿酸血症は糖尿病や肥満をはじめ、高血圧や脂質異常症などの生活習慣病を合併することが多く、結果、動脈硬化を促進し、脳卒中や心筋梗塞を引き起こすことがあります。
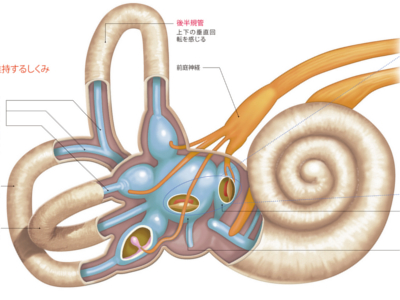
平衡感覚のシステム
体の平衡は目・耳・手足・脳のネットワークによってつかさどられていますが、なかでも重要な情報を提供しているのが内耳です。 内耳は聴覚をつかさどる蝸牛管と、平衡感覚をつかさどる三半規管と耳石器の三つの器官から構成されています。ちなみに、三半規管と耳石器を合わせて「前庭器官」と呼んでいます。前庭器官からは平衡感覚を伝える前庭神経が出ていて、脳幹へとつながっています。 三半規管は、外側半規管、前半規管、後半規管の3つの半規管からなっています。外側半規管は前後の水平回転、前半規管と後半規管は直交する2軸の垂直回転の動きや速さを感知しています。 頭を動かすと、三半規管のなかの内リンパに流れが生じ、この流れを感覚細胞がとらえ、頭が動いた方向や速さを認識するしくみです。 また、耳石器は水平・垂直方向の傾きと動く速さを感知しています。 耳石器のなかには卵形のう、球形のうと呼ばれる2つの器があり、それぞれには炭酸カルシウムからできた小さな石(耳石)が詰まっています。 頭を動かして、重力の方向が変化すると、耳石が動き、配置にズレが生じますが、このズレを感覚細胞がとらえ、からだの傾きや動きを認識するしくみになっています。
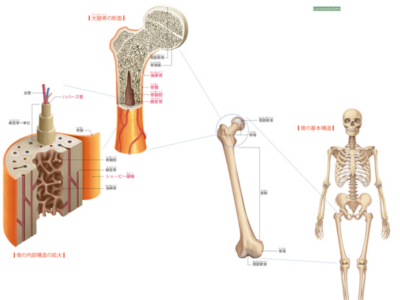
骨の構造
骨は、とても小さな骨細胞(骨芽細胞)の集合体が石灰質化したものです。よくみると複雑な構造をしていて、血管も無数に通っています。 骨の構造は、表面を覆う白色の結合組織である骨膜、その内側の硬い骨質からなる緻密骨、内部に骨髄を含む柔軟な骨質の海綿骨という3層からなります。 骨膜には、神経・血管・リンパ管が通っていて、刺激伝達や栄養の運搬という仕事を担い、骨の成長をつかさどります。 そして、骨膜と緻密骨は、シャーピー線維(結合線維)でしっかりと結合されています。 主成分のカルシウムやリンが厚く沈着した骨質をもつのが、緻密骨です。 緻密骨の中央には、ハバース管という血管を通す管があり、骨細胞に栄養を運ぶ役目を担っています。ハバース管を緻密質の骨が幾重にも包み込んで緻密骨の1単位となり、それが集合体となっています。 そして、緻密骨の集合体の内側には、マングローブの根っこのように密集した柔らかな海綿質でできた海綿骨があり、脊髄を覆っています。 中心にある骨髄腔は、骨はなく空洞になっています。 骨髄腔のなかは、血液をつくる成分の骨髄で満たされています。
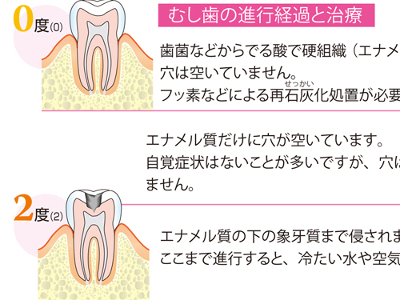
むし歯と歯周病の仕組み
歯は「食べる」という生命維持に不可欠な行為の出発点―。ところが、歯の大切さを軽視し、治療を先送りにしたり、予防を怠る人が少なくありません。激痛のようなはっきりした症状が現れたときには、すでに歯の疾患はかなり進んでしまっています。 ・0度 歯菌などから出る酸で硬組織(エナメル質)は侵されていますが、穴は空いていません。 フッ素などによる再石灰化処置が必要です。 ・1度 エナメル質だけに穴が空いています。 自覚症状はないことが多いですが、穴は埋めなくてはなりません。 ・2度 エナメル質の下の象牙質まで侵されます。 ここまで進行すると、冷たい水や空気が歯にしみるようになります。 ・3度 歯髄まで侵され、歯髄炎をおこして痛みにおそわれます。 ここまでくると、神経を抜く根管治療が必要になります。 ・4度 歯冠のエナメル質や象牙質はなくなってしまい、歯髄も死んだ状態です。抜歯などの処置が必要になる場合もあります。 歯周組織に炎症がおこる病気を総称して「歯周病」と呼びますが、このうち、炎症が歯肉に限られているものを「歯肉炎」といいます。 歯肉炎の原因菌は好気性菌と呼ばれ、酸素を好むため歯肉の表面にすみつき、炎症を引き起こします。 炎症をおこして腫(は)れてくるのは、歯と歯の間の歯肉です。健康な歯肉はピンク色をしていますが、歯肉炎になると三角の部分が赤くなり、腫れて盛り上がって見えます。炎症が進むにつれて、歯肉はさらに赤く腫れ上がり、ブヨブヨしてきます。