
全身の「骨格」のしくみ
骨格は、各臓器を外部の衝撃から守る役割があり、保護する臓器によって骨の大きさや形、しくみも異なります。 からだの司令塔である脳を守る頭蓋骨は、"縫合"と呼ばれる複雑なつながり方で固く連結されています。 一方、心臓と肺を保護しているのは胸郭です。胸郭は胸椎(背骨の一部)、胸骨と12対の肋骨によってカゴ状に形成されており、各々の骨は関節や軟骨でつながっています。 また、からだの支柱である脊柱(背骨)は、リング状の椎骨が軟骨や靱帯でつながり、脊髄を囲み保護するとともに姿勢を保ちます。 生殖器や消化器、泌尿器を保護する骨盤は、腸骨、恥骨、坐骨からなる寛骨を中心に、腹部全体を下方から支え、体重を下肢へ伝えます。 付着する筋肉のはたらきにより、運動の支点となることも、骨格の重要な働きのひとつです。 新生児では約350個ある骨は、からだの成長とともに融合しながら、より太く強い骨へと変化していきます。そのため、成人では、約200~208個で基本的には206個の骨が骨格を形成します。 成人に比べ、乳幼児のからだが柔軟なのは、すべての骨が融合する前の、発育途中にあるためです。
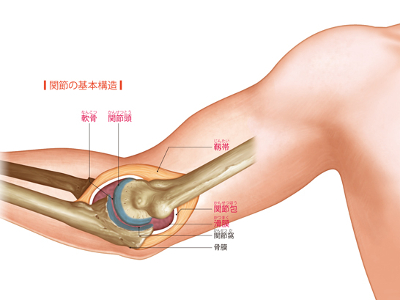
多様な動きを生む関節
骨と骨をつないでいる関節は、関節包という袋で包まれています。 関節包の内側にある滑膜では、関節の動きをスムーズにするための潤滑油となる滑液を分泌しています。 また、関節包の外側には、靱帯があります。靱帯には"腱"となった筋肉の一端がついていて、筋肉の動きを骨に伝達する役割を果たしています。 関節頭の先端および関節窩は関節軟骨で覆われています。関節軟骨はクッション性があり、外部からの衝撃や、運動による骨同士の摩擦を吸収して、関節の骨同士が傷つかないようにガードしています。 関節軟骨は、表面が滑らかな硝子様軟骨からできています。硝子様軟骨の構造は網目状になったコラーゲン線維でできた骨組みに、プロテオグリカンという物質が絡み付くようになっています。 プロテオグリカンは、水分と融合しやすいため、子どもでは軟骨に水分を多く含みそれだけクッション性も高いのですが、加齢などで水分量が減少すると衝撃を和らげる力も減少してしまいます。 そのため、関節を動かしただけで骨の摩擦をおこし、痛みを感じる関節痛を引き起こすようになります。
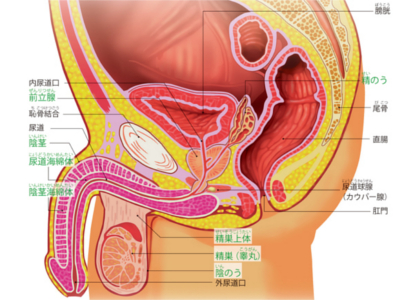
男性の生殖器のしくみ
男性の生殖器は、「外生殖器」と「内生殖器」に分かれます。 陰茎(ペニス)と陰のう部分を外生殖器といい、陰茎の根元から袋状の陰のうがぶら下がるような構造になっています。内生殖器は、精巣(睾丸)、精巣上体(副睾丸)、精管、精のう、前立腺からなり、精巣上体と精巣は陰のうの内部に位置します。 陰茎の内部は、尿道海綿体と陰茎海綿体で構成されてます。 陰茎は尿の排出と精液の排出という2つのはたらきをするため、尿道海綿体の中心には尿道が通り、また陰茎海綿体には、多くの細かい空洞が集まっており、その中心と上部には血管が通っています。 陰茎海綿体の細かい空洞が血液で満たされたとき、膨張して陰茎が勃起します。 精巣内部には、男性ホルモンと精子をつくる精細管という細い管が多数張り巡らされています。精細管は、精巣に連結された精巣上体のなかにも続いています。複数の精細管は精巣の出口付近で1本になり、精管にまとまります。 前立腺は、男性のみがもつ生殖器です。膀胱直下にある栗の実ほどの大きさの器官で、尿道を取り囲むように位置しています。器官全体が筋質に富んでいて、そのなかに腺(外腺、内腺)があります。 前立腺から分泌される前立腺液に、精のうから分泌された精のう液と精巣でつくられた精子が混ざり合って精液になり、射精されます。また、精液は前立腺内に貯蔵することもできます。 男性の長い尿道は、膀胱のすぐ下にある前立腺のところで圧迫を受けることがしばしばあります。男性は加齢とともに、大きさは違うものの前立腺が肥大化していきます。そのため尿道は細くなっていき、排尿に時間がかかるようになります。
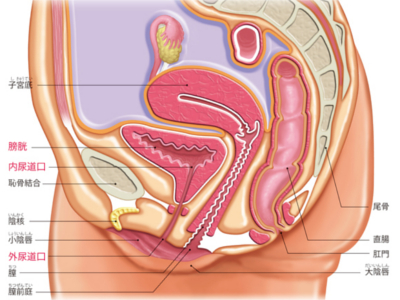
男性の尿道、女性の尿道
男性の尿道は長さが16~25㎝ほどあり、尿道外括約筋より膀胱側を「後部尿道」、前方を「前部尿道」といいます。 後部尿道は、周囲を「前立腺」に囲まれています。前立腺の先には、「尿道球腺(カウパー腺)」があり、多数の側管から粘液を分泌しています。 後面には「精丘」という部分が突出しており、そこに2本の「射精管」がつながっています。精丘の両側には、前立腺排泄管が多く開口しています。 男性の尿道は、膀胱にたまった尿を排出するための通路であると同時に、射精時の精液の通り道でもあります。 睾丸でつくられた精子は、精管を通って前立腺の内側から尿道に入り、前立腺から分泌された前立腺液とともに射精されます。このように、1つの器官が異なる2つの機能を担っているというのが、男性の尿道の大きな特徴です。 さらに、前立腺は加齢とともに肥大し、「前立腺肥大症」になる場合もあります。 女性の尿道は、長さが約3~4㎝と、男性にくらべ短いのが特徴です。尿道は、「膀胱頸部」から「膣前壁」の前面に沿うように走り、「膣前庭」につながります。 女性の場合、膀胱出口から尿道の途中にかけて内括約筋と外括約筋があり、ここで排尿をコントロールしています。 女性の尿道は、膀胱にたまった尿を体外に排泄するためだけの通路です。 女性の尿道は男性にくらべて短いので、構造上どうしても尿道口から細菌が侵入しやすくなっています。 そのため、膀胱に細菌が感染しておこる膀胱炎などがおこりやすいといえます。 健康な膀胱であれば、からだの防除機構が働いて、感染を防いでくれますが、抵抗力が弱っていると、「膀胱炎」をおこしやすくなります。
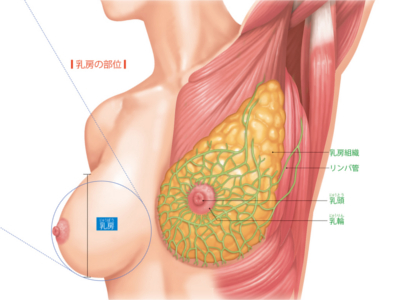
乳房の役目とメカニズム
左右1対の乳房は、育児のための"乳汁"をつくる乳腺組織を脂肪組織が取り巻き、リンパ管が多数通る構造を有しています。 乳房の表面はふくらんで、半球状になっており、中央付近には周囲よりも色の濃い乳輪があります。 乳汁は、乳腺組織にある腺房細胞でつくられます。この腺房細胞が複数集まると腺房となり、さらに腺房が複数集まると乳腺小葉という、房状の組織になります。 乳腺小葉の外周には、毛細血管が張り巡らされ、この血液から乳汁がつくられます。 これが乳腺小葉につながった乳管を通り、乳頭(乳首)へ運ばれます。乳首近くの乳管には乳管洞というふくらみがあり、ここは乳管から運ばれた乳汁を蓄える場所になっています。
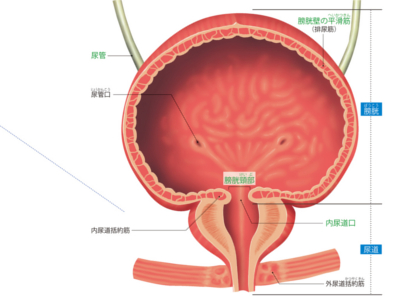
尿を蓄えて排泄する膀胱と尿道
膀胱は、腎臓でつくられた尿を一時的にためておく袋状の器官です。 位置は、恥骨の後方-。膀胱の後ろには直腸があり、女性では子宮と膣に接しています。 膀胱の上部には尿管が左右2つ開口しており、これを尿管口といいます。 また、下部の出口は内尿道口といい、その付近を膀胱頸部といいます。 膀胱の壁は、外側に平滑筋の層があり、内側は粘膜で覆われています。 平滑筋の層には伸縮性があり、膀胱が空のときは1㎝ほどの厚さがありますが、尿がたまってくると引き伸ばされ、3mmほどに薄くなります。 成人の膀胱の容量は約300~500mlです。膀胱はこれだけの尿を蓄える器官であると同時に、たまった尿を排泄する器官でもあります。 尿道は膀胱の尿の出口(内尿道口)と、体外への尿の出口(外尿道口)をつなぐ管状の器官です。 内尿道口の付近には、自分の意思とは無関係に働く"内尿道括約筋"と、自分の意思で働かせられる"外尿道括約筋"があります。 両方の括約筋をゆるめることで尿が尿道に流れ込み、外尿道口から排泄されます。 腎小体でつくられた原尿は尿細管で再吸収され、尿になります。この尿の輸送路を「尿路」といい、腎杯から、腎盂、尿管、膀胱、尿道までを指します。また、腎盂から尿管までを「上部尿路」、膀胱から尿道までを「下部尿路」と呼んでいます。 また、腎杯、腎盂、尿管の壁には平滑筋があり、蠕動運動による収縮の波で、尿を膀胱へと運んでいきます。
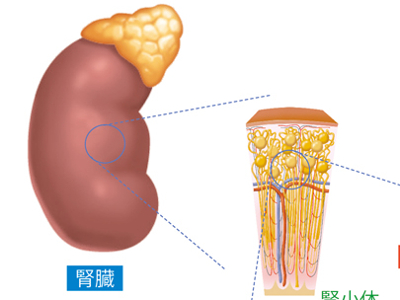
ネフロンのしくみ
腎臓の主なはたらきは、血液をろ過して尿をつくることですが、その中枢ともいえるシステムが「ネフロン」です。 ネフロンとは、糸球体とボーマンのうからなる腎小体と、腎小体から続く尿細管までを一つの単位として表わす言葉です。 腎臓はネフロンの集合体であり、左右の腎臓にはそれぞれ約100万個、合計約200万個ものネフロンが存在するといわれています。 ただし、常に働いているのは、ネフロン全体の6~10%ほどです。ネフロンは交代で働くようになっており、かなりの余裕をもって機能しているといえます。 そのため、腎炎などの病気でネフロンの機能の一部が失われても、残りのネフロンによって機能はカバーされます。 ネフロンの糸球体は、毛細血管が糸玉のように丸く集まってできています。大きさは0.2mmほどで、かろうじて肉眼で見ることができます。 腎臓に流れ込んだ血液は、糸球体の毛細血管を通過する間にろ過されます。毛細血管の壁は3層構造になっており、内側から「毛細血管内皮細胞」「糸球体基底膜」「足細胞」といいます。 毛細血管内皮細胞には、直径50~100mmほどの孔がたくさん開いているため、透過性が高くなっています。糸球体基底膜は、細かな線維が絡み合っており、また、足細胞には約5~10mmの小さな孔があるため、赤血球・白血球・血小板やたんぱく質などの大きな分子は通過できません。 糸球体は、血液を段階的にろ過するシステムになっています。 糸球体でろ過された原尿は、皮質と髄質のなかを複雑に走る尿細管で再吸収されます。 尿細管は、糸球体を出て皮質から髄質に向かう「近位尿細管」「下行脚」、Uターンして皮質に向かう「上行脚」「遠位尿細管」と続きますが、ここまではほかの尿細管との分岐や合流が一切ない1本道です。 遠位尿細管の最後は集合管に合流します。 集合管では、ホルモンなどの作用を受けて、最終的な尿の成分調整が行われます。たとえば、脳下垂体から分泌されるバソプレシンというホルモンは、集合管の細胞膜に働きかけて、水を通しやすくします。結果、水が再吸収され、尿が濃縮されて濃い尿がつくられます。 こうして原尿の約1%が尿として腎杯に注がれ、腎盂を通って尿管へと運ばれます。
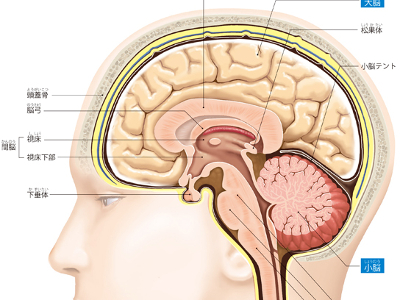
脳のしくみとはたらき
脳の重さは体重の約2%。成人で1200~1600gにもなります。全身からのあらゆる情報を受け、心身をコントロールするのが脳の役目です。 脳は、大脳、小脳、脳幹という3つの部位から成り立っています。そのなかでもっとも大きいのは、名前のとおり大脳で、脳全体の約8割を占めています。 大脳の表面は大脳皮質、内部は脳髄質という構造になっています。大脳には、ニューロンと呼ばれる多くの神経細胞があり、ここに全身からさまざまな情報が送られてきます。 大脳の下部、後頭部にある楕円形をした器官が小脳、大脳と小脳を除いた部分が脳幹です。 脳幹には「運動神経」「感覚神経」の神経線維が通り、中脳、橋、延髄の3つの器官で構成されています。 生命維持の中枢器官として全身のあらゆる情報をコントロールする脳は、硬い頭蓋骨とその内側にある3層の膜(髄膜)により、外部などからの刺激で損傷を受けないよう、しっかりと守られています。 髄膜の層は、外側(頭蓋骨の内側)の「硬膜」、中層にある「くも膜」、脳を覆う軟らかい膜「軟膜」で形成されています。さらに、くも膜と軟膜の間には"くも膜下腔"と呼ばれる部位があり、外部衝撃を吸収したり、脳への栄養を補給したりする"髄液"で満たされています。 大脳には、2つの異なったはたらきをする部位-新皮質と旧・古皮質があります。これらは、胎児から成人になるまで、旧皮質→古皮質→新皮質の順に成長していきます。 新皮質は、運動や感覚機能のほか、知的活動(理論的思考、判断力、言語能力)と複雑な感情(喜び、悲しみ)を営む部位で、霊長類ではよく発達しています。 旧・古皮質は、海馬、帯状回廊などが大脳辺縁系を構成し、本能的な欲求(食欲、性欲)、原始的感情(恐怖、怒り)、記憶の形成を営みます。
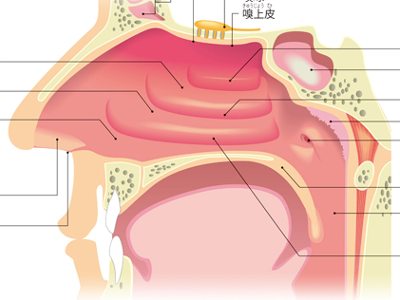
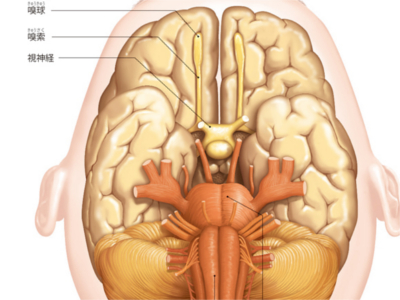
“鼻”の2つのはたらき
鼻は、外側から見える「外鼻」と、孔の中の「鼻腔」とに大きく分けられます。 外鼻の中心を鼻背、目尻の間を鼻根、下方の先端を鼻尖、孔の周りを鼻翼といいます。鼻背の上3分の1ぐらいは骨で硬くなっていますが、それより下は軟骨でできています。 鼻孔から鼻腔に入った空気は、鼻道という空気の通り道を通ります。鼻道は、空気と一緒に吸い込まれた"ほこり"などが気管に入らないように鼻毛や粘膜に覆われており、これらのフィルター効果によって、ほこりを絡め取っています。 鼻腔は、鼻中隔によって左右に分けられて、さらに鼻甲介という横のひだで上、中、下3つに分かれています。鼻から吸い込んだ空気は鼻道・咽頭を通り、気管、肺へと進み、肺から出された空気は再び鼻道から体外へ出されます。 また、鼻中隔と鼻甲介は、毛細血管が通る粘膜に覆われています。鼻腔内では、毛細血管の熱を鼻孔から入った空気に伝えて温め、粘膜上皮から分泌される水分で空気に適度な湿気を与えています。このため、鼻道を通過した空気は、温度25~37℃、湿度35~80%の状態に調整されます。 上鼻道内の天井部の粘膜には、「嗅上皮」という切手1枚程度のスペースがあり、においを感知する嗅細胞が200万個も存在します。ここで"においの元"を感知します。 においの元は、空気とともに鼻から入ってくる化学物質です。 鼻腔内の粘液で融解された化学物質は、嗅上皮にある嗅細胞から出る"嗅小毛"という線毛にとらえられ、においの電気信号となります。 においの信号が、嗅球に伝達され、知覚します。さらに、大脳がこの信号を処理すると、においの識別が行われます。 鼻づまりなどをおこし、口で呼吸をしているときには、においがわからなくなります。これは、化学物質が嗅上皮に届かないことによって、においの信号が脳に届きにくいことからおこる現象です。
2つに分けられる大脳
大脳は大脳縦裂(縦に走る深い溝)で左右2つに分けられ、右を右脳(右半球)、左を左脳(左半球)といいます。 右脳は、左半身の運動指令と感覚の認知(五感)を担当します。 また、直感的な理解、創造的な発想(絵を描く、音楽を聴くなど)、方向・空間の認識にかかわる機能など、知覚と感性をつかさどり、これらのイメージや感性によって発達する脳といわれます。 左脳は、右半身への運動指令と感覚を担当します。 言語処理(話す、聞く、読む、書くなど)、時間の観念、計算など、思考・論理をつかさどるため、言語脳ともいわれ、対人関係を円滑にする能力がここに備わっています。 言語にかかわっていることからも、日常生活のなかでは左脳が担当する能力を使うことが多くなります。