アイ‐エル‐ピー【ILP】
《Independent Living Program》⇒自立生活プログラム
アイ‐コンシェル【iコンシェル】
NTTドコモが提供していたプッシュ型情報配信サービス。スマートホンの利用者の居住地や行動エリアに合わせて、気象・災害・交通のほか生活に役立つ情報を端末に自動的に配信。令和5年(2023)6月、サ...
アイ‐シー‐エフ【ICF】
《International Classification of Functioning, Disability and Health》⇒国際生活機能分類
アイヌ
《アイヌ語で人の意》北海道を中心に日本列島北部、樺太(からふと)(サハリン)・千島(クリル)列島などに居住する民族。伝統的に狩猟・漁労・採集を主とする自然と一体の生活様式をもち、吟誦形式の叙事詩...
アイヌ‐しんぽう【アイヌ新法】
 アイヌ文化振興法(アイヌ文化の振興並びにアイヌの伝統等に関する知識の普及及び啓発に関する法律)の通称。
アイヌ文化振興法(アイヌ文化の振興並びにアイヌの伝統等に関する知識の普及及び啓発に関する法律)の通称。  《正式名称は「アイヌの人々の誇りが尊重される社会を実現するための施策の推進に関する法律...
《正式名称は「アイヌの人々の誇りが尊重される社会を実現するための施策の推進に関する法律...
明け暮れ
1〔朝と晩〕morning and evening ⇒あさばん(朝晩)12〔日々の生活〕明け暮れする ⇒あけくれる(明け暮れる)相変わらず平凡な明け暮れですI'm still leading t...
味
I1〔味覚〕taste;〔食物の味〕(a) taste;〔風味〕(a) flavor,《英》 (a) flavour味をつける〔調味する〕season ((fish with salt))/〔香...
味気ない
〔面白くない〕dull, insipid;〔退屈な〕boring味気ない会話「an insipid [a boring] conversation(型にはまった)味気ない生活をするbe (stu...
あっぷあっぷ
I〔おぼれる様子〕glub-glub; blub-blub(▼擬音語)彼はあっぷあっぷやっているところを危うく救助されたHe was rescued just when he was on th...
雨露
雨露をしのぐhave a roof over one's head/〔最低の生活をする〕scrape a living差し当たって雨露をしのげるだけの場所が欲しいFor the present ...
くらし【暮らし】
[共通する意味] ★世の中で収入を得て暮らしていくこと。[英] life[使い方]〔生活〕スル▽生活を営む▽平凡な生活▽生活が苦しい〔暮らし〕▽ぜいたくな暮らし▽暮らしをきりつめる▽つらい暮らし...
せいかつ【生活】
[共通する意味] ★世の中で収入を得て暮らしていくこと。[英] life[使い方]〔生活〕スル▽生活を営む▽平凡な生活▽生活が苦しい〔暮らし〕▽ぜいたくな暮らし▽暮らしをきりつめる▽つらい暮らし...
よすぎ【世過ぎ】
[共通する意味] ★世の中で収入を得て暮らしていくこと。[英] life[使い方]〔生活〕スル▽生活を営む▽平凡な生活▽生活が苦しい〔暮らし〕▽ぜいたくな暮らし▽暮らしをきりつめる▽つらい暮らし...
みすぎ【身過ぎ】
[共通する意味] ★世の中で収入を得て暮らしていくこと。[英] life[使い方]〔生活〕スル▽生活を営む▽平凡な生活▽生活が苦しい〔暮らし〕▽ぜいたくな暮らし▽暮らしをきりつめる▽つらい暮らし...
しょせい【処世】
[共通する意味] ★世の中で収入を得て暮らしていくこと。[英] life[使い方]〔生活〕スル▽生活を営む▽平凡な生活▽生活が苦しい〔暮らし〕▽ぜいたくな暮らし▽暮らしをきりつめる▽つらい暮らし...
あくいあくしょく【悪衣悪食】
質素で粗末な着物や食べ物。▽「悪衣」は粗末な着物。「悪食」は「あくじき」とも読むが、この場合は、粗末な食事という意味のほかに、人がふつう口にしないものを食べる、いわゆるいかもの食いの意味がある。
あんきょらくぎょう【安居楽業】
地位など、今いる環境や状況に心安らかに満足し、自分の仕事を楽しんですること。自分の分ぶんをわきまえて不満をもたず、心安らかに自分のなすべき仕事をすることをいう。また、転じて善政の行われていることのたとえ。世が治まり生活が安定して、みなそれぞれの仕事に励む意から。▽「居きょに安やすんじ、業ぎょうを楽たのしむ」「安居あんきょして業ぎょうを楽たのしむ」と訓読する。
いしょくどうげん【医食同源】
病気を治す薬と食べ物とは、本来根源を同じくするものであるということ。食事に注意することが病気を予防する最善の策である、また、日ごろの食生活も医療に通じるということ。▽「医食」は医薬と食事、「同源」は根源が同じ意。
いしょくれいせつ【衣食礼節】
日常の生活が満ち足りて、安定していればこそ、人は礼儀を知り節度をわきまえることができるということ。
いちろうえいいつ【一労永逸】
一度苦労すれば、その後長くその恩恵を被り、安楽な生活を送ることができること。また、ほんの少しの苦労で、多くの安楽が得られること。▽「一労」は一度の苦労、少しの苦労。「永」は長くの意。「逸」は安楽・利益の意。「一ひとたび労ろうして永ながく逸やすんず」と訓読する。出典では「一労久逸」とある。
アテナイオス【Athēnaios】
2世紀ごろのギリシャの文人。その著書「博士の饗宴(きょうえん)」は今に伝わる最古の料理大全と呼ぶべきもので、当時の日常生活を知るうえでの貴重な資料。生没年未詳。
あわの‐せいほ【阿波野青畝】
[1899〜1992]俳人。奈良の生まれ。本名、敏雄。「ホトトギス」で活躍し、俳誌「かつらぎ」を創刊。市井の生活を題材に、自在な句境を示した。句集「万両」「春の鳶」など。
あんどう‐しょうえき【安藤昌益】
 [1703〜1762]江戸中期の社会思想家・医者。出羽の人。封建社会と、それを支える儒学・仏教を批判。すべての人が平等に生産に従事して生活する「自然の世」を唱えた。著「自然真営道」「統道真伝」...
[1703〜1762]江戸中期の社会思想家・医者。出羽の人。封建社会と、それを支える儒学・仏教を批判。すべての人が平等に生産に従事して生活する「自然の世」を唱えた。著「自然真営道」「統道真伝」...
いしかわ‐たくぼく【石川啄木】
[1886〜1912]歌人・詩人。岩手の生まれ。本名、一(はじめ)。若くして「明星」に詩を発表し、与謝野鉄幹に師事。口語体3行書きの形式で生活を短歌に詠んだ。評論「時代閉塞の現状」、歌集「一握の...
いしはら‐よしろう【石原吉郎】
[1915〜1977]詩人。静岡の生まれ。終戦後シベリア抑留生活を経て帰国したのち、詩誌「ロシナンテ」を創刊。「荒地詩集」に参加した。昭和38年(1963)刊行の「サンチョ・パンサの帰郷」でH氏...
クレアチニン検査の目的
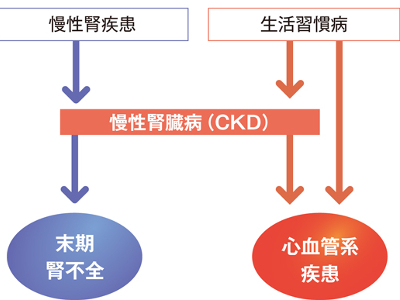
腎機能低下の有無をチェック 血液中のクレアチニンの測定は、腎機能の低下を調べるために重要な検査の一つです。 クレアチニンの尿への排泄が障害されると、血液中のクレアチニンが上昇します。 クレアチニンが高値になるということは、腎臓の排泄機能が低下しているということです。 検査値が高ければ高いほど、腎臓の障害の程度も高いことを示します。 クレアチニンは採血するだけで測定できる簡便な検査なので、腎機能や腎糸球体機能のスクリーニング検査としてよく用いられます。 ただし、高齢者や筋ジストロフィー、長期間病気で休んでいる人などで筋肉量が落ちていると、腎機能が低下していてもクレアチニンが基準値範囲内になることがあります。 また、初期の腎機能低下の場合は、血中クレアチニン値だけでは不十分です。 診断にあたっては、腎糸球体機能をよりくわしく調べるクレアチニン・クリアランスを行います。 クレアチニンは筋肉量に比例するため、男性は女性に比べてやや高めの数値となります。 男性で1.1~1.2mg/dl、女性で0.8~0.9mg/dlになると経過観察が必要とされ、男性で1.3mg/dl、女性で1.0mg/dlを超えると、精密検査または治療を要します。 クレアチニンが基準値を超えて高値になる場合は、急性腎炎、慢性腎炎や糖尿病腎症など腎実質障害が疑われます。 そのほかにも、前立腺肥大や腎結石、腎盂腎炎などによる尿路閉塞性疾患、尿管結腸吻合、火傷や脱水などで血液が濃縮されたときに高値を示します。 一方、尿崩症、妊娠、筋ジストロフィーなどでは、基準値を下回る低値になります。 腎臓病で定期的に透析を受けている患者は年々増加する傾向にあり、今やその数は29万人以上にものぼっています。 原因を疾患別に見てみると、もっとも多いのは糖尿病性腎症と慢性糸球体腎炎で、この2つの疾患で全体の7割以上を占めています。そのほかにも、慢性腎盂腎炎や腎硬化症などの患者が透析を受けています。 透析とは、腎不全に陥り機能が低下した腎臓の代わりに、血液中の老廃物を除去する療法です。1回の治療に3~5時間を要し、1週間に2~3回の治療を受けなければなりません。 腎不全とは、腎機能が正常の30%以下に低下した状態をいい、数時間から数日で発症する"急性腎不全"と、数カ月から数年かけてゆっくり進行する"慢性腎不全"があります。 慢性腎不全は、慢性腎炎や糖尿病性腎症、慢性腎盂腎炎などが進行しておこります。 慢性腎炎や糖尿病腎症で障害された腎機能は、元に戻ることはなく、治療は病気の進行を遅らせることを目的に行われます。 しかし、腎機能が正常の10%以下になると、透析治療を余儀なくされます。 近年は、生活習慣病が背景となって腎機能の低下が持続する慢性腎臓病(CKD:ChronicKidneyDisease)が増えています。 糖尿病や高血圧、肥満、脂質異常症、高尿酸血症などの生活習慣は、脳血管や心血管だけでなく、腎臓や腎臓の血管にも負担をかけます。

血中脂質検査の目的
脂質異常症(高脂血症)の有無をチェック 血液検査によって、血液中の「総コレステロール」「中性脂肪」「LDLコレステロール」「HDLコレステロール」を測定し、脂質異常症の有無を調べます。脂質異常症は、LDLコレステロールが過剰になる「高LDLコレステロール血症」、HDLコレステロールが少なすぎる「低HDLコレステロール血症」、中性脂肪が過剰になる「高中性脂肪血症」の3つに分類されます。 血中脂質が基準値から外れるもっとも大きな要因は、やはり生活習慣にあるといえます。高カロリーの食事、コレステール・脂肪・糖分を多く含む食品の食べ過ぎやアルコールの飲み過ぎは、コレステロールや中性脂肪を増加させます。また、運動不足は脂質の代謝能力を低下させ、中性脂肪の蓄積につながります。さらに、喫煙はHDLコレステロールを減らして、LDLコレステロールを優位にするといわれています。 そのほかの要因としては、ほかの病気が原因で、二次的に脂質異常を来す場合です。脂質異常の原因となる病気には、甲状腺機能低下症、糖尿病、クッシング症候群、ネフローゼ症候群、尿毒症、原発性胆汁性肝硬変、閉塞性黄疸、膠原病などがあげられます。また、遺伝性の高コレステロール血症や高中性脂肪血症もあります。 服用中の薬が原因で脂質異常症になることもあります。なかでも服用者がとくに多いのが高血圧に用いられる降圧薬です。そのほかにも、副腎皮質ホルモン薬、向精神薬、女性では経口避妊薬(ピル)や、更年期障害などに用いられる女性ホルモン薬などが原因となります。 高LDLコレステロール血症、低HDLコレステロール血症、高中性脂肪血症といった脂質異常は、動脈硬化を促進して、脳卒中や心臓病のリスクを高めます。 LDLそのものは、全身に必要なコレステロールを供給するという重要な役目を担っており、決して悪玉ではありません。しかし、血液中のLDLが過剰になると、LDLは動脈の内膜の傷から内部に侵入し、動脈壁に蓄積していきます。結果、動脈壁は厚く硬くなり、粥状動脈硬化が進んで行くのです。 一方、HDLは余分なコレステロールを回収してくれるので、動脈硬化を抑制します。しかし、HDLが少ないと、余分なコレステロールが十分に回収されず、たまったままになります。つまり、LDLとHDLのバランスがとれていれば、動脈硬化にはなりにくく、両者のバランスが崩れてLDLが優位になると、動脈硬化を促進してしまうということです。 また、中性脂肪が過剰になると、それに反比例するように、HDLが減ることがわかっています。さらに、中性脂肪が高くなると、LDLが小型化したLDL、「スモール・デンス・LDL」が増加します。小型化したLDLは、もっているコレステロールは少なくなるものの、動脈壁に侵入しやすくなっています。このことから、小型化したLDLは"超悪玉コレステロール"とも呼ばれており、通常のLDLよりもさらに質が悪くなっているということです。また、同じコレステロール量でも、小型化したLDLをもっている人は、心筋梗塞に3倍かかりやすいといわれています。 動脈硬化に直接悪影響を及ぼすのはLDLですが、中性脂肪も間接的に動脈硬化促進に働きます。また、HDLは低下することでLDLを野放しにし、動脈硬化を間接的に促進します。

血糖値検査の目的
糖尿病の有無をチェック 血液中に含まれる血糖の量を示す値を血糖値といいます。血糖を調べる検査にはいくつかの種類がありますが、一般の健康診断や人間ドックで調べられるのは、「空腹時血糖値」と「HbA1c」です。いずれも高血糖、すなわち、糖尿病の有無を調べるために行われます。 空腹時血糖値は、その名のとおり、空腹の状態のときの血糖値を調べる検査です。食後は食事の影響を受けて、誰しも血糖値が上昇します。その後、インスリンが働いて、通常、食前などの空腹時には血糖値は下がります。しかし、糖尿病でインスリンの作用が低下していると、ブドウ糖が代謝されず、血糖値が高い状態がいつまでも続きます。そこで、空腹時血糖値の検査を受けるときは、9時間以上絶食したのちの空腹時に血液を採取し、血糖値を測定します。通常は、検査前日の夜から飲食を控え、翌日の朝に採血します。 血糖の状態を調べるもう一つの検査が、「HbA1c(ヘモグロビン・エーワンシー)」です。血糖値が高い状態が長く続くと、血液中の赤血球の成分であるヘモグロビンにグルコースが結合し、グリコヘモグロビンを形成します。これが、HbA1cです。 赤血球の寿命は約4カ月といわれ、その間ヘモグロビンは体内を巡り、血液中のブドウ糖と少しずつ結びついていきます。つまり、血糖値が高い状態が長く続いていればいるほど、HbA1cも多くなるということです。 血液中のHbA1cは、赤血球の寿命の約半分くらいにあたる時期の血糖値を反映するといわれ、過去1~2カ月の血糖の状態を推定できることになります。HbA1cは、空腹時血糖値同様、採血して調べますが、食事の影響を受けないので、いつでも検査することができます。 血糖値が範囲を超えて上昇する要因としては、インスリンの分泌不足、あるいはインスリンの作用低下があげられます。健康な人では、一定濃度のインスリンが常に分泌されており、作用も安定しています。食後は血糖値が少し上昇しますが、インスリンの分泌も増加し、その働きによって血糖値は正常範囲を超えて上がらないようになっています。 ところが、インスリンの分泌量が少なかったり、分泌されるタイミングが悪かったり、インスリン抵抗性といって、分泌されたインスリンがうまく働かなかったりすると、血糖値は正常範囲を保てなくなります。このような状態はⅡ型糖尿病といい、日本人の糖尿病のほとんどがこのⅡ型糖尿病です。Ⅱ型糖尿病の原因には、遺伝的素因に加えて過食、運動不足、肥満、ストレスなどの生活習慣が大きくかかわっているといわれています。 また、糖尿病には、インスリンがほとんど分泌されないⅠ型糖尿病というものもあり、こちらは一種の自己免疫疾患であり、遺伝的体質が深く関係していると考えられています。 高血糖や糖尿病は、それ自体は命にかかわる病気ではありませんが、糖尿病のもっとも大きな問題点は合併症です。糖尿病の合併症は、細小血管合併症と大血管合併症の2つに大きく分けられます。 細小血管合併症には、「糖尿病性網膜症」、「糖尿病性神経障害」、「糖尿病性腎症」の3つがあり、高血糖によって細い血管の壁が破壊されておこります。いずれも糖尿病特有の合併症で、三大合併症と呼ばれています。 大血管合併症は、動脈硬化に由来するものです。糖尿病は動脈硬化の危険因子の一つであり、高血圧や脂質異常症、肥満などと相まって、動脈硬化を促進します。 結果、脳梗塞や脳出血などの脳血管障害、心筋梗塞や狭心症などの虚血性心疾患の引き金となります。 さらに、糖尿病で血糖コントロールの悪い人は、肺炎、腎盂腎炎、壊疽などのさまざまな感染症にもかかりやすくなります。 また、糖尿病の領域には至らなくとも、境界域にある人も合併症には要注意です。とくに食後2時間血糖値(ブドウ糖負荷試験)が境界域にある人(IGT=耐糖能異常)は、動脈硬化が進みやすく、脳卒中や心筋梗塞のリスクが高まります。